Ноги как бревна что делать
Обновлено: 04.05.2024
Тяжесть в ногах в основном возникает при заболеваниях вен: варикозной болезни, посттромбофлебитическом синдроме, хронической венозной недостаточности. Симптом также развивается при лимфедеме, продольном и поперечном плоскостопии, отеках на фоне сердечной или почечной дисфункции. Диагностический поиск предполагает инструментальные методы: УЗДГ вен, реовазографию, лимфангиографию, лимфосцинтиграфию, рентгенологические исследования (рентгенографию стопы, КТ позвоночника). Для купирования тяжести в ногах назначают препараты группы флеботоников и антиагрегантов, инъекционную склеротерапию вен, эластическую компрессию.
Причины тяжести в ногах
Физиологические факторы
Небольшая тяжесть в ногах — нормальное явление при физической нагрузке. После длительных пеших прогулок ощущаются распирающие боли в стопах, голенях, иногда возникает покалывание и чувство ползания мурашек. Чтобы облегчить дискомфорт, человек ложится и придает ногам возвышенное положение. На следующий день тяжесть исчезает, но возможна небольшая скованность движений, болезненность в мышцах при ходьбе.
Варикозная болезнь
Является самой частой причиной тяжести в конечностях. Жалобы появляются ближе к вечеру, особенно, если в течение всего дня пациент находился на ногах. В икроножных мышцах ощущаются распирание и жжение, болезненность. Неприятные симптомы уменьшаются или полностью исчезают при возвышенном положении конечностей. На декомпенсированной стадии варикоза больные постоянно испытывают тяжесть в ногах, которая не зависит от положения тела или времени суток.
Симптоматика сопровождается мучительными болями в голенях, которые усугубляются во время ходьбы. Ноги сильно отекают, кожа приобретает бледный или синюшный оттенок. На голенях хорошо контурируются расширенные вены. Позже присоединяются трофические расстройства: кожные покровы становятся сухими и шелушащимися, развивается гиперпигментация, образуются сыпь и язвы.
Посттромбофлебитический синдром
Симптомы проявляются спустя несколько месяцев после перенесенного тромбоза глубоких вен. Больного беспокоят тяжесть и боли распирающего характера в пораженной ноге, которые усиливаются при стоянии и ходьбе. Если конечность находится в возвышенном положении, мучительные ощущения исчезают. По ночам бывают болезненные судороги. При длительном течении посттромбофлебитического синдрома пациенты испытывают постоянную тяжесть и болезненность, из-за нарушения кровообращения формируются мокнущие язвы.
Сердечная недостаточность
Дисфункция правого желудочка и застой в большом круге кровообращения проявляется постоянными отеками ног, что и приводит к чувству тяжести. Симптомы возникают во второй половине дня: ноги наливаются, обувь начинает давить, появляется распирающая боль в ступнях и голенях. Дискомфорт достигает максимальной интенсивности в вечернее время, а после ночного сна, когда кровь оттекает от нижних конечностей, самочувствие больного улучшается.

Лимфедема
При нарушении лимфообращения тяжесть сочетается с выраженным отеком всей нижней конечности. При врожденной лимфедеме неприятные ощущения сначала затрагивают стопу и голень, затем перемещаются выше. Для приобретенных форм патологии характерны тяжесть и отек в области бедра с последующим нисходящим распространением. Кожа становится натянутой, при надавливании на мягкие ткани образуется ямка, которая долго не расправляется.
Плоскостопие
Дискомфорт и тяжесть в ступнях возникают после длительной ходьбы, при ношении неудобной и неправильно подобранной обуви. Пациенты жалуются на ноющую или резкую боль в своде стопы, тяжесть и напряжение мышц голени. При тяжелом плоскостопии сильная болезненность беспокоит даже при статической нагрузке. Появляются костные деформации — плосковальгусная стопа, молоткообразные пальцы.
Редкие причины
- Врожденные патологии венозной системы: синдром Клиппеля-Треноне, синдром Паркса-Вебера-Рубашова.
- Заболевания позвоночника: пояснично-крестцовый остеохондроз, спондилолистез.
- Болезни почек: острый и хронический гломерулонефрит, хроническая почечная недостаточность, диабетический гломерулосклероз.
Диагностика
Учитывая, что большинство случаев тяжести в ногах связаны с нарушениями венозного кровообращения, необходимо обследование у врача-флеболога. Зачастую предварительный диагноз ставится уже при объективном исследовании, когда обнаруживаются расширение вен, отеки, гиперпигментация, другие типичные проявления. Для уточнения диагноза и выявления других этиологических факторов, вызывающих тяжесть в конечностях, проводятся:
- УЗДГ вен. Дуплексное сканирование сосудов используется, чтобы изучить анатомическое строение венозного русла, оценить тонус и работу клапанов. Хроническая венозная недостаточность проявляется замедлением кровотока, патологическими рефлюксами крови, флеботромбозом.
- Реовазография нижних конечностей. Современный диагностический метод, который показывает даже незначительные изменения гемодинамики и микроциркуляции. По результатам исследования врач дает заключение о состоянии периферических вен при нагрузочных пробах и в покое. Иногда для дополнительного обследования сосудов назначают флебографию.
- Лимфангиография. Визуализация лимфатических сосудов с применением контрастного вещества требуется для определения их проходимости и работы клапанного аппарата. Разница в диаметре на разных участках сосудов и неравномерное контрастирование указывают на патологию. Для динамической оценки лимфообращения показана лимфосцинтиграфия.
- Рентгенография стопы. При подозрении на плоскостопие к диагностическому поиску присоединяется ортопед-травматолог. На основании рентгеновских снимков врач измеряет высоту сводов и патологические углы между костными структурами, устанавливает тип и степень тяжести заболевания. Диагноз уточняют с помощью плантографии.
- Дополнительные исследования. Для диагностики остеохондроза, провоцирующего тяжесть в ногах, проводится рентгенография или компьютерная томография позвоночника. Чтобы подтвердить кардиологические болезни, рекомендованы ЭКГ, эхокардиография, рентгенография ОГК. Обзорная и экскреторная урография информативны для исключения почечных причин отеков.

Лечение
Помощь до постановки диагноза
Чтобы избавиться от тяжести в ногах, пациентам рекомендуют подбирать удобную обувь, использовать ортопедические стельки. При необходимости весь день проводить в положении стоя (парикмахеры, продавцы, повара) нужно носить компрессионные чулки, способствующие уменьшению венозного застоя. Необходимо поддерживать массу тела в пределах нормы, чтобы не создавать дополнительную нагрузку на стопы.
Чтобы улучшить периферическое кровообращение и повысить тонус венозных сосудов, полезны занятия спортом (плавание, езда на велосипеде). Следует сократить количество силовых и статичных тренировок, которые усиливают депонирование крови в венах. Важную роль играет изменение образа жизни: повышение повседневной активности, частые пешие прогулки.
Консервативная терапия
Лечение заболеваний вен в клинической флебологии начинается с медикаментозных средств: приема антиагрегантов, флеботоников, нанесения мазей и кремов на участки кожи с трофическими поражениями. В качестве общеукрепляющих средств показаны витамины группы В, десенсибилизирующие препараты. В редких случаях лечебную схему усиливают кортикостероидными гормонами.
Терапию дополняют эластической компрессией (бинты, чулки), чтобы поддерживать венозные сосуды в тонусе и уменьшить тяжесть в ногах. Для лечения варикоза широко практикуется компрессионная склеротерапия — введение в вены препаратов, которые вызывают склеивание сосудистых стенок и уменьшают венозный застой. После манипуляции устраняется болезненность и отечность голеней.
Для уменьшения отеков при кардиологической и почечной патологии используют диуретики. При постоянном приеме лекарства выводят лишнюю жидкость, устраняют одышку, тяжесть в ногах. При сердечной недостаточности дополнительно назначают бета-блокаторы, гликозиды и другие препараты для улучшения силы сокращений миокарда.
Хирургическое лечение
При варикозной болезни проводится несколько видов хирургических вмешательств:
Плоскостопие лечат опытные ортопеды-травматологи. В стадии плосковальгусной стопы выполняют резекцию выступающих участков костей, пересадку сухожилий, удаление пяточной шпоры. Пациентам с поперечным плоскостопием тяжелой степени показана резекция Hallux valgus с последующей пластикой суставной капсулы.
1. Варикозное расширение вен нижних конечностей без хронической венозной недостаточности: Клинические рекомендации. – 2017.
2. Лечение лимфедемы конечностей (обзор литературы)/ Юдин В.А. Савкин И.Д.// Российский медико-биологический вестник имени академика И.П. Павлова. – 2015.
3. Современные проблемы варикозной болезни нижних конечностей (эпидемиология, диагностика, лечение) и ее особенности у лиц старших возрастных групп/ Литынский А.В. Поляков П.И. Горелик С.Г.// Научные ведомости Белгородского государственного университета. Серия: Медицина. Фармация. – 2012.

Тяжесть в ногах – распространенная проблема, с которой сталкивается до 80% женщин и до 60% мужчин. И если еще недавно она считалась прерогативой старшего поколения, то сегодня от нее страдает в том числе молодежь и подростки. Что же такое синдром тяжелых ног, как он проявляется и что нужно сделать, чтобы избавиться от неприятных ощущений в нижних конечностях?

Что такое синдром «тяжелых ног»?
Синдром тяжелых ног: что это такое и каковы причины его развития?
Синдром тяжелых ног представляет собой состояние, при котором вены нижних конечностей подвергаются патологической трансформации. В нормальных условиях венозные клапаны контролируют движение кровотока в направлении от периферии к сердцу и препятствуют обратному оттоку крови. Однако под влиянием предрасполагающих факторов клапаны венозных сосудов не справляются со своей задачей и у человека развивается варикоз, являющийся основной причиной возникновения синдрома тяжелых ног. Каковы же предпосылки к его развитию?

синдром тяжелых ног
Синдром тяжелых ног - почему возникает?
- Наследственная предрасположенность. Если у родителей или близких родственников имеется варикоз, то склонность к проблемам с венозными клапанами передастся по наследству.
- Гиподинамия. Недостаток движения является одной из распространенных причины возникновения варикоза. От этой проблемы страдают многие офисные сотрудники и фрилансеры, проводящие большую часть дня за компьютером.
- Длительное пребывание на ногах, обусловленное особенностями профессиональной деятельности. Продавцы, курьеры, парикмахеры, официанты и другие люди, вынужденные весь день проводить на ногах, часто жалуются на развитие синдрома тяжелых ног.
- Длительная иммобилизация. Если человек вынужден долгое время проводить в постели (например, после переломов или проведения операций), у него возникает опасность нарушения венозного кровотока.
- Ожирение. Лишний вес оказывает дополнительное давление на ноги, из-за чего работа венозных клапанов может нарушиться.
- Беременность. По статистике, с синдромом тяжелых ног во время беременности сталкивается каждая третья женщина. Такая распространенность патологии связана с возрастающим давлением на ноги, увеличением объема венозной крови и изменением гормонального фона будущей мамы.
- Заболевания сердечно-сосудистой системы. Нарушения работы сердечных клапанов, ишемическая болезнь сердца, высокий уровень холестерина и другие сбои в работе органов сердечно-сосудистой системы создают предпосылки к возникновению синдрома тяжелых ног.
- Неправильный образ жизни. Недостаточное потребление жидкости, несбалансированное питание, курение и употребление алкоголя, частое ношение тесных брюк и обуви на высоких каблуках – все это может привести к развитию варикоза.
По статистике, от синдрома тяжелых ног страдает около 10% взрослого населения развитых стран. Этот показатель растет с увеличением возраста. В результате данное расстройство встречается примерно у 15% пожилых людей.
Симптомы синдрома тяжелых ног
Узнать данную патологию можно по следующим признакам:
- Появление на ногах характерного сосудистого рисунка: синеватых «звездочек» и сеточки. По мере прогрессирования синдрома тяжелых ног вены становятся расширенными.
- Ощущение боли, тяжести и распирания в нижних конечностях, усиливающееся после долгого пребывания в статическом положении и исчезающее после ночного отдыха.
- Отечность ног и зуд кожи.
- Судорожные сокращения мышц (особенно в вечернее и ночное время) – основная особенность синдрома беспокойных ног (СБН), который является разновидностью синдрома тяжелых ног. Непроизвольное подергивание конечностей мешает нормальному сну, из-за чего больные жалуются на бессонницу и быструю утомляемость в течение дня.
Названные симптомы чаще всего игнорируются большинством людей в течение длительного времени. В результате этого происходит прогрессирование заболевания, состояние пациента усугубляется – это может привести к осложнениями варикозной болезни, среди которых тромбоз и тромбофлебит. Поэтому не игнорируйте возникшие симптомы и отправляйтесь на прием к врачу.
Синдром тяжелых ног: лечение

Синдром тяжелых ног, лечение
Если у вас наблюдаются описанные выше симптомы, не откладывайте визит к флебологу. Заниматься самолечением крайне не рекомендуется – лучше доверьтесь в вопросе терапии специалистам. Диагноз ставят на основании визуального и физикального осмотра пациента, а также данных, полученных при проведении УЗИ сосудов и дуплексного ангиосканирования.
Чтобы вернуть сосудам нормальный тонус и нормализовать работу клапанов, используются следующие методы:
- Применение флеботропных препаратов. Эти средства помогают укрепить стенки сосудов и повысить их эластичность, уменьшают отечность нижних конечностей и снижают их болезненность.
- Ношение компрессионного белья. Специальные чулки, гольфы и колготы оказывают градуированное давление на вены ног, нормализуя скорость кровотока и уменьшая отечность нижних конечностей.
- Хирургическое вмешательство. Если болезнь находится на начальной стадии развития, для устранения сосудистых «звездочек» и сеточки используют лазер или склеротерапию. Если же патологический процесс перешел в запущенную стадию, пациенту может быть рекомендовано проведение флебэктомии – хирургического удаления участков измененных вен. Плановая операция не проводится у беременных, при выраженной артериальной гипертензии, тромбозе глубоких вен и при некоторых заболеваниях сердца.
- Малоинвазивные методы лечения синдрома тяжелых ног. Если не проводится открытая операция по каким-либо причинам, а медикаментозная терапия оказалась малоэффективной, назначают методы лечения варикоза без операции. Например, это может быть склеротерапия или радиочастотная абляция.
Профилактика развития синдрома тяжелых ног

еда
Полезные продукты для профилактики синдрома тяжелых ног
Если у вас появились первые признаки варикоза, правильно проведенная коррекция образа жизни и питания в сочетании с соблюдением врачебных рекомендаций поможет вернуть вашим ногам нормальное самочувствие. Чтобы добиться этого, придерживайтесь нескольких простых правил:
- Откажитесь от частого ношения обуви на высоких каблуках.
- Рекомендуется взять за правило ежедневно выполнять посильные физические упражнения: становитесь на носки, делайте «велосипед» и «ножницы», займитесь плаванием. При этом от силовых упражнений с большими весами, приседаний и прыжков нужно отказаться
- Если вы вынуждены провести долгое время в статическом положении (например, при длительном авиаперелете), периодически напрягайте мышцы голени, отрывайте от пола пятки и носки. Буквально несколько таких мини-упражнений позволяет улучшить кровоток в венах ног.
- Скорректируйте ежедневный рацион таким образом, чтобы в нем присутствовали продукты, богатые грубыми растительными волокнами: это могут быть свежие овощи, зелень, фрукты.
- Не забывайте о питьевом режиме: ежедневно нужно выпивать не меньше 2 л чистой воды (сюда не входят чай, соки, бульоны).
- Откажитесь от употребления алкоголя, крепкого кофе, копченых и соленых блюд, трансжиров, сдобной выпечки и хлеба, молока и молочных продуктов, сахара. Вместо этих продуктов включите в рацион овощи, фрукты и ягоды, бобовые, морскую рыбу и морепродукты, растительные масла, орехи и семечки.
Видео: Синдром беспокойных ног
Компания «ВЕРТЕКС» не несет ответственности за достоверность информации, представленной в данном видео ролике. Источник - JitZdorovo
Для точной диагностики обращайтесь к специалисту.

Отёки при варикозе ног: почему возникают и чем лечить?
У кого и почему при варикозе отекают ноги? Пройдут ли отёки сами или требуется лечение? Ответы на эти и другие вопросы мы дадим в нашей статье.


Сильные отёки ног у пожилых людей: причины и лечение
Отёки ног в любом, а тем более пожилом возрасте, приносят массу неудобств. Это неприятное явление, которое влияет на снижение качества жизни, так как создает ограничения в движении и приносит боль.


Как убрать отёки на ногах?
Отёк – это накопление в тканевых пространствах организма межклеточной жидкости. О том, какие тому могут быть причины и как с ними бороться в домашних условиях подробнее в нашей статье.


Усталость и боль в ногах
Каждый взрослый человек хоть раз испытывал ощущение усталости и тяжести в ногах. Ежедневно на наши ноги приходится большая нагрузка, от которой они в конце дня гудят и даже болят.


Отпуск для ног: полезные упражнение и процедуры для венозных сосудов ног
Для здоровья ног в домашних условиях можно выполнять ряд несложных манипуляций, они восстановят тонус вен и придадут сил всему организму.
Отеки при беременности: причины возникновения, лечение и профилактика
В период вынашивания плода многие женщины не понаслышке знают об отечности.


Как бороться с отеками ног?
Отечность ног – явление неприятное. Сталкиваются с ним и женщины, и мужчины. Рассмотрим причины его возникновения.
Тяжесть в ногах — ощущение дискомфорта, вызванное чувством сдавливания, распирания, выкручивания ног, проявляется быстрой утомляемостью, мышечной слабостью, изменением походки. Подобное состояние связано с физическими перегрузками, неврологическими расстройствами, заболеваниями сосудов, сердца, печени, других органов и систем. В связи с разнообразием причин появления неприятного симптома стандартов терапии не существует. Только после комплексного обследования доктор составляет курс лечения для конкретного пациента.

Причины тяжести в ногах
Необходимо отличать физиологическую тяжесть в ногах от патологической. Дискомфорт и усталость ног у здорового человека вызывает малоподвижный образ жизни, чрезмерные физические нагрузки, ожирение, прием некоторых лекарственные препаратов, ношение неудобной обуви, стрессы, эмоциональные переживания, плохая экология.
Дискомфорт и боли в ногах вызывают различные болезни, чаще это патологии нижних конечностей: атеросклероз, варикоз, тромбофлебит, невропатия, ишемия, хроническая венозная недостаточность. Из-за нарушения кровообращения периферические нервы испытывают кислородное голодание, следствием которого будут отеки ног, двигательные и сенсорные расстройства.
Симптомы тяжести в ногах могут быть проявлением других заболеваний. К таким относят:
- Болезни почек. Хроническая почечная недостаточность, иммуновоспалительное поражение почечных клубочков, гломерулосклероз начинаются с жалоб на ощущение утомляемости и тяжести в конечностях, отеки ног, перепады давления.
- Заболевания позвоночника. При остеохондрозе пояснично-крестцового отдела беспокоит боль в спине, отдающая в нижние конечности, человеку трудно ходить, вставать, сидеть. При развитии патологии снижается чувствительность в ногах, возникают вегетативно-трофические расстройства, нарушаются мышечные рефлексы.
- Сердечная недостаточность, кардиомиопатия, стеноз, протекает с потерей привычной подвижности нижних конечностей, изменением внешнего вида сустава, синдромом усталых ног. К специфическим симптомам относят боль в области сердца, одышку, учащенное сердцебиение, обмороки.
- Заболевания суставов. Артрит и артроз нижних конечностей характеризуются болью при ходьбе, скованностью, отечностью, деформацией стопы, пальцев. Движения сопровождаются хрустом, щелчками, кожа над пораженным суставом бордового или красного цвета, горячая на ощупь.
- Заболевания крови. Тяжесть в нижних конечностях, подкожные гематомы, кровотечения из носа, почек, десен, желудка — признаки гемофилии, анемии, лейкемии.
Говоря о проблеме тяжести в ногах, надо учесть плоскостопие, косолапость, старческий возраст, инфекции, период менопаузы у женщин, травмы, ожоги, послеоперационную реабилитацию, сахарный диабет. Возникает тяжесть в ногах и при беременности вследствие гормональных изменений, под давлением лишнего веса.
Нарушения походки — повреждения естественных функций опорно-двигательного аппарата и ограниченные возможности ходьбы из-за поражений разных систем организма. При ходьбе активизируются мозг, центральная нервная система, костно-мышечный аппарат, зрение, слух и другие органы чувств. Симптом является признаком серьезных патологий и требует медицинского вмешательства. Выражается в потере равновесия, затруднении поворотов и ходьбы, тугоподвижности суставов и слабости мышц ног, а также в онемении, судорогах или болезненности конечностей.

Причины нарушения походки
Нарушение координации движений может быть вызвано множеством причин, которые делятся на анатомические и неврологические. К первым относятся особенности строения скелета, ко вторым — болезни и расстройства внутренних органов, мягких тканей, естественных функций.
Анатомические причины симптома:
- повреждения позвоночника или конечностей;
- асимметрия костей бедра;
- врожденные дефекты ног;
- асимметричная длина ног;
- снижение остроты зрения и слуха;
- потеря равновесия из-за опьянения.
- сбои кровообращения головного мозга;
- патологии мозжечка и лобной доли мозга;
- функциональные расстройства ЦНС;
- поражения мозговых нейронов;
- амиотрофический склероз;
- паралич малоберцового нерва ног;
- ДЦП, болезнь Паркинсона;
- мышечная дистрофия;
- сахарный диабет;
- ослабление мышц на одной стороне;
- инсульт, энцефалит;
- синдром мальабсорбции;
- стрио-нигральная дегенерация;
- гидроцефалия;
- торсионная дистония;
- дистония стопы;
- поражение ягодичного нерва;
- невральная амиотрофия;
- заболевания спинного мозга;
- генетические заболевания;
- недостаток витаминов группы B.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 13 Мая 2022 года
Содержание статьи
Типы нарушения походки
Медицинское название нарушения походки — дисбазия. Известно более 20 разновидностей симптома, которые классифицируются по причине появления. Дисбазия часто сопровождается такими дефектами, как атаксия и астазия — это ограничение двигательной функции в положении стоя из-за поражений спинного мозга.
Распространенные виды нарушения походки
- Атактическая — ходьба с расшатыванием тела в стороны вследствие поражений мозжечка, таламуса, нервных волокон или от сильных болей;
- гемипаретическая — косящие шаги круговыми движениями как последствия инсульта, родовой травмы, мозгового абсцесса, опухолей головного мозга, гемипареза;
- перонеальная — или степпаж, характеризуется резкими движениями стопы вперед и возникает из-за рассеянного склероза, полиомиелита, и повреждений перонеального нерва;
- параспастическая — обычно наблюдается у пожилых людей с хроническим высоким давлением, а также у пациентов с миелопатией, ДЦП, дефицитом витамина B12;
- гипокинетическая — скованность двигательных функций, вызванная болезнью Паркинсона, гипокинезией, гидроцефалией, дистоническим гипертонусом;
- гиперкинетическая — беспорядочные резкие движения при ходьбе, вызваны гиперкинезией, хореями, дистонией стопы;
- идиопатическая сенильная — отличается короткими медленными шагами и неустойчивостью туловища, появляется чаще после 50-60 лет из-за возрастных деформаций опорно-двигательного аппарата;
- пароксизмальная — дефекты при ходьбе, провоцирующие падения, эпилептические припадки;
- ятрогенная — появляется после чрезмерного приема алкоголя или анальгизирующих препаратов;
- фризинг-дисбазия — считается неврологической патологией в пожилом возрасте, сопровождается болезнью Паркинсона и атрофией коры мозга;
- в позе «конькобежца» — широкая координация движений с низко опущенным телом, возникает вследствие ортостатической гипотензии;
- хромота Дюшенна — «утиная» ходьба при недостаточности тазобедренной кости, травмах бедра, мышечной недоразвитости.
Методы диагностики
Исследованием причин, признаков и симптомов дисбазии занимаются терапевт, травматолог, невролог, ангиохирург, ревматолог и другие. Врачи проводят консультацию и осмотр, после чего направляют на лабораторные и аппаратные анализы. Если возникает острое течение нарушения походки, может понадобиться диагностика внутренних органов — УЗИ, ЭКГ, эхоКГ, МРТ, рентген.
Некоторые виды дисбазии требуют дополнительных диагностических обследований:
- измерение и нормализация артериального давления;
- нейровизуализация для определения биохимической структуры мозга;
- МРТ и КТ для выявления опухолей, патологий микрососудов и дегенерации нейронов.
В клиниках ЦМРТ для определения причин нарушений походки применяют такие методы:
Наросты на пальцах стоп — области, в которых происходит смещение плюсневой кости. В нормальном физиологическом положении плюсневые кости должны находиться параллельно друг другу, а когда они меняют угол наклона, появляются неэстетичные выпирания — шишки. Степень визуальной выраженности деформации и интенсивности симптомов зависит от того, насколько сильно отклонилась кость. По этому признаку выделяют 4 стадии патологии:
I — смещение не достигает 20 градусов, дискомфорт отсутствует;
II — смещение приближается к градусам, ноги ноют после долгой ходьбы;
III — отклонение составляет не более 50 градусов, при ходьбе часто возникает боль, трудно подобрать обувь;
IV — кость отклоняется более чем на 50 градусов, происходит деформация стопы и других пальцев, болевой синдром сохраняется даже в состоянии покоя.
В группу риска развития проблемы входят спортсмены, женщины, которые постоянно носят неудобную обувь, люди со стоячей работой. Чтобы не допустить постоянной боли и деформации стопы из-за шишек, важно своевременно обратиться ортопеду и пройти назначенный курс лечения.
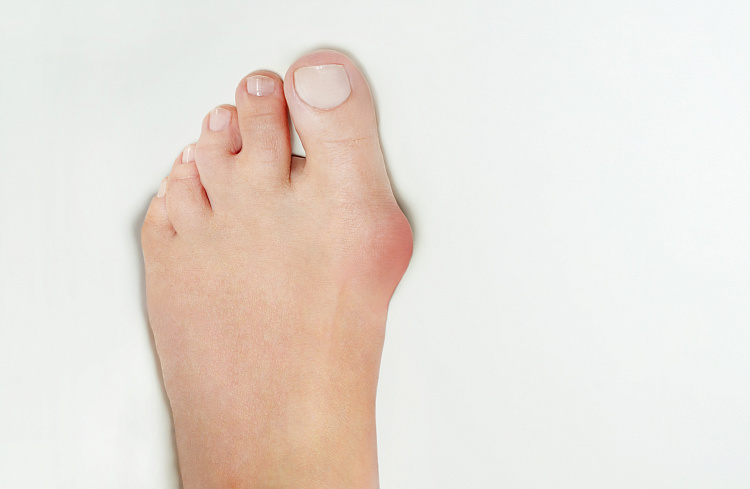
Причины появления шишек на пальцах ног
- Заболевания. В эту группу причин входит подагра, артроз, гигрома, деформация Тейлора и другие недуги. При них наросты могут быть воспалительными и невоспалительными.
- Стоячая работа. Проблема часто беспокоит продавцов, парикмахеров, бариста, учителей и представителей других профессий, которые находятся на ногах больше 8 часов в день и подвергают стопы чрезмерной нагрузке.
- Занятия спортом. В группу риска входят профессиональные спортсмены, которые занимаются футболом, бегом, велоспортом и другими видами спорта, где нагрузке подвергаются преимущественно ноги.
- Ношение неудобной обуви. Туфли с узкими носами, на высоком каблуке или с неудобной колодкой приводят к тому, что нагрузка на стопу возрастает и распределяется неравномерно. Если носить неудобную обувь регулярно, это может спровоцировать деформацию плюсневых костей, появление наростов и болевого синдрома.
- Гормональная перестройка. На прочность костных структур влияют гормоны. Когда в организме происходят гормональные колебания при беременности, климаксе или подростковой перестройке организма, это может привести к деформации костных структур ступни.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 13 Мая 2022 года
Содержание статьи
Типы наростов на пальцах стоп
В зависимости от локализации шишек и характера деформации структур ступни, выделяют следующие виды наростов:
При вальгусной деформации
При патологии происходит искривление плюсне-фалангового сустава первого пальца, при котором происходит постепенная деформация и отклонение других пальцев стопы. Патология хорошо заметна визуально даже на ранних стадиях. её можно выявить по характерной шишке на большом пальце, который отклоняется кнаружи.
При деформации Тейлора, гигроме и артрозе
Если косточка выпирает на мизинце, пациенту диагностируют деформацию Тейлора — заболевание, которое поражает фаланги пятого пальца и сопровождается варусной деформацией. Из-за заболевания сам палец отклоняется внутрь, а сустав — наружу.
Шишки на пальцах ног могут образоваться также из-за дегенеративных изменений сочленений. В таких случаях развиваются остеофиты, которые чаще всего локализуются на своде стопы. Проблему провоцируют бурситы и артриты.
При гигроме появляются неболезненные шишки, которые могут доставлять дискомфорт только из-за больших размеров. Они могут локализоваться на тыльной стороне ступни, а также под коленями и в области голеностопа.
При подагре, бурсите, полиартрите
Для бурсита характерно размещение шишек на ногах сверху пальцев и под ними. Если наросты локализуются на всех фалангах, кроме мизинца и большого пальца, пациенту диагностируют полиартрит мелких суставов. В различных участках ступни могут образоваться шишки невоспалительного характера — подагрические тофусы. Они появляются из-за отложений солей мочевой кислоты.
Методы диагностики
Чтобы обнаружить наросты на ногах, оценить их размеры и локализацию, врач проводит медицинский осмотр. Для определения причин появления шишек специалист проводит пациента на лабораторные анализы и аппаратную диагностику. В клинике ЦМРТ врачи ставят диагнозы при помощи следующих видов инструментальных исследований:
Читайте также:

