Материал для перекрытия пульпы
Обновлено: 17.05.2024
магистр естественных наук, доцент, вице-президент Германского общества реставрационной и регенеративной стоматологии, член Neue Gruppe , Германской ассоциации эстетической стоматологии ( DGAEZ ) и Германской ассоциации консервативной стоматологии ( DGZ ) (Франкфурт-на-Майне, Германия)
Статья была опубликована в журнале GC Get Connected4 IDS, 2015. С любезного разрешения Dr. Ulf Krueger-Janson.
Ниже приводится пошаговое описание создания естественного десневого профиля реставрации. Основными инструментами при работе являются силиконовый ключ и прозрачная матрица.
Выполнение пробного моделирования для визуализации конечного результата и изготовление силиконового ключа
Исходная клиническая ситуация представлена на рис. 1.
Рис. 1. Первоначальный вид клинической ситуации: диастема между зубами 12 и 13.
Чтобы добиться естественного вида реставрации и правильных ее пропорций, необходимо предварительно выполнить пробное моделирование. Это делается следующим образом: реставрационный композит опакового дентинного оттенка наносится на неподготовленную (без протравливания и нанесения бондинга) поверхность зуба (рис. 2). После фотополимеризации композита становится понятно, правильно ли был выбран оттенок и подойдет ли он для выполнения окончательной реставрации.
Рис. 2. Композит дентинного оттенка АО3 используется для выполнения пробного моделирования.
Поскольку мы стремимся создать реставрацию, максимально имитирующую естественные зубы, при пробном моделировании следует воспроизвести правильные соотношения длины и ширины зуба. Можно скопировать пропорции парного зуба, а затем при необходимости и скорректировать их. Наконец, выполняется слепок пробного моделирования с язычной/небной стороны (рис. 3), и таким образом мы получаем инструмент для дальнейшего моделирования, известный как силиконовый ключ (рис. 4).
Рис. 3. Используя силиконовый слепочный материал, снимаем оттиск с небной области и области режущего края зубов. Рис. 4. На силиконовом ключе отчетливо видны детали интерпроксимальных областей и небной поверхности рабочей области.
Силиконовый ключ воспроизводит небные области пробного моделирования, поэтому важно убедиться, что небные и в особенности межзубные области пробного моделирования выполнены в полном соответствии с анатомическими критериями, несмотря на то что данный этап моделирования является подготовительным. Чтобы добиться наилучшего прилегания слепочного материала, а в дальнейшем — успешной повторной установки силиконового ключа на основном этапе лечения, при выполнении слепка в области жевательных зубов пациента следует разместить два ватных валика. Для более точной повторной установки силиконового ключа можно также попросить пациента накусить слепочный материал с оборотной стороны, т. е. оставить слепок зубов-антагонистов (рис. 5).
Рис. 5. Оттиск зубов-антагонистов на оборотной стороне силиконового ключа.
Особое внимание при пробном моделировании следует уделить межзубному пространству, поскольку эти области будут играть ключевую роль в последующем создании десневого профиля реставрации. При проверке силиконового ключа на прилегание после удаления слоя пробного моделирования (рис. 6) можно произвести повторную оценку этих анатомических особенностей. Осевая линия и линии контуров должны быть отчетливо видны.
Рис. 6. Проверка силиконового ключа на прилегание после удаления слоя пробного моделирования.
Неинвазивное перекрытие диастемы с применением композита: процедура
На подготовительном этапе вестибулярные и интерпроксимальные поверхности зубов, подлежащих лечению, обрабатываются с помощью осциллирующей насадки EVA : это позволит увеличить прочность адгезии между поверхностью и композитом, а также удалить загрязнения и деминерализованные слои эмали с рабочей поверхности (рис. 7).
Рис. 7. Эмаль обрабатывается с помощью осциллирующей насадки EVA.
Можно также загрубить небольшую часть поддесневой области, используя тонкий бор с алмазным напылением с одной стороны. При этом, однако, следует избегать раздражения и травмирования десны. Далее производится ретракция десны; чтобы и на этом этапе не возникло раздражения, рекомендуется использовать ретракционную нить размера 0. Следующий шаг — установка прозрачной матрицы вокруг реставрируемого зуба (рис. 8). Полоска матрицы вдавливается в десневую бороздку и отодвигается от неба предварительно изготовленным силиконовым ключом. Перед помещением силиконового ключа в полость рта мы также адаптировали его в области оттиска резцов, чтобы в дальнейшем избежать деформации матрицы. Дистальный десневой сосочек зуба 12 отодвигается, оказывая умеренное давление (рис. 9). При этом создается свободное пространство для формирования нового, более широкого десневого профиля реставрации.
Рис. 8. Прозрачная матрица устанавливается в десневую бороздку, огибая реставрируемый зуб с небной стороны. Рис. 9. При накусывании силиконовый ключ занимает нужное положение и поддерживает матрицу.
Протравливание рабочей поверхности производится в соответствии с инструкциями производителя. Протравливающий гель наносится на узкие области вокруг матричной полоски с помощью кисточки, чтобы обеспечить оптимальное протравливание всех поверхностей. Та же процедура повторяется на этапе нанесения бондинга. После кондиционирования поверхности полоску матрицы устанавливаем в нужное положение с помощью шпателя Heidemann , затем наносим первый слой жидкотекучего композита, выбрав при этом опаковый дентинный оттенок ( G — aenial Universal Flo AO 3) (рис. 10). Манипулируя кончиком стоматологического зонда, материал наносим сначала на небную поверхность, а затем в интерпроксимальных областях. Важно контролировать объем наносимого материала: его не должно быть слишком много, так как предстоит нанести еще слой композита. Поскольку полоска матрицы поддерживается силиконовым ключом, ее можно сдвинуть в необходимое положение, аккуратно потянув пинцетом. Форму композита в области режущего края зуба можно скорректировать с помощью зонда. Как показано на рис. 10, материал можно также адаптировать и в поддесневой области.
Рис. 10. Наносим жидкотекучий композит, затем пинцетом тянем матрицу в нужном направлении.
На этом предварительное моделирование десневого профиля реставрации завершено. Следующий материал, наносимый на реставрацию, — слой композита пастообразного типа дентинного опакового оттенка АО3 ( G — aenial Anterior , GC ), который завершает дистальную часть реставрации.
Последний слой моделирования — полупрозрачный композит, в нашем случае оттенок JE Junior Enamel ( G — aenial Anterior , GC ). Этот полупрозрачный слой имитирует беловатую светопроницаемую область, располагающуюся на проксимальных областях натуральных зубов (рис. 11).
Рис. 11. Нанесение последнего слоя реставрации, используется оттенок JE (Junior Enamel, молодая эмаль).
С помощью EVA -насадки производится окончательное оконтуривание реставрации, а затем полировка (рис. 12, 13). Данная процедура вызывает атравматическое изменение межзубных десневых сосочков. Даже после полировки не наблюдается раздражения прилегающих мягких тканей (рис. 14, 15).
Рис. 12. Оконтуривание реставрации с использованием инструментов EVA. Рис. 13. Формирование структур режущего края. Рис. 14. Зуб был увеличен в размерах.
Рис. 15. Естественные пропорции с покатым дистальным отрезком режущего края зуба.
Расширение зуба 13 производится схожим образом. Вокруг зуба снова оборачивается полоска прозрачной матрицы (рис. 16, 17), которая прижимается силиконовым ключом. Затем в мезиальной области также наносится жидкотекучий композит и также формуется с помощью матричной полоски (рис. 18).
Рис. 16. Фиксирование матричной полоски. Рис. 17. Открытие интерпроксимальной области. Рис. 18. Нанесение жидкотекучего композита, оттенок АО3.
После полировки можно оценить оттенок выполненной реставрации. Поскольку в процессе работы происходит дегидратация зуба, по завершении лечения структуры естественной части зуба будут выглядеть светлее, чем обычно. Вид окончательного результата спустя 6 недель (при нормальной гидратации) демонстрирует отличную цветовую адаптацию реставрации к прилегающим тканям (рис. 19).
Рис. 19. Вид реставрации после окончательной обработки и полировки.
При выполнении реставрации режущих кромок обоих зубов были тщательно соблюдены идеальные пропорции, близкие к естественным. Произведенное перекрытие диастемы прошло успешно, и реставрация совершенно неотличима от окружающих натуральных зубов. Благодаря использованию при работе комбинации жидкотекучего и пастообразного композита, а также благодаря выбранной технике работы вся процедура реставрации становится быстрой и весьма практичной. Использование матричных полосок позволяет создавать естественно выглядящий десневой профиль реставрации, поскольку именно матрица обеспечивает улучшенную адаптацию композита в поддесневой области. Данная прямая и неинвазивная методика работы (т. н. tape technique , один из методов прямой эстетической реставрации) позволяет быстро добиться оптимального результата, демонстрируя при этом великолепную эстетическую интеграцию выполненной реставрации.
Рис. 20. Более широкий угол съемки демонстрирует гармоничную интеграцию выполненной реставрации. Рис. 21. Фото сделано спустя 6 недель. Наблюдается полное перекрытие диастемы с сохранением формы межзубного сосочка.
Ульф Крюгер-Янсонс ( Ulf Krueger — Janson )
Ульф Крюгер-Янсон является сертифицированным членом Европейского сообщества косметической стоматологии ( ESCD ), членом Neue Gruppe и других экспертных групп, таких как Германская ассоциация эстетической стоматологии ( dgaez ) и Германская ассоциация консервативной стоматологии ( DGZ ). Имеет более 15 лет опыта работы с цельнокерамическими системами и выполнения композитных реставраций. В настоящий момент в фокусе его стоматологической методологии находится применение инновационных цифровых технологий для поиска решений и планирования лечения. Является автором множества публикаций, в том числе в международных изданиях, а также ведет обучающую деятельность как на родине, так и за границей. Магистр естественных наук, доцент. В 2010 году была издана его книга «Композиты 3 D — естественные формы и оттенки» (3 D Composites — Natural Shading and Shaping ).
Основная причина апикального и перирадикулярного периодонтита – микробная инвазия в заапикальное пространство. Таким образом, цель эндодонтического лечения состоит в том, чтобы предупредить микробную контаминацию в системе корневого канала, а также в очистке его пространства от уже имеющихся микроорганизмов. Контроль за качеством эндодонтического вмешательства проводят по данным клинического осмотра и рентгенологической диагностики. Часто заблуждение состоит в том, что эндодонтическое лечение предусматривает вмешательство в структуру канала, возможное повторное вмешательство, и при неуспешности двух предыдущих – проведение процедуры апикальной хирургии. Но, сохранение витальности пульпы – это тоже эндодонтия, ведь здоровая пульпа – это залог здорового состояния периодонта. Таким образом, покрытие пульпы и проведение пульпотомии – это неотъемлемые составляющие эндодонтической практики. Лечение корневого канала включает две фазы: фазу контроля микробной контаминации (инструментальная обработка, ирригации, назначение препаратов) и фазу восстановления (пломбирования эндодонтического пространства). В эндодонтии существует лишь один вид материалов, идеально подходящий для использования в обеих этих фазах – биокерамика, которая уже много лег успешно применяется в стоматологии.

Определение биокерамики
Биокерамика является подвидом керамических материалов, которые разработаны специально для медицинских и стоматологических целей. Она состоит из алюминия и циркония, биоактивного стекла, покрытий и композита, гидроксиапатита, резорбируемого кальций фосфата и рентгенконтрастных частиц стекла. Биокерамика широко применяется при восстановлении суставов, для биопокрытий имплантатов, и в качестве резорбируемых мембран, которые поддерживают определенный объем необходимого пространства на протяжении ограниченного периода времени.
Биокерамика классифицируется на:
- биоинертную – не вступает во взаимодействие с биологическими системами;
- биоактивную – стойкую в тканях, которая отличается наличием взаимодействий на границе интерфейса с окружающими тканями;
- биорезорбируемую - растворимая или рассасывающаяся, которая в конечном итоге включается в структуру тканей.
В настоящее время существует много представителей биокерамики, которые используются в стоматологии и медицине. Керамика на основе алюминия и циркония является биоинертной и применяется в ортопедии. Биоактивная стеклокерамика доступна в стоматологии под разными брендовыми именами, а пористая керамика по типу кальций фосфата часто используется для восстановления костных дефектов. Отдельные представители биокерамики, по типу таковой на основе силиката кальция (минерал триоксид агрегат [MTA], ProRoot MTA Root Repair, Dentsply Sirona) или на основе биоагрегата (DiaRoot BioAggregate, DiaDent) также использовались в стоматологии в качестве материалов для восстановления дефектов в структуре корня и для апикального выполнения эндодонтического пространства.
Свойства эндодонтической биокерамики
Эндодонтическая биокерамика не чувствительна к влаге и контаминации кровью, то есть качество ее применения не зависит от техники выполнения процедуры. Она также размерно стабильна, и при затвердевании несколько расширяется. В своем стабильном состоянии биокерамика очень твердая и идеально уплотнена, при этом не растворяется на протяжении долгого периода времени, обеспечивая, таким образом, профилактику микроподтекания. В ходе затвердевания рН материала повышается до 12 в результате реакции гидратации. В процессе таковой сначала образуется кальций гидроксид, который после растворяется на ионы кальция и гидроксила. Высокое рН материала в ходе затвердевания обеспечивает его антибактериальные свойства. В стабильном состоянии материал является не только полностью биосовместимым, но и биоактивным. При контакте биокерамики с окружающими жидкостями происходит высвобождение кальций гидроксида, который может взаимодействовать с фосфатами в составе жидкостей и обеспечивать формирование гидроксиапатита. Данные свойства материала можно категоризировать как индуктивные по отношению к окружающим твердым тканям. Учитывая все это, очевидно, что биокерамика является материалом выбора для перекрытия пульпы, выполнения пространства после проведения процедуры пульпотомии, восстановления дефектов корня в результате перфораций, заполнения эндодонтического пространства и обтурации зубов с несформированным корнем для индукции процесса апексификации.
Доступные биокерамики в эндодонтии
MTA
Немногие клиницисты понимают, что оригинально MTA является классическим биокерамическим материалом с добавлением некоторых тяжелых металлов. Он характеризуется всеми свойствами биокерамики, включая высокий уровень рН при затвердевании, биосовместимость и биоактивность, а также идеальные параметры уплотнения. Однако материалу присущи и некоторые недостатки. Время затвердевания составляет около 3 часов. В ходе его приготовления материал нужно замешивать, что увеличивает его расход. Как серый, так и белый МТА окрашивают дентин, очевидно из-за наличия в их структуре тяжелых металлов, или же из-за включения пигментов из крови в ходе процесса затвердевания. Также МТА довольно трудно вносить в узкие каналы. Для коррекции всех этих недостатков МТА постоянно модифицируется, но всякие изменения влияют также и на его начальные почти идеальные химические и физические характеристики.
Biodentine
Biodentine (Septodont) считается представителем второго поколения биокерамики. Его характеристики аналогичны МТА, и, таким образом, он может использоваться по всем тем же показаниям, что и МТА. Однако, в отличие от МТА он затвердевает гораздо быстрее (10-12 минут), и по своей плотности более приближается к показателям дентина. Недостаток материала состоит в форме его доставки: подача биодентина возможна лишь на протяжении 30 секунд из капсулы, и как правило используемый объем в большинстве случаев меньше того, который находиться в капсуле
Предварительно смешанные биокерамики
Предварительно смешанные биокерамические материала доступны лишь в Северной Америке и представлены EndoSequence BC Sealer, EndoSequence BC RRM (Root Repair Material, в форме пасты из шприца) и EndoSequence BC RRM-Fast Set Putty. Все эти три материала сходны по химическому составу (силикат кальция, оксид циркония, оксид тантала, одноосновные фосфаты кальция и наполнители), и обладают отличными механическими и биологическими свойствами, а также ими достаточно легко работать. Они являются гидрофильными, нерастворимыми, рентгеноконтрастными, не содержат алюминия, отличаются высоким pH и требуют влаги для отверждения. Рабочее время BC Sealer и BC RRM составляет более 30 минут, а время отверждения в нормальных условиях – около 4 часов, в зависимости от количества доступной влаги. Недавно представленный на рынке EndoSequence BC RRM Fast-Set Putty обладает всеми свойствами, описанными выше, но отличается более коротким временем отверждения (приблизительно 20 минут). Данный материал подходит для закрытия перфораций, ретроградного пломбирования и перекрытия витальной пульпы. BC Sealer по сути является единственным чистым биокерамическим материалом, который доступен конкретно в форме эндодонтического силера. По своему химическом составу он не отличается от других предварительно смешанных биокерамиков, однако при этом он менее вязкий, что делает его консистенцию идеальной для уплотнения в корневых каналах. Он может быть использован с гуттаперчевыми штифтами, импрегнированными слоем биокерамических наночастиц. При этом гуттаперча играет еще и роль носителя силлера (фото 1 - 3), таким образом BC Sealer может достичь системы канальцев в апикальной части корня (фото 4 - 5).
Фото 1. Заполнение эндопространства биокерамикой: срез на расстоянии 0,5 мм от апекса.
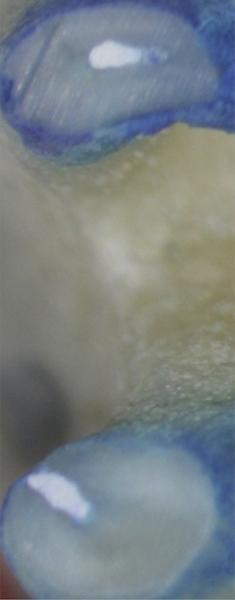
Фото 2. Заполнение эндопространства биокерамикой: срез на расстоянии 1,5 мм от апекса.
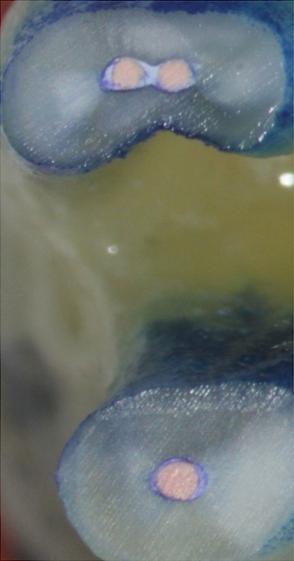
Фото 3. Заполнение эндопространства биокерамикой: срез на расстоянии 3,0 мм от апекса.
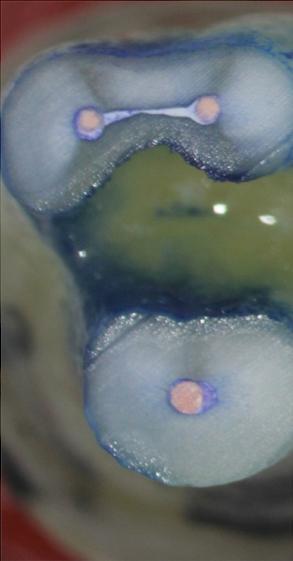
Фото 4. Рентгенограмма зуба до заполнения корня биокерамикой.
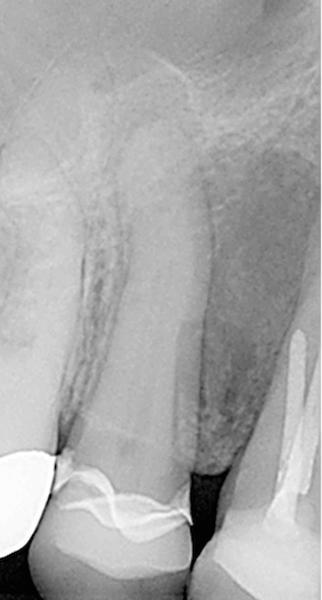
Фото 5. Рентгенограмма зуба после заполнения корня биокерамикой.
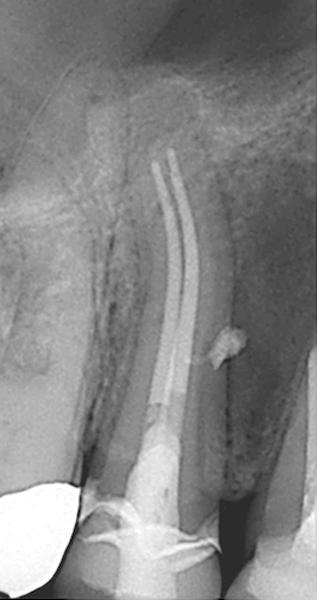
Связь данных гуттаперчевых штифтов и биокерамического силлера обеспечивает максимальное уплотнение эндопространства, таким образом, минимизируя риск развития потенциального микроподтекания. При необходимости повторного лечения та же гуттаперча служит путеводной нитью для прохождения канала. На сегодняшний день проведено более 50 исследований, доказывающих эффективность применения предварительно смешанных биокерамиков. Недавнее исследование, сравнивающее результаты апикоэктомии с ретроградным пломбированием MTA и биокерамическом аналогом на собаках, показало, что биокерамика позволила достичь немного лучшего результата вмешательства, очевидно, благодаря своим адаптированным манипуляционным свойствам.
Показания и примеры клинических случаев
Прямое и непрямое покрытие пульпы
Исторически сложилось так, что поначалу эндодонтисты не рекомендовали проводить никаких манипуляций в области интактной пульпы кариозно пораженных зубов. Но исследования, проведенные в 1970-х годах, показали, что с пульпой при глубоких кариозных полостях все-таки нужно что-то делать. Первые результаты подобных вмешательств не были достаточно успешными, поскольку после покрытия пульпы кальцием врачи использовали амальгаму в качестве основного реставрационного материала корональной части. Логично, что микроподтекания, которые развивались на границе интерфейса амальгамы и зуба, негативно влияли и на кальцийсодержащую прокладку. В отдельных случаях врачи отметили эффект кальцификации каналов, в иных же – некроз пульпы и развитие периодонтита. Ясно было одно: надо было что-то менять. Новые исследования и наблюдения серии клинических случаев показали, что если используемое основание является антибактериальным (например, гидроксид кальция), и после отверждения обеспечивает хорошее уплотнение и стабильность, то независимо от того, покрывалась пульпа прямо и непрямо, прогноз подобного вмешательства является благоприятным. У людей молодого возраста подобный вид терапии должен рассматриваться как лечение выбора.
Клинический случай 1: прямое покрытие пульпы
На фото 6 показана рентгенограмма зуба № 19 до лечения с наличием кариозного поражения у 20-летнего пациента. Диагноз обратимого пульпита был поставлен на основании анализа анамнеза и данных клинического осмотра. После выполнения анестезии и препарирования было отмечено обнажение пульпы (фото 7), область которой перекрыли BC RRM-Fast Se (фото 8). После полного отвердения BC RRM-Fast Se, дефект восстановили композитом и провели контрольную рентгенографию (фото 9). Через 6 месяцев зуб не проявлял никакой симптоматики, и по данным диагностики оставался витальным. Рентгенологических признаков патологии не отмечалось (фото 10).
Фото 6. Рентгенограмма 19 зуба со значительным кариозным поражением.
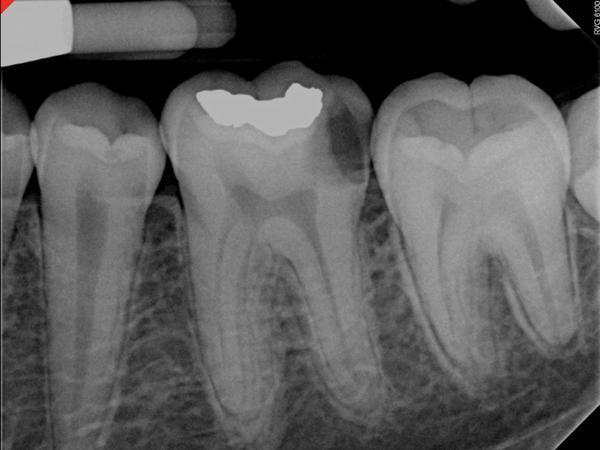
Фото 7. Вид зуба после удаления кариозного очага.
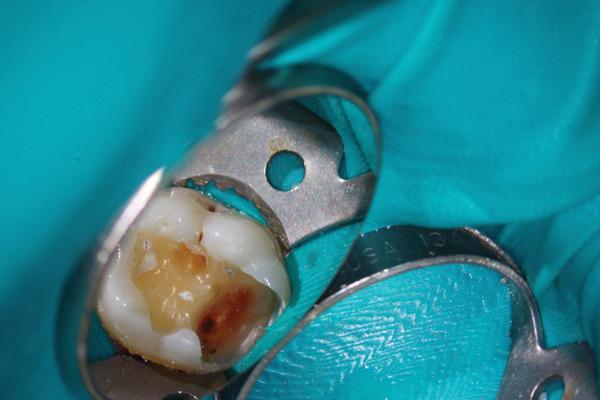
Фото 8. Прямое покрытие пульпы биокерамикой BC Putty.
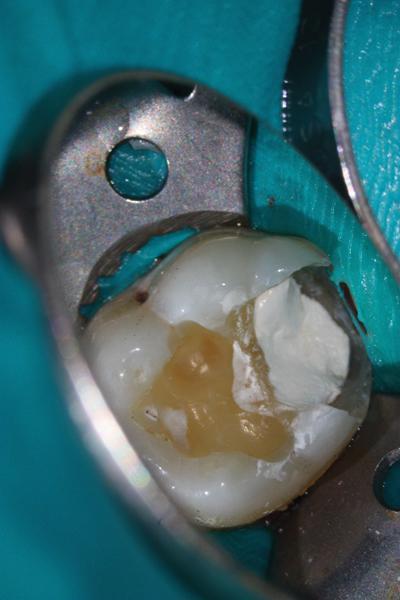
Фото 9. Рентгенограмма зуба после покрытия пульпы биокерамикой.
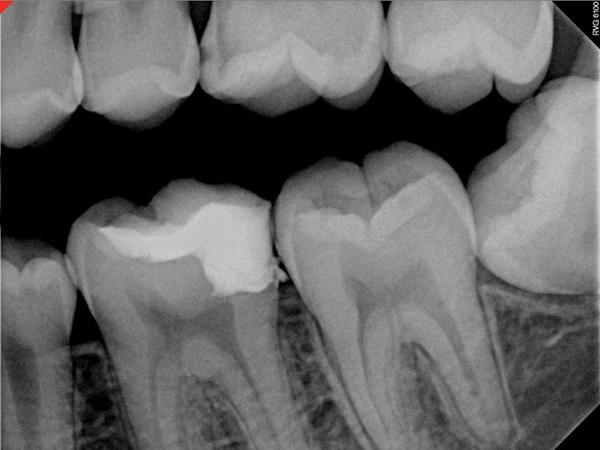
Фото 10. Рентгенограмма зуба через полгода после покрытия пульпы биокерамикой.
Клинический случай 2: Пульпотомия
В этом случае зуб в ходе диагностики был витальным, однако демонстрировал признаки необратимого пульпита. Лечение с проведением полной пульпитомии было выбрано для улучшения прогноза функционирования оставшейся части пульпы. На рентгенограмме до лечения можно обнаружить кариозный очаг в области 11 зуба, а также незначительное расширение периодонтальной связки. Полная пульпотомия проводилась с использованием материала BC putty (фото 12). После отверждения материала была выполнена композитная реставрация и контрольная рентгенограмма. Через 1 год после лечения зуб не демонстрировал никаких симптомов, а на рентгенограмме были отмечены признаки продолжения развития корня (фото 13) в условиях здоровых периодонтальных тканей. Следов кальцификации в резидуальной части пульпы отмечено не было (таковые часто формируются при использовании гидроксида кальция). Рентгенограмма, полученная в области противоположного зуба, продемонстрировала сходную степень развития корня (фото 14).
Фото 11. Рентгенограмма зуба до лечения.
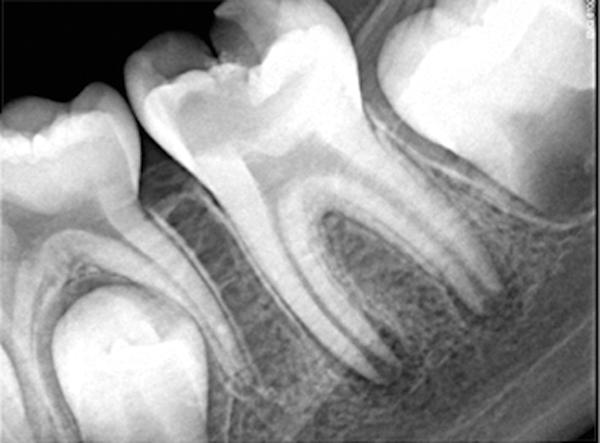
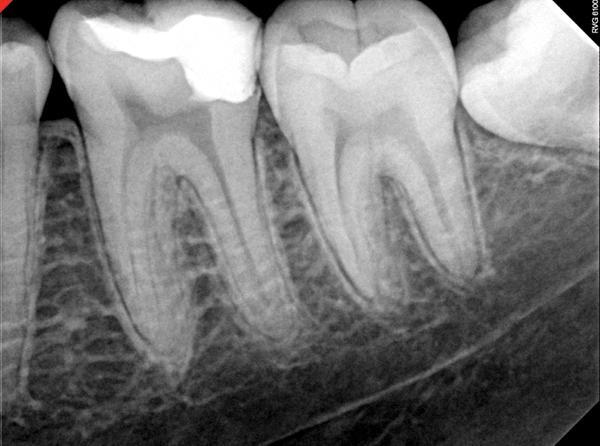
Фото 12. Рентгенограмма зуба после выполнения пульпотомии.
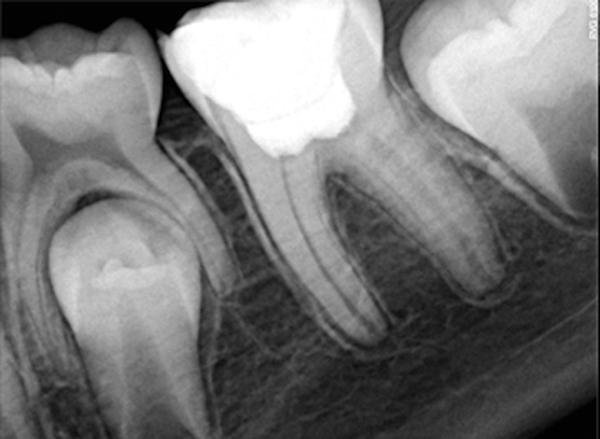
Фото 13. Рентгенограмма зуба через 1 год после пульпотомии.
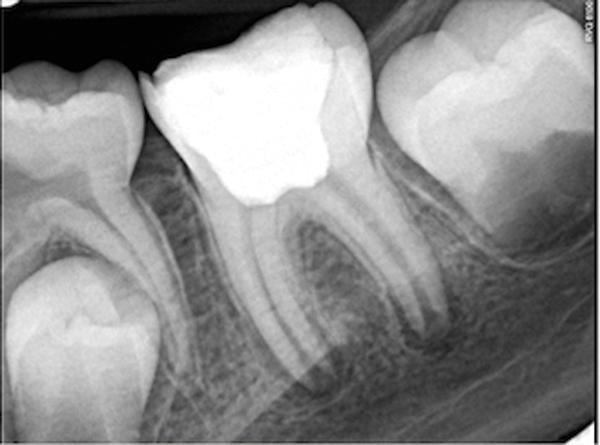
Фото 14. Вид зуба с противоположной стороны (для сравнения).
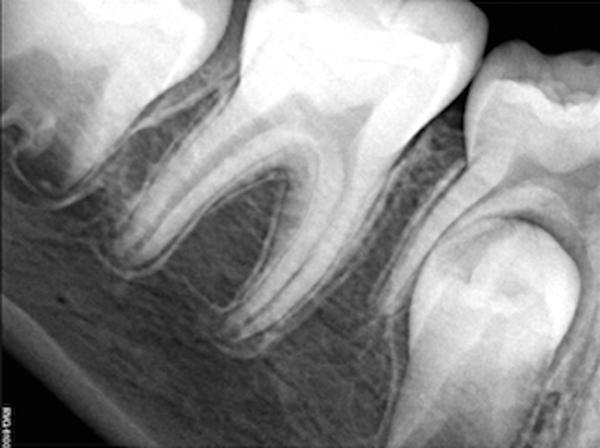
Клинический случай 3: Апикоэктомия и ретроградное пломбирование
Пациент обратился за помощью с клиническими симптомами и рентгенографическими признаками постэндодонтических нарушений (фото 15). Было установлено, что выступ в области мезиальных каналов препятствует благоприятному прогнозу повторного эндодонтического лечения, и, таким образом, было принято решение провести процедуру апикоэктомии. В ходе проведения вмешательства был обнаружен перешеек между двумя основными каналами зуба (фото 16). Ретроградное пломбирование проводили как в области основных каналов, так и в области перешейка посредством BC RRM-Putty (фото 17). В ходе 20-месячного мониторинга никаких нарушений в пролеченном зубе зарегистрировать не удалось (фото 18).
Фото 15. Рентгенограмма до лечения.
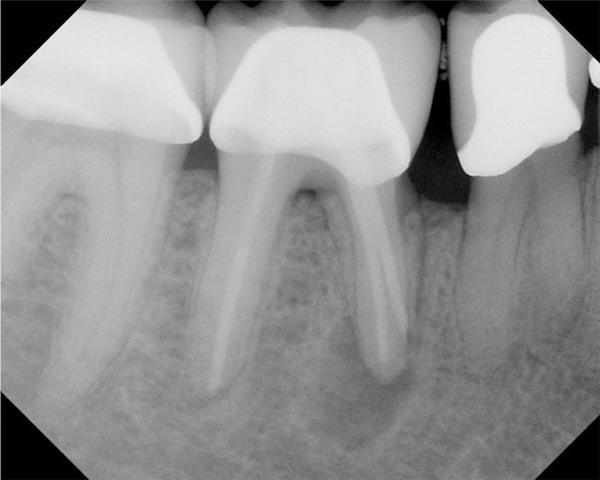
Фото 16. Вид после апикоэктомии.
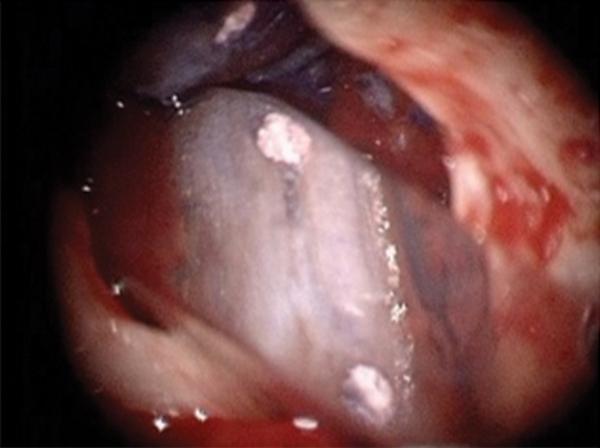
Фото 17. Заполнение перешейка после апикоэктомии.
Фото 18. Рентгенограмма через 20 месяцев после заполнения ретропространства BC Putty.
Обтурация корневого канала
Исторически обтурация корневого канала является наименее прогнозируемым эндодонтическим вмешательством. Обычно для этой процедуры врачи используют филеры (серебряные или гуттаперчевые штифты) и силеры, которые помогают добиться надлежащего уплотнения. Традиционные герметики сжимаются в объеме при отверждении, и со временем вымываются. Отдельные их представители характеризуются наличием адгезии к дентину, но не к филлеру. Для минимизации данного эффекта и уменьшения риска образования микрозазора подходы к обтурации канала продолжали модифицироваться. С этой целью были разработаны методы холодной латеральной и горячей вертикальной конденсации. Но при этом латеральная холодная конденсация гуттаперчи характеризуется чрезмерной диспозицией силера в области дополнительных канальцев, в то время как для горячей вертикальной конденсации необходимо удалить чрезмерное количество коронального дентина для продвижения наконечника плаггера на расстояние 4 мм от апекса. Кроме того, после нагревания гуттаперчи и при охлаждении она сжимается даже больше, чем обычный герметик. Все это повышает риск повторной бактериальной контаминации.
BC Sealer, являясь предварительно замешанным продуктом-биокерамиком, характеризуется отменной консистенцией для использования в качестве силера. Уровень его рН является максимально высоким, для отверждения он требует влаги, а его размерной стабильности можно только позавидовать – что еще надо для хорошего эндодонтического герметика? Негативного влияния со стороны крови или воспалительного экссудата на BC Sealer не доказано, что позволяет использовать его в разных клинических условиях. Учитывая стабильность керамики, возможно использовать его толстыми слоями, не боясь вымывания и усадки. Филер в системе с биокерамикой используется только в качестве помпы для доставки филера в область апекса. Кроме того, для установки биокерамики не требуется чрезмерного удаления тканей дентина, и такое вмешательство, по сути, является мини-инвазивным. Дополнительным преимуществом системы является то, что теперь для биокерамики разработаны специальные гуттаперчевые штифты, импрегнированные наночастицами той же биокерамики, таким образом, обеспечивая их надежную связь (фото 19 - 21).
В лечении кариозных процессов важно не только владеть мануальными навыками и быть в курсе новинок пломбировочных материалов, но и также знать биологические особенности кариеса и пульпы зуба. Больше не существует необходимости препарировать зуб, далеко выходя за границы здоровых тканей, напротив, с развитием адгезивной стоматологии, мы стараемся производить иссечение тканей максимально консервативно. Даже удаление тканей, которые потенциально могут быть инфицированы, остается под вопросом.
Данная статья обсуждает лечение глубокого кариозного процесса, а также пытается ответить на некоторые вопросы, поставленные в стоматологической литературе. Необходимо ли удалять все кариозные ткани в каждом клиническом случае (даже когда экскавация близко к пульповой камере)? Может ли кариозный процесс быть остановлен? Какой вид пломбировочного материала обеспечит самый лучший результат для пациента?
Традиционные концепции
В классическом тексте (1908) G.V.Black писал: «Лучше обнажить пульпу зуба, чем оставить ее закрытой лишь слоем размягченного дентина». В тоже самое время Black утверждал, что дантисты должны понимать патанатомию и патофизиологию кариозного процесса, иначе они могут считать себя лишь механиками. Конечно же, стоматологическая наука продвинула наше понимание о кариозном процессе и возможности герметичного пломбирования с воссозданием борозд и фиссур. Сам G.V. Black возможно опроверг бы свое высказывание 100 лет спустя.
Традиционная концепция полного удаления кариозных тканей при глубокой полости была поставлена под сомнение. Абсолютное удаление всех измененных тканей может не являться обязательным для остановки кариозного процесса. Хорошо известно, что бактерии в дентине вызывают воспаление в пульпе. Однако этот слабый воспалительный процесс может быть стимулятором регенерации. Оставление небольшого количества кариозных тканей под пломбой необязательно пагубно повлияет на успех лечения. Короткие исследования от 36 до 45 месяцев показали, что надежно запломбированные полости с кариозным дентином, показали малый процент рецидива и абсолютное снижение числа микроорганизмов. Реминерализация оставшегося кариозного дентина доказана и биохимически, и рентгенологически. В данных исследованиях применялись прокладки с гидроокисью кальция.
Оставление кариозных тканей под пломбой весьма противоречивая концепция. Традиционный подход непрямого покрытия пульпы обычно требует временного пломбирования. Спустя несколько недель или месяцев, зуб повторно раскрывают, удаляют оставшиеся кариозные ткани и пломбируют повторно уже постоянно.
При непрямом методе деминерализованные ткани оставляются в самых глубоких местах полости для предотвращения вскрытия пульпы. Применение такого метода ограничивается пациентами без симптомов воспаления и патологии пульпы. Полное удаление всех кариозных тканей со стенок пульповой камеры необходимо для контроля микроподтека. Поражение может медленно или быстро прогрессировать. Клинически, рентгенологически и бактериологически доказано, что кариозный процесс останавливается. В таких случаях герметичная, хорошо прилегающая по краям реставрация является необходимым условием успешного исхода.
Классическое непрямое покрытие пульпы имеет относительно высокий процент клинического успеха, обнажение пульпы обычно избегается и зуб не беспокоит. Дентин во время второго раскрытия описывается как более сухой, твердый и темный. Со стороны микробиологических анализов обнаруживается уменьшение бактериальной обсемененности. Также существует вероятность, что успех такого лечения будет зависеть и от выбранного материала для пломбирования, но по этому поводу проведено слишком мало исследований. «Действительно, осторожный доступ может быть предпочтителен перед радикальной экскавацией, потому что пульпа обнажается гораздо реже, а герметичное отграничение дентина от микрофлоры полости рта останавливает развитие кариозного процесса. Восстановительные процессы склерозирования дентинных канальцев и образования третичного дентина стимулируются, тем самым снижая проницаемость оставшегося дентина. Микроорганизмы блокируются с одой стороны герметично поставленной пломбой, а с другой - сниженной проницаемостью дентина.
Смена ориентиров
Всеми давно принято, что использование силантов защищает подлежащие структуры зуба, предотвращая аккумуляцию зубного налета и потерю минералов. Совсем недавно, полученные доказательства показали, что купирование неполостных кариозных изменений возможно с применением силантов. Но пока данный неинвазивный способ лечения начального кариеса широко не внедрен в стоматологическую практику.
Кроме того, при оценке отдаленных результатов спустя 1 год, приведенная методика также оказалась более успешной. Такие результаты в очередной раз поставили акцент на важности сохранения дентинного барьера между пульпой и полостью, даже если в нем остаются кариозные очаги.
Совсем недавно необходимость пошагового удаления кариозного дентина снова обсуждалась. Непрямое покрытие пульпы - простая, хорошо встречаемая пациентами, менее дорогая, чем эндодонтия, процедура. Хотя часть микроорганизмов может оставаться активной, этого редко достаточно для развития рецидива: отложение третичного дентина также останавливает процесс распада. Весь инфицированный дентин должен быть полностью удален со всех стенок, однако, может быть немного оставлен по дну полости. Радикальное удаление измененного дентина не является обязательным во всех клинических случаях, так как установленная герметично пломба надежно закрывает полость от микрофлоры полости рта.
Лечебные прокладки: эффект на пульпу зуба
Прокладки достаточно часто устанавливаются под реставрацию для снижения потенциальной полеоперационной чувствительности. Для идеальной прокладки важны следующие характеристики:
1. Способность материала уничтожать микроорганизмы
2. Индукция минерализации
3. Осуществлять плотное прилегание и изоляцию
Послеоперационная чувствительность частично связана с остаточной толщиной дентина (RDT) после препарирования и присутствия некоторого числа микроорганизмов на стенках полости. Никакой материал не сможет защитить пульпу лучше, чем собственный дентин. Остаточная толщина дентина по дну полости является одним самых важных факторов для защиты пульпы от токсинов. Толщина в 0,5 мм сокращает эффект токсинов на 75%, 1мм – 90%, сохранение 2 мм и более – приводит к невероятно малой реакции пульпы или вообще ее полном отсутствии. В ситуациях, когда остается около 0,5 мм применение прокладок особенно важно. Со снижением толщины дентинного слоя снижается выживаемость одонтобластов и сохранность репаративных механизмов.
Реактивное восстановление дентина наблюдалась под полостями как с RTD выше 0,5 мм, так и с RTD меньше 0,25 мм. Однако максимальная активность наблюдалась под полостями с RTD от 0,5 до 0,25. Также восстановление дентина находилось под влиянием выбранного материала (от большего к меньшему: гидроксид кальция, композит, модифицированный СИЦ и цинк-оксид эвгенол). Одонтобласты сохранялись при RTD больше 0,25 мм.
Гидроксид кальция используется в качестве материала для прокладок с 1920-х годов. Благодаря своему pH равному 11, гидроксид кальция сам по себе является бактерицидным, а также нейтрализует кислые продукты бактерий. Высокий pH создает хорошие условия для репарации дентина. Вдобавок, гидроксид кальция обладает способностью мобилизовать факторы роста дентинного матрикса, вызывающего образование нового дентина. Гидроксид кальция является идеальным прокладочным материалом для очень глубоких полостей как при прямом, так и непрямом покрытии пульпы.
Адгезивные смолы могут быть слишком кислыми и вызывать раздражение пульпы. А многие дентинные бондинговые агенты и модифицированные СИЦ вообще токсичны для ткани пульпы. Также прокладки из гидроокиси кальция показывают высокий потенциал для восстановления мягкой ткани зуба, по сравнению с цементами и смолами.
К сожалению, самоотверждаемые прокладки из гидроокиси кальция высоко растворимы и могут рассасываться с течением времени. Традиционные гидроокисные прокладки легко растворяются во время кислотного травления. Компоненты бонда: вода, ацетон, спирт также могут разрушительно действовать на свойства прокладок из кальция. Герметичное закрытие полости поможет стабилизировать поражение и остановить кариозный процесс. Таким образом, если планируется постановка композитной пломбы, поверх гидрооксидной прокладки следует устанавливать защитную прокладку из СИЦ.
Реставрационные материалы, которые обладают антимикробными свойствами, особенно полезны при малоинвазивных и других видах стоматологического вмешательства. Некоторые исследования показывают, что модифицированные СИЦ практически одинаковы с обычными гидроокись кальциевыми прокладками. Оставленный мягким, деминерализованным дентин становится вновь минерализованным после покрытия СИЦ. Это происходит в основном благодаря высвобождению фтора и наличия фосфата кальция в цементе. Этот феномен также называют «лечение пораженного дентина». Однако в некоторых других исследованиях модифицированный СИЦ пагубно влиял на однотобласты, сокращая их количество. Поэтому перед внесением модифицированного СИЦ в глубокую полость рекомендуется проложить хотя бы тонкий слой гидроокиси кальция. Это позволяет осуществить пульпу от повреждения и бактериального микроподтека.
В последние несколько лет проведена презентация MTA (ProRoot MTA Dentsply Tilsa Dental Specialties). Эти силикантные цементы являются антибактериальными, биосовместимыми, имеют высокий pH и позволяют высвобождать биоактивные протеины дентинного матрикса. MTA представляет собой порошок, состоящий из гидрофобного трикальций силиката, трикальций алюмината, трикальций оксида и силиката оксида. Также эта смесь содержит небольшое количество других оксидов, что модифицирует ее химические и физические свойства. Добавление жидкости к порошку приводит к образованию коллоидного геля с pH 12,5 (что схоже с гидроксилом кальция), который отверждается до плотной субстанции в течение 3-4 часов. Существует гипотеза, что под воздействием тканевой жидкости трикальций оксид превращается в гидроксид кальция.
Материал обладает слабой растворимостью и слегка более рентгеноконтрастен, чем дентин. Так как MTA весьма слабо устойчив к компрессиям, его не стоит использовать в высокофункциональных зонах. Другой значительный недостаток – это долгое отверждение: несколько часов.
Подводя итог, можно сказать, что процедура лечения в два этапа достаточно часто важна и требует постановки временной пломбы. Непрямое покрытие пульпы лучше проводить в одно посещение. Любая одномоментная реставрация требует нанесения слоя модифицированного СИЦ. MTA - замечательный материал при раскрытии пульпы и эндодонтических манипуляциях. У материала хорошие изолирующие свойства, и некоторые исследования показали больший успех терапии, чем при использовании обычного гидроксида кальция.
Клинические случаи
Клинический случай 1
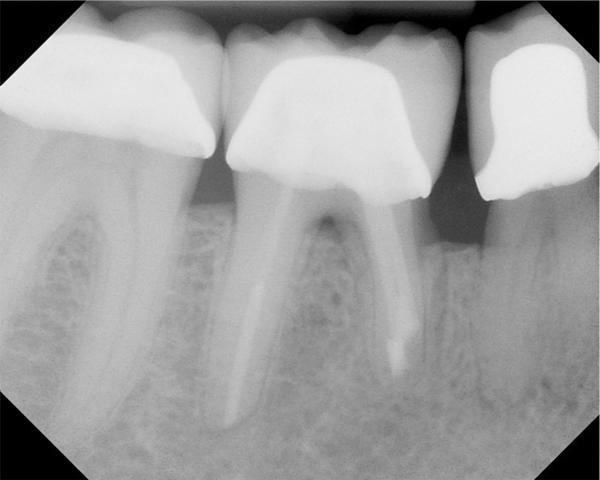
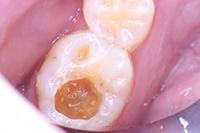
В клиническом случае представлен 30-летний пациент с большой кариозной полостью на первом нижнем моляре (Фото 1). Пациент отмечал чувствительность зуба к холодному, в остальном кариес протекал бессимптомно. Тест на холодное подтвердил слова пациента, болевой приступ длился около 30 секунд. Прицельный рентгеновский снимок показал близкое прилегание полости к пульпе зуба. Экскавация кариозного дентина продолжалась, пока дентинная стенка приблизилась к толщине в 1 мм (Фото 2).
Фото 1. Крупная кариозная полость с минимальными симптомами.
Фото 2: Проведено частичное удаление кариозного дентина. Мягкий, влажный, измененный в цвете дентин на дне полости оставлен.
Биодентин (Septodont) использован для постановки временной пломбы (Фото 3). Зуб оставлен для восстановления на 4 месяца. В течение этого периода зуб не беспокоил. Для подтверждения витальности пульпы вновь проведен тест на холод и выполнен прицельный рентгеновский снимок (Фото 4). Было принято решение восстановить зуб композитом как окончательная реставрация (Фото 5).
Фото 3: Биодентин (Septodont) - временная пломба.
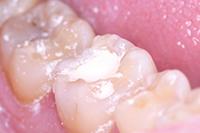
Фото 4: Рентгенография временно запломбированного зуба. Оставшийся кариес хорошо заметен на снимке. На усмотрение стоматолога некоторое количество Биодентина может быть оставлено под постоянную реставрацию.
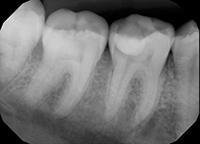
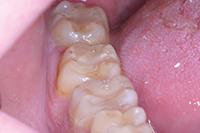
Фото 5: Окончательная реставрация зуба.
Исходя из опыта автора, применение Биодентина является гораздо более удобным и эффективным по сравнению с MTA. Биодентин является биоактивным материалом для прямого и непрямого покрытия пульпы, а также в эндодонтической практике. Процесс изготовления биосиликатных материалов исключает металлическое загрязнение. Процесс отверждения наступает при увлажнении трикальций силиката, который затем образует кальций-силикатный гель и гидроксид кальция. При соединении этих веществ с фосфат ионами происходит образование преципитата, напоминающего гидроксиапатит. «В месте соединения дентина и материала Биодентин происходит увеличение карбонатных соединений, что свидетельствует о диффузии минералов из материала с созданием гибридной зоны». Биодентин препятствует микроподтеку схоже с модифицированным СИЦ и также имеет антибактериальный эффект.
Биодентин окончательно отверждается через 10-12 минут. Это намного быстрее, чем время отверждения MTA, однако биодентин к тому же проявляет более высокую компрессионную устойчивость. Таким образом, он может с легкостью применять как подходящая временная пломба. Производитель рекомендует использовать материал 2-шагово. На последующем приеме стоматолог формирует нужную ему полость и оставляет на дне слой Биодентина в качестве прокладки, сверху которой устанавливает постоянная реставрация.
Клинический случай 2
Нижний моляр на фото 6 имел дефект амальгамной пломбы с рецидивом кариеса. Пломба удалена, измененный дентин удален. На дно полости при помощи шприца тонким слоем наложена прокладка TheraCal LC (BISCO Dental Products) (Фото 7) и затем отверждена светом в течение 20 секунд. Полость протравлена (Фото 8), промыта, покрыта адгезивом, подсушена и отверждена (Фото 9), теперь зуб готов к постановке постоянной пломбы.
Фото 6: Глубокая экскавация дентина.
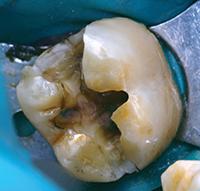
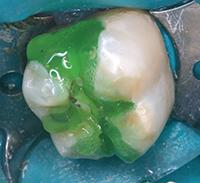
Фото 7: В качестве прокладки использован светоотверждаемый модифицированный кальций-силикатный материал TheraCal (BISCO Dental Products).
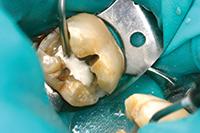
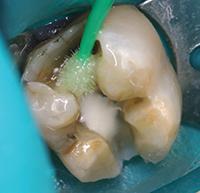
Фото 8 и 9: Кислотное протравливание и установка пломбы производится поверх прокладки.
TheraCal LC - другой недавно представленный материал, суть которого состоит в объединении положительных свойств гидроксида кальция и модифицированных СИЦ.
Материал обладает сильными механическими характеристиками, низкой растворимостью и может быть отвержден слоем в 1 мм. TheraCal LC является одобренным стимулятором образования гидроксиапатита со способностью индуцировать синтез кристаллов, схоже с продуктами МТА.
Дентинная жидкость, поглощаемая TheraCal, производит высвобождение кальция и гидроксид ионов. Кальций необходим для быстрой стимуляции синтеза апатита, а щелочная среда обеспечивает необходимые условия для восстановления и заживления. TheraCal LC предназначен для использования в качестве изолирующей прокладки, надежно защищающей пульпу. При прямом покрытии пульпы важными аспектами успешного лечения является использование коффердама и контроля пульпарного кровотечения. Материал подходит специалистам, которые хотят облегчить использование обычных прокладок из гидроксида кальция, но, тем не менее, хотят применить плюсы более новых кальций силикатов. TheraCal LC позволяет производить непрямое покрытие пульпы одноэтапно.
Заключение
Сегодня стоматологу необходимо анализировать предыдущий опыт и клинические случаи для осуществления оптимального лечения пациента. На данный момент имеется значительное количество литературы, описывающей успешное непрямое покрытие пульпы. В то же самое время анализ информации позволяет сделать вывод, что прямое покрытие, особенно в зрелых зубах, не может обеспечить такой же успех без эндодонтической терапии. Также существуют ситуации, когда стоматологи предпочитают провести непрямое покрытие и затем осуществить повторный вход в полость для удаления остатков кариозных тканей.
Данная статья показывает, что пошаговая техника удаления дентина не всегда необходима. Новые кальций-силикатные цементы могут быть особенно полезными в таких случаях. Для общего принятия такой концепции, конечно же, необходимо продолжение клинических исследований. Также стоматологам следует знать, что в некоторых случаях материал, покрывающий пульпу, следует удалять не полностью и оставлять под постоянную реставрацию.
Современные композиционные материалы представляют широкие возможности при изготовлении эстетических виниров на зубах, измененных в цвете. В технике реставрации зубов широко используются композиционные материалы, которые, будучи достаточно устойчивы к механической нагрузке, эстетичны, не требуют удаления большого количества твердых тканей.
Фотополимеры характеризуются такими преимуществами, как достаточно высокая механическая прочность, химическая стойкость, большой выбор цветовых оттенков, способность поверхности к полированию до «сухого блеска». Вышеперечисленные достоинства определяют широкий диапазон показаний к применению композитов — от традиционных пломб до высокоэстетичных реставраций, воспроизводящих цвет, степень прозрачности, форму и рельеф зубной поверхности. В ряде случаев терапевтическая конструкция (винир, адгезивная шина) является альтернативой ортопедическим методам лечения [1—4].
Рис. 1. Депульпированные, измененные в цвете центральные резцы, режущие края стерты. Окрашенные края пломб на латеральных резцах. Рис. 2. Планирование будущих виниров. Рис. 3. Зубы после препарирования.
Рис. 4. Заменена пломба в правом латеральном резце. Рис. 5. На вестибулярную поверхность 11 зуба нанесен белый опак WO. Рис. 6. Воссоздана полупрозрачность режущего края правого резца.
Рис. 7. Режущие края центральных резцов удлинены. Рис. 8. Восстановлены цвет и оптические свойства латеральных резцов. Рис. 9. Готовая работа. Зубы в прикусе.
Кроме того, современные фотополимеры имеют различные степени опаковости и прозрачности. Сочетание различных опаковых и полупрозрачных слоев позволяет, во-первых, нейтрализовать свет, отраженный от поверхности измененного в цвете депульпированного зуба, во-вторых, сформировать винир, по цвету идентичный соседним зубам. При этом, чтобы цвет депульпированного зуба не участвовал в формировании оттенков винира, его нейтрализуют путем перекрытия всей вестибулярной поверхности зуба опаковым слоем композита. Из-за сильного рассеивания света опаковый слой материала не пропускает отраженный от измененного в цвете зуба свет, нейтрализуя его. При выполнении эстетических работ, затрагивающих режущий край, применяют композиционные материалы, имитирующие полупрозрачность эмали в проксимальной области и режущем крае зуба. Для этого используют фотополимеры с повышенной светопроницаемостью, имеющие меньший уровень светлоты за счет преобладания прямолинейного прохождения света и просвечивания темной полости рта [4—6].
Оптимальное воссоздание естественного вида зуба требует, с одной стороны, знания анатомических признаков, структуры, возрастных изменений, особенностей форм и размеров коронки, что позволяет восстанавливать реальные размеры и форму зубов. С другой стороны, знание оптических свойств твердых тканей зуба и материалов необходимо для понимания смысловой роли многочисленных оттенков зуба в достижении высокого качества выполняемых эстетических работ.
Цветонейтрализующая техника используется при изменении цвета депульпированных зубов, при обширных дефектах с сильной пигментацией дентина, при возрастных изменениях цвета зубов, при дисколоритах «тетрациклиновых» зубов.
Выраженная пигментация тканей зуба требует тщательного подбора опаковых оттенков пломбировочного материала и планирования будущей реставрации.
Для нейтрализации цвета пигментированных тканей зуба, кроме опаков, могут также использоваться специальные краски («Tetric Color» Ivoclar Vivadent, Charisma creactive CF 5 Kulzer, «Color Plus» Kerr). Краска, являясь текучим композитом, содержит большое количество пигментированных частиц с высоким коэффициентом рассеивания света, поэтому также может использоваться в технике цветонейтрализации, как базовый слой.
Поэтапное изготовление цветонейтрализующего винира можно рассмотреть на клиническом примере. Пациент, 35 лет, обратился с жалобами на темный цвет фронтальных зубов (рис. 1). Кроме изменения цвета ранее депульпированных центральных резцов, наблюдается окрашивание границы пломба — зуб в латеральных резцах. Опалесценция, оттенки цвета пломб и депульпированных зубов не соответствуют аналогичным характеристикам рядом стоящих и нижних зубов. Кроме того, центральные резцы абразивно стерты по режущему краю, при этом утеряна их прозрачность, характерная для всех зубов этого пациента, уменьшена высота зубов.
План лечения предусматривает минимально инвазивное препарирование вестибулярной поверхности резцов и изготовление прямых виниров, корректирующих темный цвет зубов, восстановление высоты центральных резцов, прозрачности и опалесценции режущего края (рис. 2).
В ходе обследования зубов с помощью фотографий регистрируются особенности исходной ситуации, в том числе цвет, форма и индивидуальные особенности естественных зубов. На основе анализа этих фотографий планируется индивидуальная схема послойного нанесения композиционного материала разной степени опаковости с целью цветонейтрализации насыщенного оттенка депульпированных зубов, а также воссоздания светопроницаемости режущего края. До этапа препарирования определяют толщину винира, которая зависит от положения зуба в дуге.
После снятия налета осуществляется выбор оттенков зуба, который играет важную роль в прогнозируемом качестве выполняемой работы, так как реставрация будет выглядеть естественно только при оптимальном формировании цветовой гаммы. Опаковые оттенки композита подбирают для заполнения основного объема реставрации и цветонейтрализации. Дентинный слой покроется выбранным эмалевым А2. Широкий полупрозрачный слой А1 + I позволит удлинить режущий край и воссоздать опалесценцию.
Проводится минимальное препарирование твердых тканей зуба (рис. 3). После наложения базового слоя осуществляется обработка эмалевого края путем кислотного травления. Дозированное воздействие кислоты на эмаль расширяет межпризменные промежутки, обеспечивая более глубокое проникновение материала и улучшение его адгезии. Затем осуществляют послойное наложение композита, имеющего повышенную степень опаковости, перекрывают всю пигментированную вестибулярную поверхность реставрируемого зуба (рис. 4). Опак, сильно рассеивающий свет, препятствует отражению от нее света и создает так называемый эффект белого листа. Опаковый слой композита наносят сначала в придесневую область. Следующий, более светлый слой накладывают на предыдущий и распределяют в экваторной области в разных направлениях с помощью широкой гладилки или шпателя, покрывая белый опак. Процесс создания новых оттенков заканчивается в области режущего края. Твердые ткани в области измененных в цвете центральных резцов полностью перекрывают опаком (рис. 5). Необходимое количество слоев материала определяется индивидуально в зависимости от объема убыли твердых тканей. Несколько насыщеннее материал наносится в пришеечной области, светлее и прозрачнее — у режущего края. Возможны любые индивидуальные варианты. При выраженности признака кривизны коронки вестибулярная поверхность моделируется следующим образом. Порция опака наносится в верхнем среднем участке и распределяется равномерно от центра к периферии разглаживающими движениями. Следующая порция опака (основного цвета) наносится в виде вертикального валика на границе мезиального и срединного участков, а затем подходящим инструментом сглаживается в дистальном и мезиальном направлениях таким образом, чтобы максимальная выпуклость сохранялась ближе к мезиальной поверхности.
Моделирование признака угла коронки в нижнем ярусе осуществляют с учетом степени его выраженности, обусловленной величиной дистального угла, который по размерам чаще превосходит мезиальный. При этом мезиальный угол обычно приближается к прямому. Поскольку у большинства молодых людей преобладает выраженная прозрачность эмали в этой области, при воспроизведении углов в опаковых оттенках граница должна быть приблизительно на 1,0—1,5 мм короче итоговой длины зуба по вертикали (рис. 6—7).
После проверки окклюзионных контактов в статической и динамической окклюзии твердые ткани зубов обрабатывают фторпрепаратами. Готовые реставрации демонстрируют цветонейтрализацию в области резцов верхней челюсти, восстановление оптимального соотношения длины и ширины центральных резцов, воссоздание прозрачности и опалесценции режущего края (рис. 8—9).
Таким образом, применение композиционных материалов разной степени опаковости позволяет создавать минимально инвазивные цветонейтрализующие реставрации для воссоздания или коррекции естественных оттенков цвета, прозрачности и оптических свойств зуба. При использовании оптимальной техники нанесения материала отдельными слоями знание оптических свойств зуба и законов распространения света позволяет получить предсказуемый результат эстетического лечения. Использование цветонейтрализующей техники существенно повышает эстетические свойства изготавливаемых конструкций с сохранением или коррекцией естественного вида зубного ряда.
Читайте также:

