Установка стена при раке пищевода
Обновлено: 23.04.2024
Стентирование кишечника – малоинвазивная процедура, которая применяется при кишечной непроходимости, вызванной различными причинами, в том числе опухолевой обструкцией. В заблокированный участок кишки устанавливают стент – каркас в виде цилиндра с сетчатой стенкой. Он расширяет просвет и обеспечивает свободное прохождение стула. В онкологии эту процедуру применяют как первый этап лечения перед радикальной операцией, либо при запущенных злокачественных опухолях, когда хирургическое лечение невозможно. Для установки кишечного стента не нужно делать разрезы или проколы на брюшной стенке. Процедуру выполняют во время колоноскопии – эндоскопии кишки. [1,8]
Показания к проведению стентирования кишки
Стентирование толстой и прямой кишки применяют в следующих случаях: [5,7]
- Для временного восстановления проходимости кишки при острой опухолевой обструкции в качестве «моста» к радикальной операции. После того как состояние пациента улучшается, выполняют хирургическое вмешательство, и пораженный участок кишки удаляют вместе со стентом.
- Для постоянного восстановления проходимости кишки при неоперабельных опухолях.
- Для восстановления проходимости кишки при обструкции, вызванной доброкачественным процессом. Например, одно из возможных осложнений операций на органах брюшной полости и лучевой терапии – разрастание фиброзной ткани, которая сдавливает кишечник. В таких случаях может помочь стент.
- Для временного восстановления проходимости кишки при дивертикулах – выпячиваниях на стенке кишки в виде мешочков. В дальнейшем выполняют плановое хирургическое вмешательство.
- Для закрытия кишечных свищей – отверстий, которые могут соединять петли кишки между собой, с мочевым пузырем, поверхностью кожи.
Врачам-онкологам в большинстве случаев приходится иметь дело с первыми двумя группами показаний.

По статистике, от 10 до 30% пациентов с раком толстой кишки на момент обращения к врачу уже имеют полную или частичную кишечную непроходимость. Эти состояния значительно ухудшают прогноз. Раньше всем онкобольным с острой кишечной непроходимостью выполняли экстренные операции. Но в таких случаях нужно действовать быстро, и времени на полноценную подготовку кишечника нет – из-за этого возникает высокий риск осложнений и гибели больного. Особенно сложно обстоит дело с той частью толстой кишки, которая находится слева, ближе к прямой кишке. Если опухоль расположена в правой части ободочной кишки, то операцию, как правило, удается выполнить одномоментно, а при левостороннем поражении часто приходится накладывать колостому – отверстие, соединяющее кишку с кожей, для отхождения кала. Восстановить проходимость кишки во время операции и выполнить субтотальную колэктомию (удалить практически всю толстую кишку, оставив только небольшой верхний участок) удается лишь у 40% таких пациентов.
В подобных ситуациях установка стента зачастую становится наилучшим выходом. Его выполняют без разрезов, эндоскопически, и оно помогает быстро восстановить проходимость кишки, улучшить состояние пациента. Эта процедура была впервые выполнена при запущенном раке в 1990 году, а в 1994 году ее впервые использовали как «мост к операции» (bridge-терапия). С тех пор она была усовершенствована, появилось много разных видов стентов. [3,4]
На данный момент врачами клиники «Евроонко» в общей сложности проведено более 100 успешных стентирований толстой кишки. Наши эндоскописты применяют современные стенты от ведущих производителей.
Противопоказания
Практически единственное абсолютное противопоказание к установке стента в кишку – острая перфорация (сквозное отверстие) в стенке кишки. Это показание для экстренного хирургического вмешательства. Стентирование кишки рекомендуется проводить, если у больного нет перитонита, массивного кровотечения.
Существуют некоторые относительные противопоказания – они создают сложности во время установки стента и иногда делают ее невозможной, связаны с более высоким риском осложнений: [5,7]
- Длинный участок кишки, заблокированный злокачественной опухолью: в таких случаях длины стента может не хватить.
- Злокачественная опухоль, расположенная слишком близко к месту соединения с тонкой кишкой или заднему проходу.
- Опухолевая обструкция в местах изгибов кишки.
Как подготовиться к стентированию?
Особой подготовки не требуется. Непосредственно перед процедурой выполняют очистительную клизму, чтобы освободить кишку от содержимого. В некоторых случаях применяют слабительные.
Как проводят процедуру?
Стентирование кишечника выполняет врач-эндоскопист во время колоноскопии. В клинике «Евроонко» процедуру выполняют в состоянии легкого наркоза – «медикаментозного сна», за счет этого пациент не чувствует боли и дискомфорта. Процедура продолжается до 1 часа.
Пациента укладывают на левый бок в «позе эмбриона» с коленями, подтянутыми к груди. Врач вводит колоноскоп – инструмент в виде тонкого гибкого шланга с видеокамерой и источником освещения на конце – через задний проход и продвигает по кишке, пока не достигнет места, заблокированного опухолью. В этот участок вводят проводник – гибкую проволоку – и по нему устанавливают стент. Вначале стент находится в «закрытом» положении, внутри он расправляется и расширяет просвет кишки. Для контроля правильности положения колоноскопа и установки стента применяют рентгеноскопию. Затем проводник и колоноскоп извлекают, после чего процедура закончена.
Разновидности стентов
По мере того как копился опыт применения стентов, и появлялись новые разработки, врачи и ученые выделили свойства, которыми должен обладать идеальный кишечный стент:
- Высокая способность к расширению.
- Высокая гибкость, но при перегибе не должен блокироваться просвет стента.
- Большой диаметр – более 25 мм, чтобы могли свободно проходить каловые массы.
- Механическая прочность.
- Надежная фиксация в нужном участке.
- Низкий риск того, что злокачественная опухоль прорастет через стенку стента и снова заблокирует кишечник.
- Простая установка.
К сожалению, среди современных моделей нет такой, которая обладала бы сразу всеми свойствами в полной мере: каждая имеет свои преимущества и недостатки. Оценив конкретную клиническую ситуацию, врач должен выбрать оптимальную модель.
Кишечный стент выглядит как небольшая трубка с металлической стенкой в виде «сеточки»: за счет такой структуры он может расширяться, свободно сгибаться и «врастать» в стенку кишки. На концах стента есть расширения, за счет которых он похож на гантель: это нужно для дополнительной фиксации.
В настоящее время применяют модели из трех видов материалов:
- Стенты из нержавеющей стали начали применяться первыми. Они отличаются высокой жесткостью. После того как больному установлен такой стент, нельзя проводить МРТ, так как во время этого исследования используется мощное магнитное поле.
- Никелид-титановые стенты делают из сплава никеля и титана. Они обладают хорошей гибкостью. Такие стенты не видны на рентгеновских снимках, поэтому производители наносят на них специальные рентгенконтрастные метки. С никелид-титановыми стентами, как и со стальными, нельзя проходить МРТ.
- Стенты из сплава кобальта, хрома и никеля достаточно гибкие и позволяют выполнять МРТ.
Кроме того, все кишечные стенты делятся на покрытые и непокрытые. На поверхность покрытых наносят силикон. Именно такие стенты используют, чтобы закрывать свищи. Их недостаток в том, что они чаще смещаются, так как ткани не могут прорасти через силиконовое покрытие. В настоящее время также выпускаются частично покрытые стенты: у них силикон нанесен только на среднюю часть, а концы остаются непокрытыми.
Проводятся исследования кишечных стентов, на поверхность которых нанесены лекарственные препараты. Идея состоит в том, что лекарство должно затормозить рост опухоли и не допустить того, чтобы она проросла через стенку стента, снова вызвала кишечную непроходимость. Сейчас кишечные стенты с лекарственным покрытием пока остаются на уровне экспериментальных разработок. [6]

Восстановление после процедуры
Обычно пациента оставляют в стационаре на ночь для наблюдения за его состоянием. Рекомендации после процедуры: [7,8]
- В течение 24–48 часов нужно исключить физические нагрузки.
- В течение ближайших суток не рекомендуется садиться за руль.
- После установки стента могут беспокоить боли и дискомфорт в животе. Их снимают с помощью обезболивающих препаратов, спустя 24–48 часов эти симптомы проходят.
- Чтобы стимулировать работу кишечника и не допустить закупорку стента, могут быть назначены очистительные клизмы, препараты, размягчающие стул.
- Большинство пациентов полностью возвращаются к привычной жизни в течение нескольких дней. Это зависит от общего состояния, течения заболевания.
- В течение нескольких недель назначают диету с низким содержанием клетчатки.
Питание после стентирования кишки
После установки стента в кишечник необходимо придерживаться диеты с низким содержанием продуктов, богатых клетчаткой. Это поможет уменьшить объем стула, сделать его менее плотным. К нежелательным продуктам относятся свежие овощи и фрукты, а также приготовленные из них блюда, цельнозерновые продукты (хлеб, макароны, крупы), бобовые, орехи. Рацион преимущественно должен состоять из белого хлеба и макаронных изделий не из цельных злаков, постного мяса, манной каши, молочных продуктов, яиц, жидких супов, меда, варенья. [7]
В клинике «Евроонко» работает собственный ресторан, в котором профессиональные повара готовят для пациентов вкусную и здоровую пищу, с учетом состояния их здоровья, особенностей течения заболевания, потребностей организма и личных предпочтений.
Возможные осложнения
Установка стента в кишечник – хотя и малоинвазивная, но все же хирургическая процедура. Как и при любой операции, имеется риск некоторых осложнений: [5,7,8]
- Перфорация – образование сквозного отверстия в стенке кишки – самое опасное осложнение. Она может возникнуть непосредственно во время процедуры или спустя некоторое время. В 2/3 случаев таким пациентам требуется экстренное хирургическое вмешательство. В 1/3 случаев повреждение стенки кишки небольшое, и можно обойтись без хирургического вмешательства, назначить антибиотики.
- Непроходимость стента возникает, если злокачественная опухоль продолжает расти и снова перекрывает просвет кишки. Проблему решают путем хирургического вмешательства или установки «стента в стент».
- При повреждении ткани злокачественной опухоли развивается кровотечение. Обычно оно останавливается самостоятельно или на фоне терапии.
- Если стент расположен ближе чем на 2 см к анусу, это грозит недержанием стула.
- Также, если стент установлен близко к анусу, могут беспокоить боли и мучительные позывы на дефекацию – тенезмы.
Прогноз
Обычно после установки стента проходимость кишки сразу восстанавливается, улучшается самочувствие, качество жизни пациента, он снова может полноценно питаться. Но иногда, несмотря на раскрытие стента, кишечная непроходимость сохраняется. Это может быть связано с разными причинами, например, слишком малой длиной стента, или если в кишке есть еще участки, заблокированные злокачественной опухолью. Зачастую проблему можно решить с помощью повторной установки стента.
Стент функционирует в течение некоторого времени, после чего опухоль может снова перекрыть просвет кишки, возможно смещение стента. При повторном возникновении кишечной непроходимости можно снова провести стентирование. Для пациентов с запущенным колоректальным раком это более оптимальное решение по сравнению с наложением колостомы, потому что стентирование – малоинвазивная процедура, и после нее удается сохранить качество жизни. Дефекации происходят физиологически, и за стентом не нужно ухаживать, как за стомой. [4,5]
Стоимость стентирования кишки в «Евроонко»
В «Евроонко» стентирование кишечника и другие эндоскопические процедуры проводятся с применением новейшего цифрового эндоскопа экспертного класса Olympus EVIS EXERA II. Мы используем современные модели стентов от ведущих производителей, подбираем оптимальную модель для каждого пациента индивидуально. Перед процедурой проводится всестороннее обследование, оцениваются все возможные противопоказания, риски. Мы стремимся оказывать онкологическую помощь на уровне ведущих мировых онкологических центров, но при этом услуги «Евроонко» стоят дешевле, чем в зарубежных клиниках.
Достаточно часто при лечении доброкачественных и злокачественных поражений пищевода врач сталкивается с необходимостью выполнения стентирования. Если не провести данную операцию, то пациент не сможет нормально питаться, что неминуемо отразиться на дальнейшем прогнозе. Установка жесткого каркаса в виде стента позволяет восстановить просвет пищевода и обеспечить нормальное продвижение пищи.
Суть процедуры стентирования
Восстановление пищевода может осуществляться различными методами, но наибольшую популярность приобрело именно стентирование. Эта эндоскопическая операция зачастую носит паллиативный характер, позволяет добиться хороших результатов и является безопасной для пациента. Стент представляет собой специально изготовленную саморасправляющуюся пластиковую или металлическую конструкцию, которая обладает хорошей жесткостью. При размещении ее в просвет пищевода создается дополнительная опора для его стенок, расширяется просвет и снижается вероятность обструкции. Стентирование пищевода выполняется эндоскопическим способом, за счет чего сокращается период реабилитации и снижается вероятность развития осложнений. Кроме того, такую процедуру пациенты переносят намного лучше и поэтому охотнее соглашаются на ее проведение.
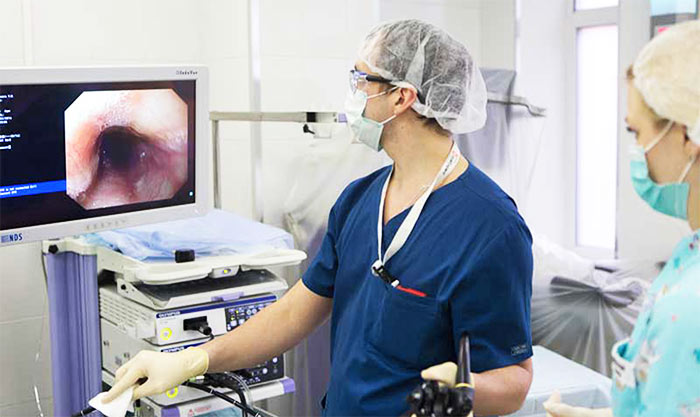
Существует несколько видов стентов. Наиболее современными считаются саморасправляющиеся металлические конструкции. Они отличаются долговечностью и надежностью. Выбор точного вида стента осуществляется исходя из особенностей каждого клинического случая.
Показания и противопоказания к стентированию пищевода
Процедура проводится в тех случаях, когда нарушается проходимость пищевода. Это состояние может быть следствием других заболеваний. Наиболее часто необходимость в проведении стентирования возникает в следующих случаях:
- Сужение просвета пищевода вследствие растущей доброкачественной или злокачественной опухоли.
- Опухоли грудной клетки и средостения, которые могут сдавливать пищевод извне.
- Неопухолевые стриктуры пищевода (в результате полученных химических, термических ожогов).
- Сужение просвета пищевода в результате других оперативных вмешательств на данном органе.
Необходимость в стентировании пищевода определяется индивидуально. Зачастую у пациентов с показаниями к данной манипуляции имеются и другие сопутствующие заболевания, которые необходимо учитывать. Вместе с тем, стентирование позволяет значительно улучшить качество жизни, поэтому список противопоказаний к процедуре минимален.

Как проводят стентирование пищевода
На подготовительном этапе назначается комплексное обследование, в которое включаются фиброгастроскопия, рентгенодиагностика, КТ, МРТ и др. Данные методы позволяют выявить показания и противопоказания к процедуре, составить план ее проведения, а также подобрать правильный стент.
Стентирование пищевода может выполняться следующими способами:
- Без применения эндоскопических инструментов под прямым рентгеноскопическим контролем.
- С применением эндоскопических инструментов под прямым рентгеноскопическим контролем.
- Эндоскопическое стентирование без рентгеноскопического контроля.
- Интраоперационная установка стента.
Наиболее популярным является эндоскопическое стентирование пищевода без рентгеноскопического контроля. Предварительно пациенту проводится реканализация, баллонная дилатация или бужирование пищевода. После этого на специальном проводнике врач вводит стент, раскрывает его и затем извлекает проводник.
Сразу же после проведения процедуры стентирования, проводится рентгеноконтрастное исследование. Это необходимо для быстрого выявления возможных осложнений вмешательства. На следующий день после процедуры показано проведение фиброэзофагоскопии.
Осложнения и реабилитация после стентирования
Как и любая другая медицинская процедура, стентирование сопровождается определенными рисками. При правильной подготовке и применении современного оборудования их можно снизить до минимума, но не исключить полностью. Наиболее распространенными осложнениями, которые развиваются в разный промежуток времени после стентирования, являются:
В редких случаях приходится удалять стент из-за выраженного болевого синдрома.
После процедуры, пациенту рекомендуется употреблять жидкую и полужидкую пищу с постепенным переходом на привычное питание. Следует ограничить прием алкоголя и курение. Для облегчения прохождения пищи по пищеводу, ее следует принимать строго в вертикальном (сидячем) положении небольшими порциями. Для профилактики развития рефлюкс-эзофагита нужно оставаться в сидячем положении не менее 2 часов после принятия пищи, а также спать с приподнятым на 30-40 градусов головным концом кровати.
В последние годы врачи Юсуповской больницы большое внимание уделяют малоинвазивной хирургии рака пищевода. Это связано с тем, что большинство пациентов, поступающих в онкологические учреждения, страдают далеко зашедшей дисфагией (нарушением глотания). Более 70 % больных, поступающих в клинику онкологии, по поводу рака пищевода, не подлежат хирургическому лечению. Часто онкологи не имеют возможности выполнить радикальную операцию по причине распространённости опухолевого процесса – обширного лимфогенного и гематогенного метастазирования и сопутствующих заболеваний. Хирурги формируют больным раком пищевода питательные гастростомы или еюностомы, что в значительной степени подрывает социальный статус людей, создаёт физический и психологический дискомфорт.
Стентирование пищевода при раке пищевода позволяет улучшить качество жизни пациента и увеличить её продолжительность. В Юсуповской больнице созданы все условия для лечения больных раком пищевода:
- комфортные палаты;
- современное диагностическое оборудование ведущих фирм мира;
- квалифицированный персонал, знающий особенности пациентов со злокачественными новообразованиями;
- инновационные методы лечения, в том числе и эндопротезирование пищевода.
Это позволило улучшить результаты лечения больных раком пищевода. У пациентов, которым выполнено стентирование пищевода при раке пищевода, продолжительность жизни увеличивается.
Показания к стентированию пищевода
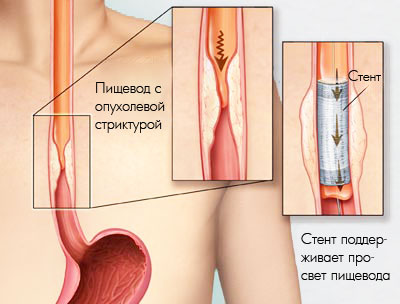
Врачи пациентам, у которых выявлено злокачественное новообразование на поздней стадии, устанавливают стент для пищевода. Цена зависит от вида импланта и фирмы-производителя. Стентирование пищевода является бескровной, щадящей операцией, позволяющей восстановить проходимость пищевода на более или менее протяжённом участке. Пищевод – орган, представляющий из себя полую трубку. Ввиду различных причин он может утратить свою проходимость. Это приводит к нарушению продвижения пищи к желудку. При локальном сужении пищевода врачи для восстановления его проходимости используют специальное приспособление – стент.
Установка стента в пищевод производится при наличии следующих показаний:
- химический, лучевой или термический ожог пищевода;
- сдавливание пищевода извне новообразованиями грудой клетки;
- сужение пищевода, вызванное неоперабельными злокачественными опухолями, расположенными в органе;
- рецидив рака пищевода или злокачественного новообразования верхней части желудка.
Стентирование также производится после хирургического лечения с последующим сужением просвета пищевода в области операции.
Методика стентирования пищевода при раке
Для стентирования пищевода врачи используют стенты, изготовленные из никелевых или титановых сплавов. Протез с внутренней или наружной стороны покрывают биологически инертной плёнкой. Она может быть силиконовой, полиэтиленовой, полиэстерной или фторопластной. Длина стента от 6 до 17 см, его диаметр в расправленном виде может варьировать от 18 до 25см.
Онкологи Юсуповской больницы используют разные виды имплантов для стентирования при раке пищевода:
- протез с противорефлюксным клапаном;
- имплант максимально возможной гибкости;
- стент, оснащённый нитью для извлечения приспособления.
Установку стента производят либо с предварительным расширением пищевода, либо без дилатации. Если установку импланта производят без предварительного расширения поражённого участка пищевода с помощью баллона и после него во время рентгенологического исследования, доставочное устройство стента не применяют. Следующий метод эндопротезирования пищевода основан на стентировании с помощью эндоскопа под рентгенологическим контролем. Показанием к применению этого метода является неправильная форма поражённого опухолью участка пищевода. Врачи редко выполняют стентирование под мануальным контролем.
Прежде чем установить в пищевод стент, врач проводит разметку участка, где он должен раскрыться. Для этого используют несколько методов:
- инъекция рентгеноконтрастного вещества под слизистую оболочку участка, на котором планируется стентирование;
- крепление под слизистую оболочку танталовых клип;
- фиксация контрастных меток, которые видны во время рентгенологического исследования, на коже грудной клетки в области проекции планируемой установки стента;
- контроль ближнего конца импланта с помощью эндоскопа.
Стент при помощи специального проводника в сложенном состоянии подводят к месту сужения пищевода. Используя специальное устройство, конструкцию расправляют, проводник извлекают. Полное расправление стента происходит через 2-5 дней после установки.
Осложнения после стентирования пищевода
Установка стента в пищевод возвращает пациента к нормальной жизни, позволяет полностью восстановить процесс приёма пищи естественным путём. Иногда это способствует полному выздоровлению пациента от основного заболевания. После стентирования пищевода по поводу запущенной стадии рака, операция существенно уменьшает страдания пациента и родственников, которые ухаживают за ним.
В послеоперационном периоде большинство пациентов после эндопротезирования пищевода чувствуют себя хорошо. При выраженном болевом синдроме врачи назначают анальгетики. Если после установки стента в пищевод он смещается, имплант подтягивают за нитку и устанавливают в проекции сужения. При значительной миграции стента его устанавливают повторно.
Если рост опухоли продолжается выше места установки стента, у пациентов может развиться повторная дисфагия. Им устанавливают второй покрытый стент с частичным наложением на первый. В позднем послеоперационном периоде существует риск обрыва и миграции в желудок отдалённого сегмента стента. Причиной нарушения целостности импланта является агрессивное воздействие соляной кислоты. В этом случаи врачи с помощью эндоскопа удаляют фрагменты стента биопсийными щипцами и устанавливают новый имплант.
При эндопротезировании нижнегрудного и абдоминального отделов пищевода у пациентов развивается рефлюкс-эзофагит. Тогда пациентам устанавливают протез с антирефлюксным карманом. В месте расширения пищевода перед областью стеноза может образоваться карман с застоем пищи. Онкологи в этом случае производят повторную замену стента с конусовидным расширением приближенного к опухоли конца. К редким осложнениям стентирования относится пищеводное кровотечение, пневмония.
Получите консультацию позвонив по телефону Юсуповской больницы, где врачи применяют различные методики стентирования пищевода.
Рак кишечника даже при наличии современных методов обследования часто диагностируют на поздних стадиях заболевания. Пациенты, поступившие в клинику онкологии с запущенной формой рака кишечника, требуют особого подхода, длительного комбинированного лечения. Часто онкологи не имеют возможности удалить сразу опухоль. В большинстве онкологических отделений пациентам выполняют паллиативную операцию – наложение колостомы. Каловый свищ доставляет пациентам неудобства, требует постоянного ухода и защиты кожи вокруг стомы. Сам факт существования свища вынуждает человека вести изолированный образ жизни.
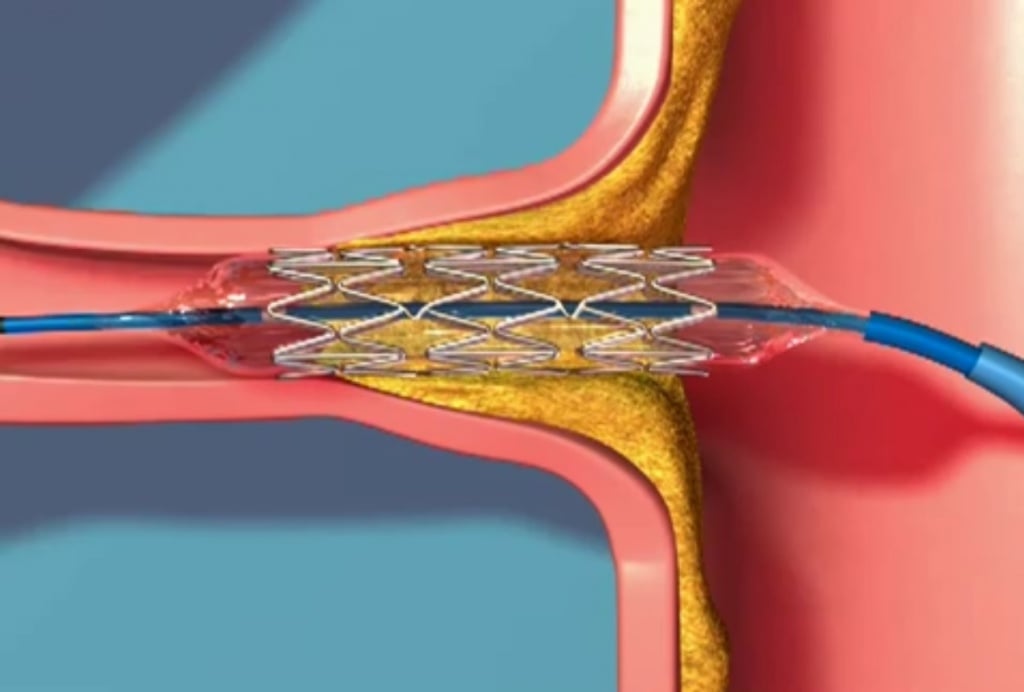
Можно ли поставить стент в кишечнике? Онкологи Юсуповской больницы вместо операции наложения калового свища выполняют стентирование кишечника. Процедура заключается в подведении к месту сужения кишки через эндоскопический зонд в сложенном виде полого сетчатого цилиндра. Затем стент расправляется и расширяет просвет кишки, создавая каркас.
В Юсуповской больнице созданы все условия для оказания паллиативной помощи пациентам с запущенной формой рака кишечника. Врачи клиники онкологии индивидуально подходят к выбору оперативного вмешательства, учитывают возраст больного раком, стадию опухоли, наличие сопутствующих заболеваний. Медицинский персонал внимательно относится к пожеланиям пациента. Все тяжёлые случаи рака кишечника обсуждаются на заседании экспертного совета с участием профессоров и врачей высшей категории. Ведущие онкологи коллегиально принимают решение о выборе метода лечения.
Показания и противопоказания к стентированию кишечника
Стентирование толстой кишки – это восстановление просвета при его грубом стойком сужении. Процедура является одним из наиболее эффективных и востребованных способов лечения пациентов с неоперабельными новообразованиями этих органов, которые доставляют ощутимый физический дискомфорт, существенно меняют привычный образ жизни. Стентирование толстой кишки – малоинвазивная процедура, которая обычно хорошо переносится больными, ослабленными онкологическим заболеванием.
Стентирование кишечника может быть окончательным способом лечения пациентов, которым не показано по различным причинам радикальное оперативное вмешательство. Установку стента также выполняют с целью предоперационной подготовки к радикальной операции. Противопоказаний для стентирования толстой кишки нет.
Техника установки стента в кишечник
Стент-эндопротез – это самораскрывающийся металлический проволочный каркас или пористая трубка. Диаметр устройства онкологи подбирают исходя из размеров просвета, для которого он предназначен. Скрученный в спираль стент устанавливают под эндоскопическим контролем в суженный участок кишечника. После этого он расправляется, раздвигает стенки кишки. Проходимость суженного участка кишечника восстанавливается.
Стентирование рака толстой кишки позволяет избежать выведения колостомы (концевого отрезка кишки на переднюю брюшную стенку). В клинике онкологии представлен большой выбор стентов из различного материала и различных технологических решений:
- с нитями для удаления стента;
- с внутренней пластиковой оболочкой;
- со специальным покрытием, не допускающим прорастания тканей опухоли через стенку стента.
При расположении злокачественного новообразования в прямой кишке онкологи устанавливают стент под рентгенологическим контролем. При другой локализации опухоли используют колоноскоп с рабочим каналом для проведения инструментов. Если до установки стента не удаётся провести эндоскоп за область обтурации, врачи предварительно проходят проводником через область сужения, а в последующем проводят по нему доставочное устройство со стентом. Проведение проводника через зону сужения выполняют с помощью манипуляционного катетера с рентгеноконтрастной меткой на конце.
После прохождения манипуляционным катетером-проводником через область сужения, комплекс удаляют, а через просвет катетера контрастируют отдел кишки, расположенный выше сужения, и зону стеноза. Этот метод позволяет онкологам получить представление о протяженности стриктуры и выбрать нужную длину стента. В дальнейшем через просвет манипуляционного катетера в кишечник заводят жёсткий проводник за верхний край сужения. Под постоянным рентгенологическим контролем по жёсткому проводнику в область стриктуры устанавливают стент. Наличие рентгеноконтрастных меток позволяет легко ориентироваться при установке стента в области сужения. Расправление стента контролируют рентгенологически. После этого доставочное устройство извлекают.
Осложнения после стентирования кишечника
Стентирование, как и любое хирургическое вмешательство, связано с риском развития осложнений. Они могут возникнуть в процессе подготовки, во время установки стента или быть связаны с анестезиологическим способом. У большинства пациентов установка стента в кишечник проходит успешно. Все больные после стентирования при раке кишечника отмечают улучшение состояния, связанное с восстановлением продвижения газов и каловых масс. В раннем послеоперационном периоде для купирования умеренно выраженного болевого синдрома врачи назначают неопийные анальгетики.
Редко происходит миграция стента. В таком случае онкологи устройство удаляют и устанавливают новый стент. Существует риск перфорации толстой кишки ниже уровня опухолевого стеноза в результате выраженных супрастенотических изменений стенки кишки. В процессе выведения оптимальной позиции для установки стента редко происходит прободение непосредственно новообразования толстой кишки. Причиной осложнения является фиксация кишки опухолью, что не позволяет оптимально позиционировать стент в просвете кишечника.
Использование стентирования при раке кишечника позволяет онкологам Юсуповской больницы оказать пациентам полноценную квалифицированную медицинскую помощь в кратчайшие сроки. Стентирование выполняется опытным высококвалифицированным персоналом при наличии необходимого инструментария, RG- и эндоскопического оборудования. Получить консультацию вы можете по телефону клиники.
Ранее лапароскопическая операция проводилась преимущественно с диагностической целью. Современная хирургия использует метод лапароскопии при раке желудка с целью дистальной резекции или тотальной гастрэктомии органа. Малоинвазивное хирургическое вмешательство позволяет сократить время проведения операции, малая травматичность и возможность детального проведения операции.
Лапароскопия, как метод лечения рака желудка
Рак желудка (РЖ) — злокачественная форма опухоли, поражающая желудок. Опасность рака заключается в его агрессивном прогрессировании, уничтожении иммунной системы, поражению других органов и высокой вероятности летального исхода. Проведение хирургического вмешательства при раке является обязательным этапом лечения.
Лапароскопия — хирургический метод, применяемый в целях диагностики или проведения операции при патологиях внутренних органов. Доступ к внутренним органам получают через небольшие разрезы, в которые вводят специальные инструменты и лапароскоп. При диагнозе «Рак желудка» лапароскопия выполняется с целью удаления органа частично или полностью.
Юсуповская больница проводит лечение по разным направлениям, включая онкологию. В клинике имеется отделение онкохирургии, в котором проводится лечение рака желудка лапароскопией.
Показания к лапароскопии желудка
Рак желудка сопровождается множественными патологиями: неконтролируемое кровотечение, перфорация желудочных стенок, новообразования и другое. для устранения последствий рака. Малоинвазивное хирургическое вмешательство проводится и в целях лечения основного заболевания. Лапароскопия позволяет без вскрытия брюшной полости провести полноценную операцию по резекции и полному удалению желудка
Лапароскопия при раке желудка проводится с целью:
- ределения локации, размера и степени распространения опухоли;
- уточнения характера патологии;
- выбора лечебной тактики.
Решение о проведении лапароскопической операции выполняется исключительно по показаниям и после предварительной диагностики.
Техника операции
При раке желудка техника лапароскопического хирургического вмешательства зависит напрямую от показаний. Врач индивидуально определяет метод и схему операции.
Основные виды лапароскопии при желудочном раке:
- дистальная субтотальная резекция — удаление более 50% нижней части органа;
- проксимальная субтотальная резекция — отсечение более 80% верхней части желудка;
- гастрэктомия тотальная — радикальное удаление всего органа, сопровождаемого соединением пищевода с кишечником и формированием пищевого мешка.
Проведение лапароскопии с целью удаления желудка на термальной (четвертой) стадии не имеет смысла, поскольку заболевание остановить уже невозможно. Лапароскопия при таких показаниях выполняется для удаления сопутствующих образований (метастаз и др.) с целью продления жизни пациента.
Проведение резекции желудка при раке может быть выполнено только при условии, если опухоль: имеет размер менее 40 мм в диаметре, ее контуры четко ограничены и расположена вверху органа.
Тотальная гастрэктомия выполняется, если желудок поражен полностью, либо опухоль находится в центре органа. В процессе операции перевязывают сосуды и накладывают швы тонкую кишку. Хирург выполняет прямое соединение пищевода с кишечником. Пациенту будет предстоять длительная диета и полное изменение питания.
Преимущества лапароскопии
Операция лапароскопии в целях лечения рака желудка имеет множество преимуществ перед лапаротомией. Современный метод проведения хирургического вмешательства отличается высоким показателем эффективности и сохранения органа.
К преимуществам лапароскопии также относят:
- малоинвазивность — минимальная травматичность тканей;
- отсутствие шрамов — небольшие разрезы на животе остаются почти незаметными;
- быстрое физическое восстановление;
- менее выраженные болевые ощущения;
- точность манипуляций — возможность визуализации и увеличения изображения позволяют хирургу с максимальной точностью выполнить все действия;
- снижение риска обильной кровопотери — благодаря точным действиям хирурга повреждения сосудов сведены к минимуму, либо их сразу блокируют;
- воздух из пространства почти не поступает в брюшную полость, что облегчает послеоперационное восстановление;
- низкий риск инфицирования тканей, развития гнойного поражения ран и грыжи.
Пациенты с диагнозом “Рак желудка” даже на начальных стадиях находятся в тяжелом состоянии. Лапароскопия, как малоинвазивная операция, позволяет провести хирургическое вмешательство с минимальными осложнениями и быстрым восстановлением. Таким образом, пациент имеет возможность намного быстрее, чем при лапаротомии начать следующий этап лечения.
Противопоказания
Лапароскопия считается малоинвазивным методом проведения операции, который реже вызывает осложнения, чем лапаротомия, и имеет сокращенный период реабилитации. Поскольку лапароскопия все-таки является способом хирургического вмешательства, хирурги выделяют ряд ограничений к ее проведению.
Противопоказания к лапароскопии:
- беременность;
- отклонения в свертываемости крови;
- геморрагический шок;
- патологии сосудистой системы;
- заболевания сердца;
- перитонит;
- болезни дыхательной системы (острый период или хроническая форма);
- почечная/печеночная недостаточность;
- абсолютная непереносимость наркоза.
Операция при диагнозе “Рак желудка” требует полного контроля состояния больного. При относительных противопоказаниях, если риск проведения лапароскопии меньше вероятности летального исхода, специалист может выполнить хирургическое вмешательство.
Правильная подготовка
Лапароскопическая операция по поводу рака желудка в Москве в Юсуповской больнице проводится после предварительного обследования пациента на возможные противопоказания к хирургическому вмешательству.
- заключение лечащего врача;
- история болезни с указанием результатов проведенной ранее диагностики и лечения;
- электрокардиографии;
- гастроскопия;
- УЗИ;
- компьютерная томография;
- анализ крови (коагулограмма, клинический, биохимический и др.);
- рентген;
- заключения врача-анестезиолога.
Перед операцией проводится консультация с хирургом-онкологом. Врач может рекомендовать прекратить прием некоторых препаратов. Пациенту обязательно нужно будет отказаться от медикаментов, влияющих на свертываемость крови.
Метод проведения операции
Лапароскопия желудка при онкологии может быть проведена только хирургом с высокой квалификацией. Частичное и полное удаление органа имеет свои особенности, но основной ход операции аналогичный.
- пациента вводят в наркоз с применением общей анестезии;
- область живота обрабатывают антисептиком;
- на заранее отмеченных участках хирург делает разрез длиной около 1 см;
- через один разрез в брюшную полость вводят лапароскоп (катетер, оснащенный светом и камерой);
- выполняют диагностическое обследование для возможного выявления метастаз;
- хирург скальпелем делает еще 2–3 разреза;
- через разрезы на животе вводят специальные инструменты;
- в брюшную полость вводится углекислый газ для увеличения пространства и облегчения проведения хирургических манипуляций;
- хирург выполняет резекцию или гастрэктомию;
- соединение частей ЖКТ;
- углекислый газ удаляют;
- инструменты извлекают;
- накладывают швы.
Во время лапароскопической диагностики у пациента могут быть выявлены патологические процессы, которые ранее не были обнаружены, но являются противопоказанием к лапароскопии (большой размер опухоли, спайки на стенках желудка, анатомические аномалии и др.), процедуру завершают. Операция выполняется лапаротомическим путем.
Послеоперационный период
Пациенту, у которого диагностирован рак желудка необходимо длительное лечение и восстановление. Лапароскопия, даже при частичном удалении органа, завершается сложным послеоперационным периодом, который разделяют на два этапа: основной и вторичный.
Основной этап реабилитации проходит в первые 10 дней, которые пациент находится под наблюдением специалистов в стационаре. Подниматься «на ноги» больной начинает уже на следующий день. Даже минимальная физическая активность необходима для ускорения восстановления ЖКТ, предупреждения формирования тромбов, развития инфекции в легких и других осложнений.
В основной этап входит и восстановление питания пациента. Поскольку травмируется пищевод, желудок и верхняя часть кишечника, самостоятельное питание больного невозможно. Для поддержания организма пациент получает питание через инфузий. Такое питание предполагает введение назогастрального зонда.
Полное удаление кишечника требует более сложных методик для поддержания питания организма. После операции в верхней часть живота через отверстие выводят сформированную из тонкой кишки стому, которая соединяет брюшину с внутренними органами. в мочевой может быть установлен специальный катетер, через который осуществляется выведение мочи.
Постепенно, как организм будет восстанавливаться, извлекают мочевой катетер и назогастральный зонд. Назначается специальная диета (временно или пожизненно).
Для контроля за состоянием пациента, после лапароскопии пациент регулярно должен проходить профилактические обследования для своевременного диагностирования осложнений или возможного рецидива.
Стоимость операции
Лечение пациентов с диагнозом «Рак желудка» начинается с консультации у квалифицированного хирурга-онколога. Лапароскопия в Юсуповской больнице в Москве проводится в операционной, оснащенной современным оборудованием. После сложного хирургического вмешательства пациенты клиники остаются под круглосуточным наблюдением врачей и профессионального медперсонала в условиях стационара.
На лапароскопию при раке желудка цена зависит от многих факторов. Прежде всего, это стадия развития заболевания, на которой проводится операция, и сопутствующих осложнений.
Юсуповская больница одна из немногих в Москве занимается лечением больных раком. В клинике функционируют отделения «онкологии» и «хирургии». Наши врачи имеют богатый опыт лечения онкобольных.
Читайте также:

