Придавила палец на руке дверью лоп сосуд
Обновлено: 28.04.2024
Повреждения кончика пальца и ногтевого ложа. Диагностика, лечение
Кончик пальца является конечным сегментом верхней конечности. Прикосновения кончиков пальцев помогают человеку общаться с окружающим миром, в том числе читать шрифт Брайля и распознавать текстуру объектов размером не более песчинки. Потеря тактильной чувствительности после травмы может в той или иной мере нарушить привычную для человека трудовую деятельность. Как концевой орган, кончик пальца особенно уязвим, получая повреждения от захлопывающейся двери, молотка, пилы и множества других острых предметов.
Ногти служат для защиты кончиков пальцев и помогают, в известной мере, выполнять определенную мелкую работу. Потерю ногтевых пластинок тоже трудно компенсировать, поэтому их повреждения не должны восприниматься как малозначимые.
При первичном обследовании пациента с травмой кончика пальца обращают внимание на общее состояние пострадавшего, род занятий, определяют доминирующую кисть и уточняют, какой палец поврежден. После чего переходят к оценке повреждения, а в случае травматической ампутации определяют уровень и плоскость отрыва. Ампутация в косой плоскости может быть тыльной, ладонной или боковой. Ампутации в поперечной плоскости различают, главным образом, по уровню их локализации относительно ногтевой пластинки.
Лечение тыльных ампутаций, с дефектом кожи менее 1 см2 и без попадания в зону повреждения кости или сухожилия лучше проводить консервативным способом, с санацией раневой поверхности и частой заменой перевязочного материала. Заживление раны, включая полное закрытие эпидермисом, может продолжаться до девятой недели и даже дольше, если заживлением считать окончательное восстановление чувствительности, разрешение гиперпатии и холодовой непереносимости.
В современной пластической хирургии для восстановления утраченных в области кончика пальца тканей продолжают использовать V-Y пластику с перемещением лоскутов, выкроенных с лучевой и локтевой стороны дистальной фаланги. В 1947 г. этот способ впервые применил Kutler на фаланге пальца.40 Суть методики состоит в том, что в пределах кожи и подкожно-жировой клетчатки отсепаровыва-ют заранее намеченные V-образные лоскуты с вершиной к дистальной межфаланговой бороздке. Кровоснабжение отделенных участков сохраняют. Мобилизацию лоскутов проводят путем отделения соединительнотканных тяжей от подлежащей кости. Лоскуты сшивают между собой над верхушкой пальца.
Техника V-Y перемещаемого лоскута в дальнейшем была модифицирована Atasoy с соавторами, которые в 1970 г. использовали ее для пластики ладонной поверхности. Выкраивание лоскута при этой методике более простое, а рубец располагается не над верхушкой пальца, а на границе кожи с ногтевой пластинкой, что уменьшает частоту развития гиперчувствительности. При оценке чувствительность этих лоскутов составила лишь около 73% от чувствительности одноименного пальца другой руки.
Если оба вышеназванных способа не соответствуют необходимым требованиям, то обычно используют перекрестную пластику с пальца на палец. Лоскут поднимают с трех сторон с тыльной поверхности средней фаланги смежного пальца и подшивают к травмированной верхушке. Лоскут в этом случае называют «отсроченным». Место забора лоскута в дальнейшем закрывают полнослойным трансплантатом, взятым в области гипотенара или запястной бороздки. Шовное соединение пальцев сохраняют 10-14 дней с последующим отсечением и погружением питающей ножки лоскута. При таком способе можно ожидать восстановления чувствительности с результатами, сопоставимыми с полнослойной кожной пластикой. Улучшение осязания может быть достигнуто путем перемещения лоскута, имеющего в своем составе нерв, и создания микроанастомоза с нервом поврежденного участка.
Другие типы лоскутов, предложенные для восстановления кончика пальца, включают островковый иннервируемый лоскут, выкроенный с одноименного пальца или других пальцев кисти, островковые тыльные метакарпальные лоскуты, а также свободные лоскуты, выделенные со смежных пальцев кисти или пальцев стопы. Не следует забывать о возможности успешной реплантации частично ампутированной подушечки пальца или части кончика пальца, относящейся к I зоне.
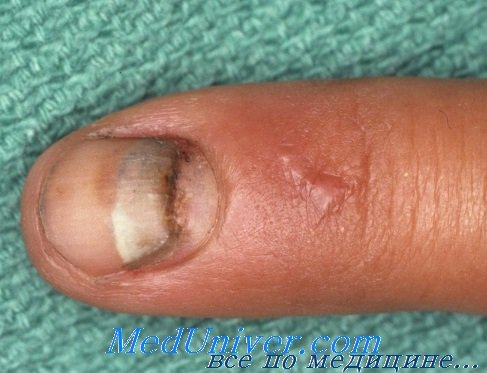
Травмы ногтевого ложа включают подногтевые гематомы, резаные раны, размозжение и отрывные повреждения. Лечение лучше начинать сразу, так как отсроченное оказание помощи вызывает больше проблем и осложнений, чем вовремя проведенные реконструктивные вмешательства.
Подногтевые гематомы составляют около 50% от всех травм ногтевого ложа. При выраженной клинической симптоматике и отсутствии перелома концевой фаланги оказание помощи сводится к эвакуации излившейся крови. Абсолютных показаний к дренированию не существует. При гематомах, занимающих более 50% площади ногтя или сочетающихся с переломом со смещением отломков дистальной фаланги, рекомендуется удалить ногтевую пластинку и восстановить целостность ложа.
При легких ранениях лечение может осуществляться с предварительным обезболиванием путем блокады пальцевых нервов и применением кровоостанавливающего жгута. Ногтевая пластинка удаляется с помощью распатора Freer, кровоостанавливающих зажимов или небольших, хорошо заточенных ножниц. После чего, под оптическим увеличением восстанавливается целостность матрикса хромированным или обычным кетгутом 6/0-го или 7/0-го номера. Для предупреждения спаечного процесса под ногтевой валик вводится ногтевая пластинка или кусочек рентгеновской пленки. При правильном размещении такая вставка не нуждается в дополнительном подшивании.
Сильное размозжение часто приводит к отделению ногтевой пластинки с частью матрикса. Для эффективного лечения может потребоваться микрореплантация или замещение участков матрикса. Если есть ногтевая пластинка с отделившимся матриксом, то последний осторожно отслаивается и в качестве трансплантата подшивается к поверхности дефекта. В случаях потери матрикса, но при наличии возможности сохранить длину фаланги, в качестве трансплантата используют ногтевой матрикс большого пальца стопы, а при повреждении нескольких пальцев пересаживают матрикс того пальца, который не представляется возможным сохранить. Время, затраченное на восстановление ногтя, окупается результатами лечения. Поэтому такая тактика является оправданной и представляет ценный опыт, как для врача, так и для пациента.
Отсроченное выявление утраты или травмы ногтя нередко связано с необходимостью полной реконструкции или удаления ногтя, чтобы получить безболезненное и косметически приемлемое состояние.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
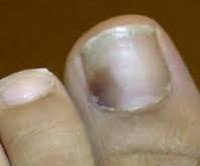
Подногтевая гематома – это следствие механической травмы ногтевой фаланги верхней или нижней конечности, при которой происходит кровоизлияние в мягкие ткани ногтевого ложа. Повреждение характеризуется болью разной степени интенсивности, локальным повышением температуры, отеком, появлением красного, а затем синюшного и черного окрашивания ногтевой пластины. Диагноз устанавливается на основании анамнеза и клинической картины. В большинстве случаев лечение не требуется. Отслоение ногтевой пластинки, рваная рана мягких тканей является показанием для хирургической обработки поврежденной области, наложения швов и перевязок.
МКБ-10
Общие сведения
Для обозначения патологии используются синонимичные названия: кровоподтек под ногтем, «синий ноготь». В течение жизни такое телесное повреждение получает каждый человек, иногда неоднократно. Чаще травмы регистрируются у лиц мужского пола трудоспособного возраста. Пик травматизма приходится на теплое время года и период отпусков, когда большинство занимается строительством и ремонтом, работами на приусадебных участках, активно отдыхает на природе. Подавляющая часть случаев подногтевых кровоизлияний остается вне поля зрения медиков, так как часто пациенты считают повреждение незначительным и попросту игнорируют его.

Причины
В развитии подногтевых гематом имеет значение физическое воздействие и целый ряд предрасполагающих факторов. Так, риск кровотечения в ответ на незначительную травму повышается у больных, принимающих антикоагулянты. Поздно замечают повреждения пациенты с сахарным диабетом и другими заболеваниями, при которых развивается полинейропатия, нарушается тактильная и болевая чувствительность. К числу основных причин появления подногтевых гематом относятся:
- Резкий направленный удар.Ушиб концевой фаланги в зависимости от силы воздействия может привести к повреждению сосудов кожи, размозжению тканей, появлению рваной раны, перелому кости. Для каждого из этих повреждений характерно скопление крови под ногтем. Следовательно, любая травма требует врачебного внимания.
- Длительное механическое воздействие. Ношение неправильно подобранной по размеру и полноте обуви приводит к травмированию ногтевых пластин и кожных покровов, расположенных под ними. Фактически, развивается мозоль, которая заполняется серозной жидкостью или кровью. Ногтевая пластина при этом может полностью или частично отслоиться.
Патогенез
В основе развития подногтевой гематомы лежит нарушение целостности сосудов. Излившаяся кровь пропитывает ткани, в том числе ногтевую пластинку. Если объем крови незначительный, структура мягких тканей сохраняется. Если объем и скорость кровотечения значительные, то под давлением крови мягкие ткани расслаиваются с формированием полости. Гематома, сформировавшаяся под кожей у лунки или в области ногтевого ложа, по мере роста ногтя перемещается в дистальном направлении. Давление крови в области гематомы раздражает нервные окончания, что провоцирует боль. Резкое увеличение объема гематомы приводит к образованию подногтевого пространства или прорыву крови у ногтевых валиков.
Кровь, пропитавшая мягкие ткани, постепенно рассасывается. Окрашивание ногтевой пластинки является необратимым. С течением времени кровяной сгусток теряет влагу, становится сначала темно-синим, затем чернеет. В обоих случаях формируется пятно, которое перемещается к свободному краю ногтевой пластины.
Классификация
Часто понятия «гематома» и «кровоподтек» используются как синонимы, однако это не совсем верно. Отличия этих двух состояний касаются механизмов получения травмы, клинической картины заболевания, длительности вынужденной временной нетрудоспособности по причине повреждения конечности, врачебных подходов к лечению.
- Подногтевой кровоподтек. Развивается вследствие пропитывания кожи и подкожной клетчатки кровью из поврежденных сосудов. Как правило, формируется при незначительном по силе воздействии и характеризуется невыраженной симптоматикой. Состояние пациента быстро нормализуется, функционирование конечности восстанавливается.
- Подногтевая гематома. Отличается от кровоподтека расслоением тканей с образованием заполненной кровью полости. Геморрагическое пропитывание также имеет место быть, однако объем излившейся крови намного больше, чем при кровоподтеке, что повышает вероятность отслоения ногтя и развития других осложнений.
Симптомы подногтевой гематомы
Характерными признаками кровоизлияния в подногтевую область, развившегося после травмы, является локальная гиперемия, повышение температуры, отек, боли пульсирующего или распирающего характера. Пик локального повышения температуры наступает через 2-3 часа после травмы. На 2-3 день боли стихают, отек начинает спадать.
Сразу после травмы ноготь приобретает насыщенный красный или вишнево-фиолетовый цвет. На вторые-третьи сутки пораженная область синеет, еще через неделю-две приобретает интенсивный черный цвет. Участок ногтя, пропитанный кровью, постепенно перемещается по направлению к ногтевому краю и срезается. Таким образом, черное пятно может сохраняться в течение 2-3 месяцев.
В тех случаях, когда причиной появления травмирования является ношение неудобной обуви, может отмечаться незначительное саднение или дискомфорт. Но чаще изменение цвета ногтевой пластинки становится случайной находкой во время осуществления ухода за ногами. Одновременно с изменением цвета часто выявляются отслоившиеся фрагменты пластины, мозоли на коже пальцев в области ногтевых валиков.
Осложнения
Повреждение кожи и основания ногтя приводит к его деформации. Степень выраженности и длительность существования деформации определяются тем, была ли затронута зона роста. В норме деформированные участки срезаются ножницами во время выполнения маникюра. Травма основания ногтевой пластинки приводит к стойкой деформации, которая не исчезает со временем. Появление в результате механического воздействия трещины или скола ногтя создает условия для проникновения инфекции и развития гнойного воспаления поврежденных тканей. Особенно активно размножаются микроорганизмы в полости гематомы. Недостаточный уход за ушибленной фалангой может стать причиной развития панариция.
Диагностика
По внешнему виду подногтевые гематомы имеют сходные черты с онихопатиями при псориазе, меланомой. Степень повреждения пальца при ударе не всегда очевидна. В связи с этим, лучше обратиться к хирургу, даже если травма кажется несерьезной. Комплексное обследование пациента с травмой фаланги включает:
- Общий осмотр. На гематому указывает наличие предшествующего механического воздействия, острое течение с быстрым нарастанием симптомов. Пальпация поврежденной области болезненна. Дренирование, которое может быть выполнено непосредственно во время амбулаторного приема, дает быстрый эффект.
- Рентгенографическое исследование. Рентгеновский снимок пальца выполняется с целью выявления нарушения целостности костей и суставов конечности. По данным рентгенограммы можно судить о наличии перелома, но нельзя сделать однозначные выводы о степени повреждения мягких тканей (кожи, сухожилий, мышц), объеме гематомы.
Лечение подногтевой гематомы
Врачебная тактика определяется степенью тяжести повреждений. Показаниями для обращения за медицинской помощью является интенсивная, нестерпимая боль в области травмированной фаланги и размер гематомы свыше ¼ площади ногтя. Объем медицинской помощи определяет хирург на основании данных осмотра и рентгеновского снимка:
- Первая помощь. Правильный уход за поврежденной фалангой позволяет быстро унять боль, остановить или замедлить кровотечение, предотвратить отслоение ногтевой пластины. Сразу после травмы необходимо опустить палец в емкость с холодной водой на 15-20 минут. Затем, при наличии открытой раны, обработать поврежденную область раствором антисептика и наложить повязку.
- Дренирование гематомы. Ногтевая пластина над гематомой прокалывается иглой или прожигается термокаутером. Отток крови через небольшое отверстие приводит к снижению давления на ткани, уменьшению интенсивности болевых ощущений. Дренированная подногтевая гематома быстрее рассасывается, что значимо для пациентов, которым важно не иметь косметических дефектов на руках.
- Удаление ногтевой пластины. Ногтевая пластина удаляется частично или полностью при ее отрыве от ногтевого ложа. Попытки сохранить ноготь могут привести к неблагоприятным последствиям: отслоившиеся фрагменты нарушают нормальное функционирование пальца, могут стать причиной дополнительного травмирования при случайном отрыве.
- Хирургическая обработка раны. Размозжение тканей, рваная рана, перелом кости требуют проведения ПХО, которая включает удаление нежизнеспособных фрагментов, наложение швов, дренирование. Целью врачебных манипуляций является создание оптимальных условий для заживления, профилактика нарушений функции стопы или кисти, гнойно-септических осложнений.
- Отбеливание поврежденного ногтя. Ногтевая пластина, пропитанная кровью, отрастает в течение нескольких месяцев. Устранить косметический дефект за одну процедуру позволяет инъекционное подногтевое введение специальных отбеливателей. При этом черное пятно полностью обесцвечивается. Отбеливающие препараты, применяемые наружно, заметного эффекта не дают.
Прогноз и профилактика
В подавляющем большинстве случаев подногтевая гематома проходит самостоятельно без лечения. В течение месяца-двух о травме напоминает лишь косметический дефект в виде темного пятна на ногте. В качестве профилактики рекомендуется соблюдать технику безопасности и аккуратность при выполнении работ, закрывании дверей, перемещении грузов. Сохранить здоровье стоп позволяет правильно подобранная спортивная и повседневная обувь. Для защиты пальцев рук рекомендуется использовать специальные рабочие перчатки и различные приспособления, которые снижают вероятность повреждения верхних конечностей (прихваты, зажимы, манипуляторы).
1. Синий ноготь (кровоподтек под ногтем или подногтевая гематома): этиология, патогенез, диагностические симптомы, варианты течения, исходы и лечения непризнанной болезни/ Ураков А.Л. // Международный журнал прикладных и фундаментальных исследований. – 2016. – № 12 (6).
4. Новое косметическое средство и новый способ экстренного обесцвечивания подногтевой гематомы/ Габдрафиков Р.Р., Габдрафиков Д.Р., Гадельшина А.А.// Здоровье и образование в XXI веке. – 2017.
Ушиб пальца – это закрытое травматическое повреждение мягких тканей пальца верхней или нижней конечности. Травма обычно возникает в быту в результате удара. Проявляется отечностью, синюшностью, резкой болью и ограничением движений. При ударе по ногтевой фаланге иногда образуются подногтевые гематомы. По клинической симптоматике ушиб пальца может напоминать перелом, для подтверждения сохранения целостности кости назначают рентгенографию. Лечение, как правило, консервативное, при наличии крупной подногтевой гематомы показано вскрытие.
МКБ-10
Общие сведения
Ушиб пальца относится к категории легких травматических повреждений. Данная травма занимает одно из первых мест среди причин обращения в травмпункты. Симптомы ушиба пальцев сходны с признаками перелома, поэтому для исключения серьезных повреждений при подобных травмах обязательно нужно обращаться к врачу.
В отдельных случаях ушиб ногтевой фаланги пальца руки сопровождается разрывом сухожилия разгибателя или его отрывом от места прикрепления. При раннем обращении в таких случаях обычно можно обойтись без операции, в отдаленном периоде требуются хирургические вмешательства, что является еще одним серьезным аргументом в пользу посещения врача в первые часы после травмы. Лечение ушибов пальца осуществляют врачи, специализирующиеся в области травматологии и ортопедии.

Причины
Обычно возникает в быту. Пальцы руки страдают при ударе тяжелым предметом (например, молотком), работе на даче, защемлении пальца между различными твердыми поверхностями, например, между дверью и косяком. Ушибы пальцев ног образуются при падении тяжелых предметов на стопу либо при ударах о твердые предметы (о ножку кресла, о косяк). Возможно также повреждение во время работы или занятий спортом.
Патогенез
Пальцы состоят из небольших трубчатых костей, соединенных между собой подвижными суставами. Первые пальцы имеют две фаланги, остальные – три фаланги. Кости окружены слоем клетчатки, по тыльной и ладонной (на стопе – подошвенной) поверхности пальцев проходят сухожилия, прикрепляющиеся к ногтевым и средним фалангам. Пальцы рук – высокодифференцированный орган, предназначенный природой для выполнения очень точных и сложных движений. Это обуславливает их богатое кровоснабжение и иннервацию.
При ушибе страдают мелкие сосуды и нервы. Сосуды разрываются, кровь изливается в мягкие ткани. Из-за отека и кровоизлияний сдавливаются нервные окончания, что приводит к возникновению интенсивного болевого синдрома. Ситуация усугубляется тем, что кожа пальцев рук (особенно их ладонной поверхности) плотная, мало подверженная растяжению. Из-за этого в тканях создаются участки высокого давления, что приводит к усилению болей.
Пальцы ног не так хорошо кровоснабжаются и иннервируются, однако дистальные отделы стопы несут на себе большую нагрузку во время стояния и участвуют в перекате ноги во время ходьбы, что обуславливает заметное нарушение опоры и движений даже при небольших ушибах пальцев. Кожа этой анатомической зоны еще плотнее, чем на ладонной поверхности пальцев рук, поэтому ушибы пальцев стопы также сопровождаются повышением местного давления, образованием очагов напряжения в тканях и сдавлением нервных окончаний с развитием выраженного болевого синдрома.
Симптомы
Ушибы пальцев рук
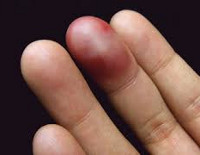
Пациент жалуется на боль в области пальца. В анамнезе выявляется характерная травма: удар по пальцу, защемление пальца между твердыми предметами и т. д. Палец отечный, кожа синюшная, иногда с багровым оттенком. Под ногтевым ложем или в толще кожи могут выявляться небольшие гематомы.
При подногтевых гематомах из-за образования зоны высокого давления боли становятся более интенсивными, дергающими или распирающими, напоминающими болевой синдром при гнойных процессах. Ощупывание болезненно. Грубой деформации и нарушения анатомических соотношений не наблюдается. Костного хруста нет, патологическая подвижность отсутствует. Движения обычно ограничены, но возможны.
Иногда при ударе по торцевой части пальца или падении на выпрямленный палец в области ногтевой фаланги одновременно с ушибом возникает подкожный разрыв сухожилия разгибателя, который может быть полным или неполным. При неполном разрыве движения частично сохраняются, но полное разгибание становится невозможным. При полном разрыве из-за согнутой ногтевой фаланги палец приобретает вид «молоточка», разгибательные движения отсутствуют.
Ушибы пальцев ног
Пациента с ушибом пальца беспокоят боли в области повреждения. В анамнезе выявляется падение тяжелого предмета на стопу или удар носком о твердый предмет. Сразу после травмы болевой синдром интенсивный, в следующие несколько часов боли уменьшаются, а по мере нарастания отека снова усиливаются. Палец увеличен в объеме, синюшен. При ушибе ногтевой фаланги часто выявляются подногтевые гематомы. Движения ограничены, при опоре пациент старается наступать на пятку, не нагружая передние отделы стопы.
Диагностика
Диагноз выставляет врач-травматолог. Важной задачей диагностического этапа является исключение более тяжелой травмы – перелома пальца. Дифференцировка с вывихами обычно не требуется, поскольку при ушибах отсутствует характерная деформация со смещением одной фаланги относительно другой. Для уточнения диагноза и окончательного исключения перелома применяют:
- Внешний осмотр. Палец незначительно или умеренно отечен, возможны кровоподтеки и гематомы. Симптом осевой нагрузки отрицательный, патологическая подвижность и костная крепитация отсутствуют.
- Визуализирующие методики. Обычно назначается рентгенография пальца. Детям младшего возраста, у которых мелкие кости плохо просматриваются на обычных снимках, иногда выполняют КТ кисти или стопы. По данным дополнительных исследований патологические изменения со стороны костных структур не выявляются.
Диагноз разрыва сухожилия выставляется на основании данных осмотра, дополнительные методики не требуются. О наличии разрыва свидетельствует типичное положение ногтевой фаланги, невозможность полного разгибания (при частичном повреждении) или движений (при полном отрыве сухожилия).
Лечение
Первая помощь
Первая помощь при ушибах пальца руки несложна. Если на пальце есть кольцо, его нужно немедленно снять, поскольку из-за нарастающего отека в последующем это станет невозможным. К пальцу следует приложить лед или подставить его под струю холодной воды. Холодная вода может использоваться только как средство для снятия острой боли, долго мочить палец (например, делать холодные компрессы) не рекомендуется, это негативно повлияет на кожу.
Сузить сосуды, уменьшить кровоизлияния и предотвратить возникновение выраженного отека поможет пакет со льдом. Если в области пальца есть небольшие ранки или ссадины, их необходимо обработать йодом или зеленкой. Профилактически «замазывать» весь палец, пытаясь оградить его от проникновения инфекции, не требуется – это только усложнит осмотр травматолога.
При частичном отслоении ногтевой пластины следует промыть ранку и наложить повязку, чтобы избежать дальнейшей травматизации. Фиксировать оторванную часть ногтевой пластины лейкопластырем не следует – это увеличивает риск ее отрыва при снятии повязки. Не нужно также пытаться вскрыть гематомы. После оказания первой помощи больного доставляют в травмпункт, чтобы исключить более тяжелые повреждения (переломы, вывихи).
На этапе первой помощи при ушибе пальца ноги проводятся те же мероприятия, что и при ушибе пальца руки: холод, возвышенное положение конечности, обработка ссадин зеленкой или йодом. Следует учитывать, что мелкие ранки на ногах нагнаиваются чаще, чем на руках, поэтому палец необходимо тщательно промыть под струей воды, чтобы удалить загрязнения из области ссадин. Самостоятельно вскрывать гематомы не следует. Необходимо сразу после травмы обратиться к врачу для исключения более серьезных повреждений.
Специализированное лечение
Лечение ушибов пальца руки осуществляется амбулаторно. Внутрикожные гематомы вскрывают, при небольших подногтевых гематомах ноготь прокалывают иголкой, выпуская скопившуюся кровь. При крупных подногтевых гематомах может потребоваться удаление ногтя. Больному рекомендуют не нагружать руку, по возможности держать ее в возвышенном положении и прикладывать сначала холод, а затем сухое тепло. Обезболивающие препараты обычно не требуются, при сильной боли можно однократно принять анальгин, кеторолак или любой другой анальгетик. Срок нетрудоспособности колеблется от 1 до 2-3 недель.
При подкожном разрыве сухожилия разгибателя сразу после травмы накладывают гипсовую лонгету или специальную повязку, фиксируя выпрямленный палец в состоянии переразгибания. В некоторых случаях проводят иммобилизацию пальца, сохраняя среднюю фалангу в положении сгибания, а ногтевую – в положении разгибания. Срок иммобилизации составляет 4 недели. Если по истечении этого периода активное разгибание пальца остается невозможным, показано оперативное лечение – шов сухожилия с последующей фиксацией спицей Киршнера или гипсовой лонгетой.
Лечение ушибов пальцев ног амбулаторное в травмпункте. Подкожные и подногтевые гематомы вскрывают, при крупных подногтевых гематомах удаляют ногтевую пластинку и накладывают асептическую повязку. При легких ушибах рекомендуют меньше наступать на ногу и сохранять возвышенное положение конечности. При тяжелых ушибах нескольких пальцев в отдельных случаях накладывают гипс, чтобы обеспечить покой пораженного сегмента. При острых болях рекомендуют принимать анальгетики. Пациента направляют на УВЧ. Срок нетрудоспособности обычно составляет 1-3 недели.
Прогноз и профилактика
Прогноз благоприятный. Все симптомы полностью исчезают в течение одной или нескольких недель, остаточные явления отсутствуют. При наличии крупных гематом продолжительность восстановительного периода может увеличиваться. Профилактика заключается в реализации мер по предупреждению бытового и производственного травматизма.
3. Синий ноготь (кровоподтек под ногтем или подногтевая гематома). Этиология, патогенез, диагностические симптомы, варианты течение, исходы и лечение непризнанной болезни / Ураков А.Л. // Медицинские науки - 2016 - №12
Повреждения сосудов руки - верхней конечности. Диагностика, лечение
Повреждения сосудов могут произойти как при закрытой, так и при открытой травме верхней конечности. Закрытые травмы, приводящие к повреждению артерий, включают лопаточно-реберную диссоциацию, вывих плеча, переломы и вывихи в области локтевого сустава. Лопаточно-реберная диссоциация представляет сложное повреждение, очень часто с повреждением сосуда и разрывом или отрывом плечевого сплетения.
Эффективность лечения предполагает быстрое выявление травмы, предоперационную ангиографию и пластическое замещение дефекта венозным трансплантатом.
Несмотря на частоту вывихов и переломов плечевой кости, они сравнительно редко осложняются травмой сосудов. Такое развитие событий больше характерно для пожилых людей с передним вывихом, когда повреждение сосуда сопутствует тупой травме плеча. Предрасполагающим фактором может служить атеросклеротическое поражение с выраженной деформацией и снижением эластичности артерии.
По той же причине сосуд может травмироваться во время устранения смещения, что диктует необходимость оценки состояния периферических сосудов перед вправлением любого переднего вывиха. Коллатеральное кровообращение редко бывает адекватным настолько, чтобы не потребовать реконструкции поврежденного сегмента сосуда.
У детей надмыщелковые переломы редко сопровождаются повреждением плечевой артерии. Тем не менее, она может пострадать при переломах, приводящих к заднелатеральному смещению дистального фрагмента и значительному расхождению отломков. Ишемические расстройства, характерные для такого типа переломов, могут быть связаны с непосредственным сдавлением отломком, сосудистым спазмом или нарастающим отеком мягких тканей.
При подозрении на травму сосуда необходимо повторить клиническое обследование по окончании осторожного закрытого вправления и чрескожной фиксации спицами. Если после сопоставления отломков пульс на периферических артериях не определяется, то показана ангиография. Оперативное вправление требуется только при необходимости освобождения ущемившейся артерии или пересадки венозного трансплантата.
При пульсирующем кровотечении из раны верхней конечности вначале следует попытаться остановить его прижатым пальцем. Наложение зажимов и перевязка сосудов вслепую могут привести к тяжелым по своим последствиям повреждениям близко расположенных нервов. В результате конечность будет хорошо васкуляризирована, но функционально непригодна, а восстановление менее чем удовлетворительных функций потребует многочисленных разнообразных процедур.
То же относится к кровоостанавливающему жгуту, использование которого должно быть ограничено во избежание дополнительных ишемических расстройств, связанных с выключением из кровообращения коллатеральных сосудов. Практически общепризнано, что после остановки наружного кровотечения показано экстренное хирургическое вмешательство по восстановлению целостности подключичной, подкрыльцовой или плечевой артерии. Сложнее обстоят дела с повреждением одного сосуда в области предплечья. Многие авторы придерживались того мнения, что при условии документально подтвержденного адекватного окольного кровотока через интактную артерию перевязка поврежденного сосуда сокращает время операции.
Тем не менее, с развитием микрососудистой хирургии техника восстановления артерий такого диаметра стала более простой, а сама процедура не отнимает много времени от лечения других сопутствующих повреждений в области запястья или предплечья.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Первая помощь при повреждении сосудов (артерий, вен) кисти
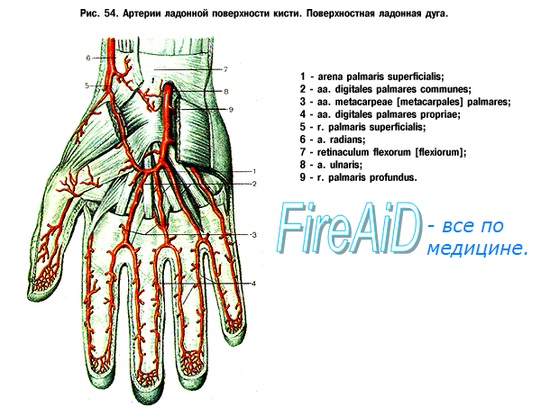
Ушибленные и глубоко проникающие раны могут сопровождаться повреждением артериальных стволов. При глубоко проникающей ране анатомической табакерки часто страдает лучевая артерия. Глубокая резаная рана ладони сопровождается повреждением поверхностной ладонной дуги. Распространенная травма кровеносных сосудов ладони может привести к стазу или к гангрене.
Повреждения венозных сосудов хорошо поддаются консервативному лечению, включая терапию антикоагулянтами, создание покоя и поднятие поврежденного отдела конечности. Повреждение артериальных стволов нуждается в непременном оперативном вмешательстве. Лечение повреждений артериальных стволов выполняется в четыре этапа:
1. Первая помощь заключается в сдавлении сосуда, причем оно должно сниматься на минуту в течение получаса. На рану накладывается давящая повязка. Применение тепла запрещено!
2. После помещения больного в стационар начинается борьба с шоком. Необходимо переливание крови, применение формина, папаверина, антибиотиков и кислорода. Повязка может быть снята только тогда, когда полностью произведена подготовка к операции и нагнетена манжетка для обескровливания.
3. Окончательное лечение. Необходимо провести соответствующее обезболивание и приготовиться к борьбе с шоком. Задача заключается в устранении дефекта артерии, в случае необходимости - путем пересадки вены. Рана расширяется как в проксимальном, так и в дистальном направлении для того, чтобы создать условия для отыскания концов сосуда. Наложение сосудистых зажимов на артерию противопоказано. Если имеется возможность, сосуд соединяется конец-в-конец (end-to-end).
Классический метод Карреля - наложение непрерывного матрацного шва — пережил все новые методы. Если артерия поражена на большой протяженности, лучше всего удалить пораженный участок и провести пересадку вены. Если наличие коллатерального кровообращения является сомнительным, то проверяется наличие кровотечения из дистальной культи артерии.
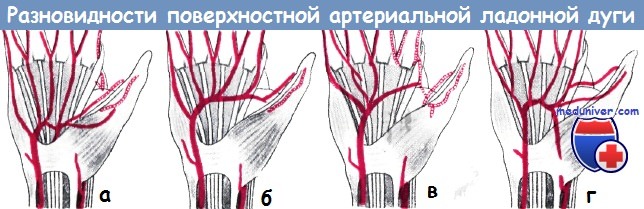
Разновидности поверхностной артериальной ладонной дуги по Ланцу—Вахсмуту:
а) Локтевой тип: 61%;
б) луче-локтевой тип без характерной дуги: 12%;
в) луче-локтевой тип с характерной дугой: 19%;
г) срединно-локтевой тип: 8%
Наложение лигатуры на лучевую или на локтевую артерию не приводит к расстройству кровоснабжения кисти. Опасность такого метода заключается в возможности повреждения другой, единственной сохранившейся артерии.
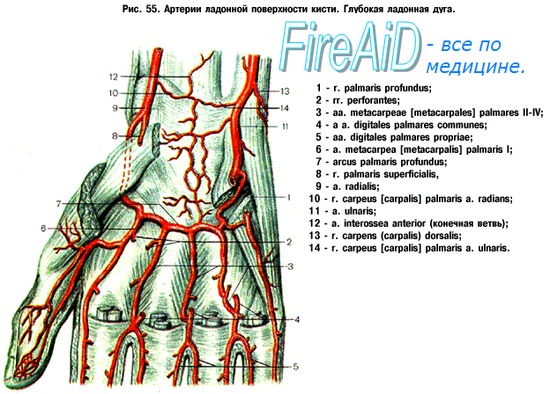
Каждый палец, по сути дела, имеет четыре артерии. Помимо ладонной дуги на тыле запястья располагается дорзальная дуга, отдающая ветви в межкостные пространства пястных костей. Одна из ветвей лучевой артерии снабжает тыльную поверхность большого пальца. Помимо лучевой и локтевой артерии на предплечье существует и ладонная межкостная артерия, берущая начало недалеко от начала локтевой артерии и проходящая по межкостной перепонке.
В отдельных случаях ладонная межкостная артерия и тыльная межкостная ветвь способны обеспечить кровоснабжение кисти даже тогда, когда лучевая и локтевая артерии повреждены. Иногда палец остается жизнеспособным даже в случае повреждения обеих ладонных пальцевых артерий.
4. Постоперационное лечение. Антибиотики, нередко и околопозвоночная симпатическая блокада. Тепло противопоказано.
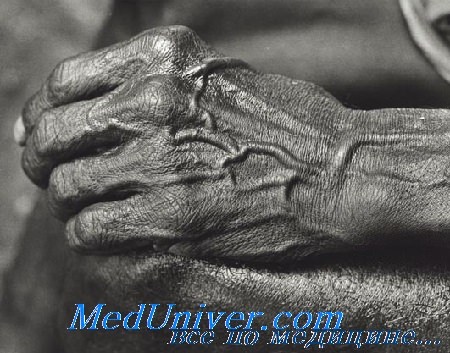
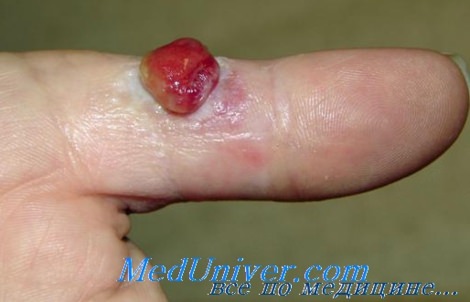
О кровообращении пальца и об изменениях сосудов его можно получить представление на основании ангиографии. На рисунке показана пиогенная гранулема безымянного пальца, возникшая в связи с колотым ранением.
Учебное видео анатомии артерий кисти - поверхностная и глубокая артериальная ладонная дуги
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

