Моча кирпичного цвета у ребенка причины
Обновлено: 30.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Коричневая моча: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Моча здорового человека имеет цвет от светло-желтого до насыщенно-желтого. За цвет мочи «несут ответственность» урохром (пигмент желтого цвета), уроэритрин, урозеин. Преобладание в моче урохрома и объясняет ее желтый оттенок, который меняется при повышении количества других пигментов (уроэритрина, урозеина) или в результате попадания в мочу крови, бактерий, солей и других примесей, в норме в ней не встречающихся или присутствующих в малых количествах.
Например, после ночного сна она значительно темнее, чем в другое время суток. Это связано с повышенной концентрацией в ней солей и минералов, а также большим перерывом поступления жидкости. При следующем мочеиспускании цвет уже становится светлее.
Разновидности потемнения мочи
Физиологическое потемнение мочи – не вызывает беспокойства, цвет мочи приходит в норму без всякого лечения.
Патологическое потемнение мочи – является следствием некоторых заболеваний или состояний органов и систем.
Возможные причины потемнения мочи
На изменение цвета мочи может влиять употреблении продуктов, содержащих красящие вещества (свеклы, бобовых, ревеня, ежевики, крепкого кофе и чая и др.), или лекарств (противомалярийных, антибиотиков, препаратов, содержащих траву сенну, и некоторых других слабительных средств), что может насторожить пациента, но не несет в себе угрозы.
В пожилом и старческом возрасте из-за снижающейся фильтрующей способности почек в мочу попадает большое количество минералов и веществ, в норме в ней не присутствующих, что также ведет к ее потемнению.
Повышенный уровень тестостерона у мужчин может придавать цвету мочи более темный оттенок, что не является поводом для тревоги.
Обезвоживание, перегрев, длительное сдерживание позывов к мочеиспусканию - факторы, приводящие к повышению концентрации мочи и, соответственно, ее потемнению.
Заболевания, приводящие к потемнению мочи
Появление коричневой или темной мочи может свидетельствовать о серьезной патологии в организме, требующей консультации врача.
К таким патологиям относят:
- мочекаменную болезнь;
- желчнокаменную болезнь;
- гепатиты;
- сердечно-сосудистые заболевания;
- инфекционные заболевания органов малого таза, в том числе инфекции, передающиеся половым путем;
- злокачественный процессы, затрагивающие органы малого таза;
- у женщин темная моча может быть следствием повреждения слизистой влагалища при половом контакте, обострения молочницы, гормонального сбоя во время беременности, климакса, а у подростков в период полового созревания.
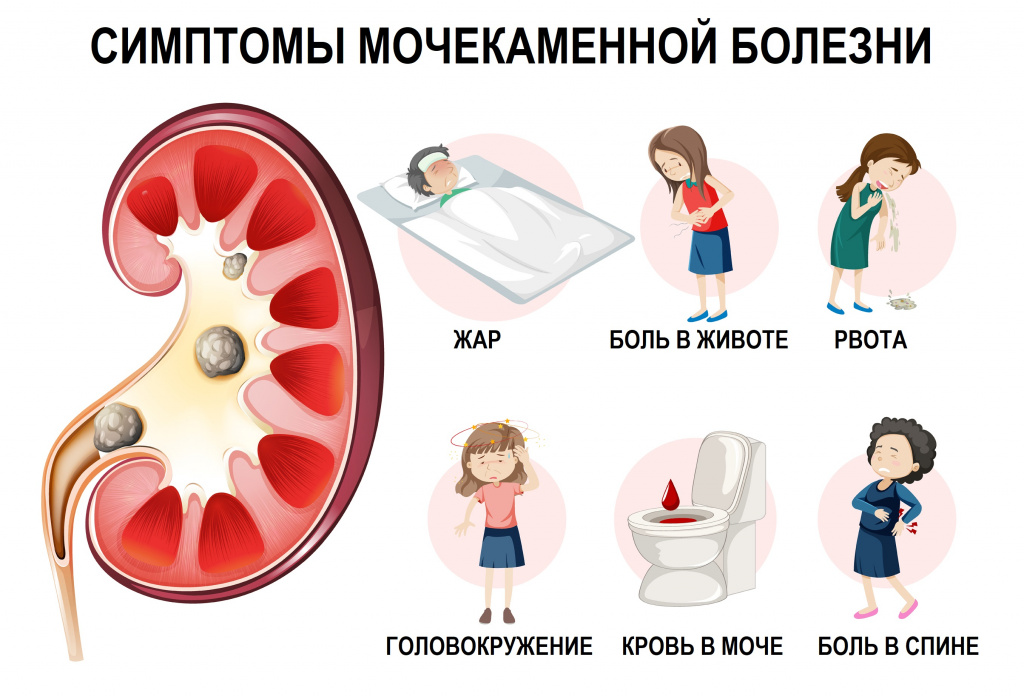
Случаи, когда камень перекрывает мочеточник и препятствует оттоку мочи, что сопровождается выраженным болевым синдромом, носят название почечной колики, или почечного блока. Эти состояния являются жизнеугрожающими из-за высокого риска развития почечной недостаточности и требуют немедленного обращения за медицинской помощью.
При желчнокаменной болезни, как и при гепатитах различной природы, изменение цвета мочи связано с повышением в ней содержания пигментов (вследствие нарушения обмена и выведения желчи из печени), которые в норме присутствуют в очень небольшом количестве. Помимо потемнения мочи, желчнокаменная болезнь и гепатиты вызывают следующие симптомы: изменение цвета кожи и склер (их пожелтение), боль или тяжесть в правом подреберье, тошнота (иногда рвота), отсутствие аппетита, слабость.
При появлении темной мочи и светлого стула необходимо незамедлительно обратиться к врачу для исключения механической желтухи – когда камень желчного пузыря перекрывает отток желчи. Такая патология в большинстве случаев требует хирургического лечения в условиях стационара.
При болезнях сердца и сосудов ухудшается кровообращение, нарушается почечная фильтрация, лишняя жидкость не выводится из организма. Застойные явления сопровождаются отеками, болями в области сердца и поясницы.
Потемнение мочи может быть одним из проявлений воспалительных заболеваний органов малого таза. В случае инфекционного процесса больные ощущают жжение при мочеипускании и в половых путях, наблюдаются выделения слизи, гноя, в некоторых случаях с примесью крови, повышение температуры тела и признаки общей интоксикации.
Онкологические процессы в органах малого таза тоже способны изменять цвет мочи - например, при заболеваниях матки или простаты, если поражены структуры, вырабатывающие и выводящие мочу. Злокачественные процессы в почках могут протекать бессимптомно, проявляясь только изменением цвета мочи.
В случае попадания в мочу крови извне (при травме слизистой половых путей; у женщин – при менструации) она также может казаться более темной, почти коричневой, что можно объяснить анатомическим строением и близостью расположения мочевых и половых путей.
К каким врачам обращаться?
Если причина потемнения мочи не очевидна, следует обратиться к терапевту. Врач назначит ряд исследований и определит необходимость посещения узких специалистов - уролога, гинеколога, нефролога, хирурга, гастроэнтеролога, гепатолога, онколога.
Диагностика и обследования при потемнении мочи
Обследование начинается с определения свойств мочи - для этого необходимо сдать общий анализ мочи. При выявлении в нем отклонений от нормы диагностический процесс продолжается.
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распознавани.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Моча – биологическая жидкость, которая может отражать состояние организма, а ее показатели – свидетельствовать о заболеваниях различных органов и систем.
Во многих случаях даже визуальная оценка мочи позволяет сделать предположения о возможных патологических процессах, протекающих в организме.
Особенно это касается распространенных почечных заболеваний (пиелонефрит, гломерулонефрит), диагностировать которые врач может, в основном ориентируясь на результаты анализа мочи.
Объем мочи, выделенной в течение суток, может служить показателем работы не только мочевыделительной, но и сердечно-сосудистой системы.
В норме за сутки человек выделяет от 1,5 до 2 л мочи. Однако эта величина – усредненный показатель, и после однократного измерения объема суточной мочи нельзя с уверенностью говорить о каком-либо заболевании. Например, после потребления большого количества жидкости и белковых продуктов выработка мочи увеличится, и наоборот, если в организм поступает мало жидкости или много соли – уменьшится. Объем мочи сокращается при физических нагрузках, когда жидкость выводится с потом. Повышение температуры тела, диарея, рвота также приводят к снижению выделения мочи. Количество выделяемой мочи меняется в течение суток: возрастает в утренние и дневные часы и уменьшается в вечерние и ночные вследствие снижения давления крови и уменьшения фильтрации жидкости почками.
- полиурия – повышенное количество выделенной мочи (более 2000 мл в сутки);
- олигурия – пониженное количество выделенной мочи (менее 500 мл в сутки);
- анурия – суточное выделение мочи менее 50 мл.
Полиурия отмечается при хронических заболеваниях почек, сахарном и несахарном диабете, гиперпаратиреозе и т. д.
Олигурия наблюдается при заболеваниях почек (пиелонефрит, гломерулонефрит), а также при уменьшении просвета или обтурации мочевыводящих путей камнем или опухолью. Олигурия также возникает при массивной кровопотере, интоксикации, голодании, обширных ожогах, резком снижении артериального давления.
При задержке мочеиспускания почки работают полноценно, но выход мочи из мочевого пузыря затруднен у мужчин из-за сжатия мочеиспускательного канала увеличенной простатой при ее воспалении или опухоли,


переливании несовместимой крови, отравлении ядами, сепсисе, шоке. В ряде случаев анурия может быть связана с нарушением оттока мочи из-за камней, сдавления мочеточников опухолью, случайной перевязки или пересечения мочеточников при операциях. Длительная анурия ведет к уремии – отравлению организма вредными веществами, которые должны выводиться с мочой.
Моча здорового человека имеет светло-желтый цвет. Если человек потребляет много жидкости, моча светлеет, при недостатке воды становится интенсивно-желтого цвета.
Моча меняет цвет в зависимости от продуктов и напитков, потребляемых человеком. Свекла окрашивает мочу в розовый цвет, морковь – в оранжевый. На цвет мочи влияют и некоторые лекарства. Насыщенно-желтый цвет моча приобретает от рибофлавина, нитроксолина, красноватый – от аминофеназона, фениндиона и больших доз ацетилсалициловой кислоты, оранжевый – от фуразидина, нитрофурантоина, рифампицина, темно-коричневый – от метронидазола.
Цвет мочи – хороший индикатор обмена веществ, поэтому его изменение может служить признаком некоторых заболеваний.
Темно-желтый, почти коричневый цвет может указывать на повышенное содержание билирубина, что происходит при гепатитах, циррозе, желчнокаменной болезни, при массивном разрушении эритроцитов (после перенесенных инфекций, осложнений при переливании крови, малярии). Мутной буро-красного цвета моча становится при гломерулонефрите. При пиелонефрите моча может изменять цвет от грязно-желтого до розово-желтого, а при почечной колике (мочекаменной болезни), инфаркте почки может приобретать насыщенно-красный цвет.
Прозрачность мочи также входит в число основных параметров в анализе. Свежевыпущенная моча прозрачна, однако ее мутность может свидетельствовать не только о заболеваниях, но и о нарушении гигиенической обработки перед мочеиспусканием. В постоявшей (или несвежей) моче выпадает осадок, который состоит из слизи и солей.
Мутность мочи можно объяснить присутствием солей (фосфатов, оксалатов, уратов) при нарушении обмена веществ, мочекаменной болезни; микроорганизмов, клеток эпителия, лейкоцитов, эритроцитов – при цистите, пиелонефрите; белка – при гломеруло- и пиелонефрите.
Удельный вес мочи здорового человека колеблется в пределах 1010-1020 г/л. Большое количество выпитой воды приводит к снижению удельного веса, при недостаточном поступлении в организм воды, а также при усиленном потоотделении, рвоте, диарее удельный вес мочи повышается. Слабо окрашенная моча чаще имеет низкий удельный вес, интенсивно-желтая – высокий.
Низкий удельный вес указывает на нарушение работы почек, например, при хроническом пиелонефрите или при синдроме Кушинга. Высокий удельный вес мочи обусловлен большим содержанием в ней растворенных и нерастворенных веществ: белка при остром гломерулонефрите, глюкозы при сахарном диабете, лейкоцитов и эритроцитов при цистите и воспалительных заболеваниях, солей при мочекаменной болезни, а также отмечается при нарушении питьевого режима и обезвоживании. Часто высокий удельный вес мочи бывает следствием применения высоких доз препаратов, выводимых с мочой (антибиотики и др.).
Если моча имеет резкий запах нашатыря, это может служить признаком обезвоживания, пиелонефрита, цистита. Запах несвежей рыбы возникает при воспалительных и инфекционных заболеваниях мочеполового тракта. Моча пахнет ацетоном при осложнении течения сахарного диабета (тревожный симптом диабетической комы).
Неприятный запах в сочетании с пенистостью мочи может указывать на наличие в ней белка, что требует обязательной консультации уролога.
У здорового человека при полноценном питании моча имеет слабокислую реакцию. Если в диете преобладают те или иные продукты, реакция мочи может сдвигаться в кислую или щелочную сторону.
При употреблении преимущественно мясной пищи и других богатых белками веществ реакция мочи становится кислой; растительная пища дает щелочную реакцию.
Заболевания тоже меняют кислотно-щелочной баланс. При высокой температуре, диабете, голодании рН мочи становится кислой; при циститах, гематурии, рвоте, раке мочевого пузыря и почек, повышении уровня гормонов паращитовидных желез – щелочной.
Заметив постоянные изменения цвета, запаха, количества мочи, необходимо в первую очередь посетить терапевта.
Врач на основании осмотра и жалоб пациента дает направления на соответствующие анализы. Только после получения результатов анализов мочи и крови решается вопрос о дальнейших консультациях. При наличии в моче белка, эритроцитов, лейкоцитов и цилиндров необходим визит к нефрологу или урологу, при повышенном удельном весе и обнаружении в моче глюкозы – к эндокринологу.
В первую очередь следует обратить внимание на питьевой режим, диету, соотнести изменения в моче с употребляемыми лекарственными препаратами.
Основные показатели мочи: цвет, плотность, реакцию, наличие глюкозы, лейкоцитов, эритроцитов и клеток эпителия определяют с помощью общего анализа мочи.
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распознавани.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Коричневая моча: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Моча здорового человека имеет цвет от светло-желтого до насыщенно-желтого. За цвет мочи «несут ответственность» урохром (пигмент желтого цвета), уроэритрин, урозеин. Преобладание в моче урохрома и объясняет ее желтый оттенок, который меняется при повышении количества других пигментов (уроэритрина, урозеина) или в результате попадания в мочу крови, бактерий, солей и других примесей, в норме в ней не встречающихся или присутствующих в малых количествах.
Например, после ночного сна она значительно темнее, чем в другое время суток. Это связано с повышенной концентрацией в ней солей и минералов, а также большим перерывом поступления жидкости. При следующем мочеиспускании цвет уже становится светлее.
Разновидности потемнения мочи
Физиологическое потемнение мочи – не вызывает беспокойства, цвет мочи приходит в норму без всякого лечения.
Патологическое потемнение мочи – является следствием некоторых заболеваний или состояний органов и систем.
Возможные причины потемнения мочи
На изменение цвета мочи может влиять употреблении продуктов, содержащих красящие вещества (свеклы, бобовых, ревеня, ежевики, крепкого кофе и чая и др.), или лекарств (противомалярийных, антибиотиков, препаратов, содержащих траву сенну, и некоторых других слабительных средств), что может насторожить пациента, но не несет в себе угрозы.
В пожилом и старческом возрасте из-за снижающейся фильтрующей способности почек в мочу попадает большое количество минералов и веществ, в норме в ней не присутствующих, что также ведет к ее потемнению.
Повышенный уровень тестостерона у мужчин может придавать цвету мочи более темный оттенок, что не является поводом для тревоги.
Обезвоживание, перегрев, длительное сдерживание позывов к мочеиспусканию - факторы, приводящие к повышению концентрации мочи и, соответственно, ее потемнению.
Заболевания, приводящие к потемнению мочи
Появление коричневой или темной мочи может свидетельствовать о серьезной патологии в организме, требующей консультации врача.
К таким патологиям относят:
- мочекаменную болезнь;
- желчнокаменную болезнь;
- гепатиты;
- сердечно-сосудистые заболевания;
- инфекционные заболевания органов малого таза, в том числе инфекции, передающиеся половым путем;
- злокачественный процессы, затрагивающие органы малого таза;
- у женщин темная моча может быть следствием повреждения слизистой влагалища при половом контакте, обострения молочницы, гормонального сбоя во время беременности, климакса, а у подростков в период полового созревания.

Случаи, когда камень перекрывает мочеточник и препятствует оттоку мочи, что сопровождается выраженным болевым синдромом, носят название почечной колики, или почечного блока. Эти состояния являются жизнеугрожающими из-за высокого риска развития почечной недостаточности и требуют немедленного обращения за медицинской помощью.
При желчнокаменной болезни, как и при гепатитах различной природы, изменение цвета мочи связано с повышением в ней содержания пигментов (вследствие нарушения обмена и выведения желчи из печени), которые в норме присутствуют в очень небольшом количестве. Помимо потемнения мочи, желчнокаменная болезнь и гепатиты вызывают следующие симптомы: изменение цвета кожи и склер (их пожелтение), боль или тяжесть в правом подреберье, тошнота (иногда рвота), отсутствие аппетита, слабость.
При появлении темной мочи и светлого стула необходимо незамедлительно обратиться к врачу для исключения механической желтухи – когда камень желчного пузыря перекрывает отток желчи. Такая патология в большинстве случаев требует хирургического лечения в условиях стационара.
При болезнях сердца и сосудов ухудшается кровообращение, нарушается почечная фильтрация, лишняя жидкость не выводится из организма. Застойные явления сопровождаются отеками, болями в области сердца и поясницы.
Потемнение мочи может быть одним из проявлений воспалительных заболеваний органов малого таза. В случае инфекционного процесса больные ощущают жжение при мочеипускании и в половых путях, наблюдаются выделения слизи, гноя, в некоторых случаях с примесью крови, повышение температуры тела и признаки общей интоксикации.

Онкологические процессы в органах малого таза тоже способны изменять цвет мочи - например, при заболеваниях матки или простаты, если поражены структуры, вырабатывающие и выводящие мочу. Злокачественные процессы в почках могут протекать бессимптомно, проявляясь только изменением цвета мочи.
В случае попадания в мочу крови извне (при травме слизистой половых путей; у женщин – при менструации) она также может казаться более темной, почти коричневой, что можно объяснить анатомическим строением и близостью расположения мочевых и половых путей.
К каким врачам обращаться?
Если причина потемнения мочи не очевидна, следует обратиться к терапевту. Врач назначит ряд исследований и определит необходимость посещения узких специалистов - уролога, гинеколога, нефролога, хирурга, гастроэнтеролога, гепатолога, онколога.
Диагностика и обследования при потемнении мочи
Обследование начинается с определения свойств мочи - для этого необходимо сдать общий анализ мочи. При выявлении в нем отклонений от нормы диагностический процесс продолжается.
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распознавани.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
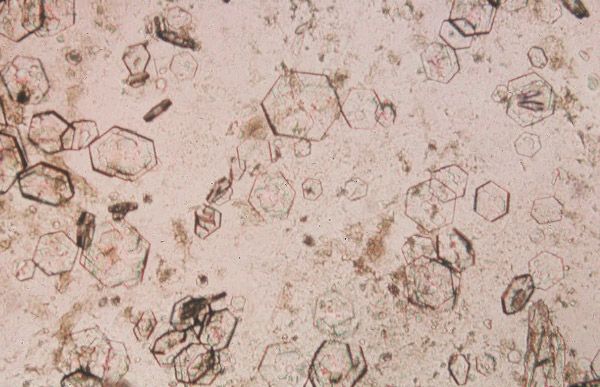
Ураты – это осадок в моче солей мочевой кислоты. Появление большого количества уратов в моче является первым признаком нарушения обменных процессов в детском организме, а также указывает на проблемы в работе выделительной системы.
Если проигнорировать ураты в моче у ребенка, могут возникнуть серьезные последствия.
Код по МКБ-10
R80-R82 Отклонения от нормы, выявленные при исследовании мочи, при отсутствии установленного диагноза
Причины уратов в моче у ребенка
Ураты в моче у ребенка могут появиться по следующим причинам:
Особенно выпадение солей в осадок характерен для тех детей, которые питаются не сбалансировано, употребляют много шоколада, соленых блюд. Однако не только злоупотребление некоторыми продуктами может повлиять на состав мочи, голодание также отрицательно сказывается на состоянии организма и может стать причиной появления уратов в моче.
- Ухудшение кровоснабжения почки (жара, хроническое заболевание артерий, тромбы артерий, опущение или растяжение почки).
- Обезвоживание (при высокой температуре, поносе, рвоте, физических нагрузках, перегревании и других состояниях, когда организм теряет много жидкости, но ребенок отказывается от питья).
- Лекарственные препараты (жаропонижающие, противовоспалительные, некоторые антибиотики).
- Инфекции мочеполовых органов.
- Подагра.
- Определенные виды лейкоза.

[1], [2], [3], [4], [5]
Патогенез
Ураты в моче у ребенка в международной классификации болезней не имеют отдельного кода. Осадок солей в моче в результате нарушения обмена веществ могут быть отнесены к классу Е00-Е90 (болезни эндокринной системы, расстройства питания и нарушения метаболизма).
Организм детей вырабатывает ферменты, участвующие в процессе выведения солей мочевой кислоты, в недостаточном количестве, поэтому анализы практически всегда показывают незначительное превышение нормы, что не является поводом для беспокойства. Также небольшое отклонение возможно на фоне болезни или употребления некоторых продуктов, что не представляет опасности для здоровья ребенка.
Но значительное отклонение от нормы может указывать на развитии мочекислого диатеза (уратурии). Заболевание связано с несовершенством обменных функций организма, нарушением водно-солевого обмена, все это не лучшим образом отражается на общем состоянии здоровья детей.
Образование уратов в моче происходит при двух условиях: кислотности более 5,0 и высоком уровне продуктов расщепления белков в плазме крови.
В некоторых случаях ураты образуются при длительном застое мочи – стенки мочевого пузыря всасывают воду, при этом концентрация солей увеличивается, если уровень солей достигает пиковых значений, начинается процесс образования солевых кристаллов.
Уровень уратов может повыситься по разным причинам, поскольку соли мочевой кислоты не растворяются в воде, то при повышении количества почки выводят её из организма в виде кристалликов, которые и называют уратами.
Механизм выпадения такого осадка не изучен основательно, так как моча представляет собой сложную жидкость, которая образуется после того, как кровь пройдет через «естественный фильтр» организма – почки.

[6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Симптомы уратов в моче у ребенка
У детей симптомы сбоя работы выделительной системы проявляются довольно редко и практически всегда такие признаки связаны с врожденными аномалиями (аморфные почки, дисплазия почек, подагра и пр.).
Обычно патологии развития выявляются на ранних этапах, в других случаях заподозрить нарушения можно, если у ребенка появляется частая рвота или понос вне зависимости от выпитой жидкости, потеря аппетита и головные боли, если ребенок ест много соленых, мясных продуктов, шоколада, сыра, пьет много крепкого чая, томатного сока.
Указывать на ураты в моче ребенка может гиперактивность, как правило, такие дети плохо спят, плаксивые, также при уратурии дети отличаются более быстрым развитием, в сравнении со сверстниками.
Стоит отметить, что пока уровень уратов находится на средней отметке, никаких симптомов ощущаться не будет, поскольку образование уратов не вызывает какого-либо специфического проявления. Выявить осадок можно при лабораторном исследовании (нередко ураты выявляются случайно).
Соли ураты в моче у ребенка
Анализ мочи используется для выявления патологических процессов в организме. Направление на анализы дает врач при подозрении каких-либо нарушений. Обычно в моче выявляют следующие примеси: фосфаты, ураты, карбонаты, оксалаты. Но не всегда наличие примесей в моче связано с развитием серьезных заболеваний.
При нормальном функционировании всех органов и систем у ребенка в моче не должно быть никаких примесей. Но иногда обменные процессы могут нарушиться, что сразу же влияет на состав мочи.
Образование солей мочевой кислоты (уратов) происходит только при благоприятных для этого условиях, но причины, которые привели к этому, могут быть самыми разными – от нарушения пищеварительной функции до наследственности.
Ураты в моче у ребенка выявляют довольно часто. Обычно осадок в виде солей указывает на изменение водно-солевого баланса, реже на развитие серьезных патологий.
Недостаточно развитая мочеполовая система ребенка может не справляться с количеством соли, поступающей с продуктами питания, в результате в моче появляется солевой осадок.
Также образование уратов может спровоцировать прием антибиотиков, нехватка в рационе овощей, фруктов.
Если осадок солей выявлен у ребенка, который питается грудным молоком, матери необходимо уменьшить потребление мяса и отдать предпочтение фруктам и овощам.
Для снижения уровня уратов малышам от 2 лет рекомендуется специальная диета, где основное место занимают продукты богатые кальцием, калием. Красное мясо следует давать в небольшом количестве либо полностью заменить его на мясо птицы, также исключаются из рациона овощи с высоким содержанием пурины и щавелевой кислоты, молочные продукты, а также минеральная вода даются ребенку без ограничений.
Большое количество уратов в моче у ребенка
Уратов в моче не должно быть, также как и других солей. В медицине считается что однократное повышение уратов до 2 плюсов не является отклонением. Если лабораторное исследование показало 3 и более плюсов, либо уровень уратов не снижается даже после изменения питания, следует провести дополнительное обследование и исключить подагру или лейкоз.
Если анализ выявил ураты в моче ребенка в большом количестве, то не следует сразу предполагать наихудшие варианты. Часто перед сдачей анализов родители забывают, что накануне ребенок съел много шоколада, мяса или рыбы, выпил много крепкого чая, мог перегреться и т.п. Также если анализы сдаются после болезни, на уровень уратов может повлиять прием лекарств.
После выявления высокого уровня уратов следует откорректировать меню малыша, пересдать анализ через некоторое время, сделать УЗИ почек. Помимо уратов нужно обращать внимание и на другие примеси, превышение уровня лейкоцитов (более 5), эритроцитов или других солей в моче может указывать на инфекцию мочевыделительной системы.
Иногда высокий уровень уратов может быть связан с дисбактериозом, глистами.
Особую осторожность нужно проявлять родителям, у которых среди родственников были выявлены случаи подагры, ожирения, заболеваний суставов, позвоночника, сосудов, в этом случае рекомендуется сразу проконсультироваться с детским нефрологом или, на крайний случай, с педиатром.

[16], [17], [18], [19]
Ураты и оксалаты в моче у ребенка
Оксалаты также относятся к соединениям соли, но они склонны к кристаллизации. При прохождении через мочеиспускательный канал оксалаты травмируют слизистую, при этом возникают болевые ощущения и воспалительные процессы.
Оксалаты образуются по разным причинам, в основном при злоупотреблении витамином С, в частности продуктами, которые содержат много этого витамина (шиповник, цитрусовые, редис, щавель), также спровоцировать повышение уровня оксалатов могут воспалительные заболевания кишечника, почек, сахарный диабет.
Повышенный уровень оксалатов через некоторое время может привести к образованию камней в мочевом пузыре.
Если анализы показали оксалаты, ураты в моче ребенка, в первую очередь, нужно откорректировать питание: давать больше жидкости, увеличить в рационе количество продуктов, которые содержат витамины группы В, магний.
Первые признаки
Ураты в моче у ребенка проявляются обычно в виде гиперактивности, различных нарушений сна (как правило, дети плохо спят, часто просыпаются, капризничают). При этом дети развиваются быстрее положенного, они склонны к детскому творчеству, любят читать, узнавать новое.

[20]
Осложнения и последствия
В случае, если не пройти своевременно лечение, повышенный уровень уратов может привести к тому, что кристаллы мочевой кислоты будут откладываться под кожей и в суставах, возникнут приступы удушья, рвота, особенно по утрам, запоры, на коже появятся красные зудящие пятна (при этом аллергические тесты не выявят аллергии).

[21]
Осложнения
Мочевая кислота является основным фактором, провоцирующим подагру, также из-за высокого уровня уратов сильно страдают почки, что может представлять серьезную опасность для формирующегося детского организма.
Нередко ураты связаны с нарушением оттока мочи, что вызывает расширение почечных лоханок. Впоследствии из-за проникновения бактерий может развиться воспаление, особенно у детей до года. Заболевание может перейти в хроническую стадию и повлиять на будущее здоровье малыша.
Ураты в моче у ребенка предшествуют образованию камней в почках, которые могут заблокировать каналы и вызвать сильнейшие боли. При больших размерах возникает риск травмирования слизистой, кровотечений, воспалений, развития почечной недостаточности, через некоторое время без лечения органы могут полностью отказать.

[22], [23], [24], [25], [26]
Диагностика уратов в моче у ребенка
Ураты выявляются преимущественно при лабораторном исследовании мочи. При выявлении высокого уровня солей назначается диетотерапия, исключаются возможные причины повышения уровня уратов, такие как температура накануне сдачи анализов, перенесенное заболевание, употребление большого количества мяса или соленых продуктов и т.п.
Анализ мочи назначается несколько раз, если каждый раз результаты показывают повышенный уровень уратов, врач отправляет на ультразвуковое или рентгеновское исследование почек.

Рентгенография с контрастным веществом максимально безопасный вид диагностики, который позволяет оценить строение и структуру почек, выявить патологические образования в них. Отрицательной стороной метода является лучевая нагрузка на организм, хоть и незначительная. Перед исследованием требуется специальная подготовка для снижения негативного воздействия излучения и повышения устойчивости организма.
УЗИ является менее агрессивным методом, но не редко данных ультразвукового исследования оказывается недостаточно.

[27], [28], [29], [30], [31], [32]
Анализы
Анализ мочи позволяет установить уровень солей, эритроцитов, лейкоцитов и других элементов, которые могут указать на неполадки в работе организма, проводится с целью оценивания физико-химических показателей и изучения осадка солей. Ураты в моче у ребенка или взрослого указывают на состояние мочевыделительной системы и обменных процессов.

[33], [34], [35], [36], [37], [38]
Инструментальная диагностика
Под инструментальной диагностикой подразумевают различные виды исследований, который проводятся с помощью аппаратов – рентген, УЗИ, ЭКГ, МРТ и т.п.
Данный вид диагностики назначается в случае, если ураты в моче у ребенка были выявлены несколько раз подряд.
Для выявления патологии, которая могла спровоцировать повышение уровня солей мочевой кислоты, используют УЗИ или рентген, в некоторых случаях для установления диагноза требуются два метода диагностики.
Рентген почки помогает установить строение и структуру органа, патологические образования, использование контрастного вещества позволяет специалисту оценить работу почек и получить максимально точные данные об их строении.
В зависимости от возраста пациента, предполагаемого заболевания врач может назначить просто обзорный снимок почек или с использованием контрастного вещества.
Стоит отметить, что использование рентгена с контрастным веществом требует предварительной подготовки, диагностику проводят по строгим показаниям и в специализированных клиниках, особенно у детей.
Контрастный рентген бывает нескольких видов: внутривенная урография (введение в вену йодсодержащего вещества, которое проникает в почки и выводится с мочой), прямая пиелография (введение контраста через катетер или укол в почку)
Также для оценки состояния почек может быть назначена компьютерная томография – довольно дорогостоящий метод исследования, который делают на специальном аппарате, в основе которых рентгеновские лучи.
УЗИ почек является более безопасным неинвазивным диагностическим методом. Специальный аппарат позволяет оценить структуру органа, сосудов.
В основе УЗИ лежит эхолокация, т.е. восприятие отраженных высокочастотных сигналов, в данном случае ультразвуковых волн.
Какие анализы необходимы?
Дифференциальная диагностика
Дифференциальная диагностика является наиболее важной частью при постановки правильного диагноза. Данная диагностика позволяет специалисту практически со 100%-ой точностью отличить одно заболевание от другого.
В моче ребенка ураты могут образоваться по разным причинам, поэтому в этом случае крайне важно провести полное обследование и своевременно выявить серьезные патологии.
Ураты могут быть связаны с развитием таких опасных заболеваний, как подагра, инфекции мочеполовой системы, лейкоз и специалист должен правильно оценить сведения о заболевании и исключить болезни схожие по симптомам.
Правильность диагноза зависит от многих факторов – опыта и знаний врача, его логического мышления. Провести дифференциальную диагностику можно только при наличии полных сведений о состоянии пациента и правильной оценки имеющихся данных.

[39], [40], [41], [42], [43], [44]

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

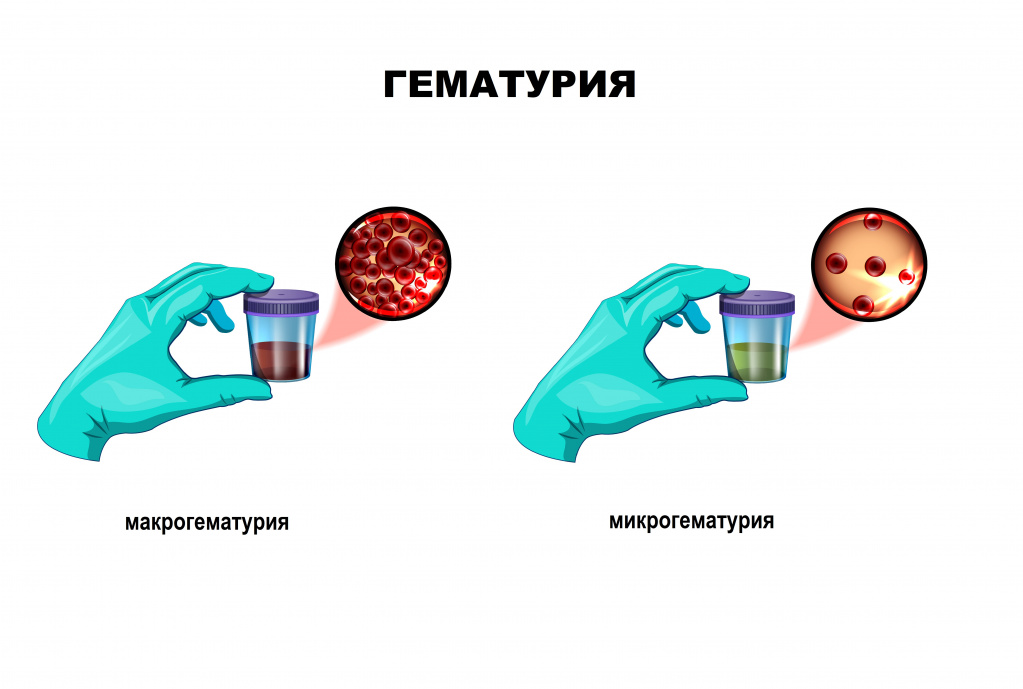
Особенности гематурии у детей связаны с возрастными показателями. Моча красного цвета у ребенка в возрасте от 9-12 месяце до 2 лет может считаться относительно допустимым симптомом. Это объясняется тем, что у малышей функция почечной фильтрации еще не сформирована и клетки клубочков не удерживают эритроциты, пропуская их в урину. Варианты нормы наличия эритроцитов в моче при микроскопическом исследовании у детей до 2-х лет – 5 в осадке в поле зрения.
Нормальные показатели у малышей после 2-х лет таковы:
- 2-4 - для девочек.
- 1-2 - для мальчиков.
- После 4 лет у детей не должно быть следов крови в урине.
Превышение нормальных показателей - свидетельство начинающегося патологического процесса и повод для комплексного обследования.
Код по МКБ-10
R80-R82 Отклонения от нормы, выявленные при исследовании мочи, при отсутствии установленного диагноза
Причины
Причины, по которым может появляться моча красного цвета у детей:
- Пиелонефрит.
- Цистит.
- Вирусные инфекции.
- Кишечные инфекции.
- Интоксикация химическими веществами.
- Врожденные нефропатологии.
- Врожденные эндокринные патологии.
- Анемия.
- Гломерулонефрит.
Также существуют и физиологические факторы, которые не считаются патологиями:
- Переохлаждение или, напротив, длительное пребывание под прямыми солнечными лучами, тепловой удар.
- Нарушение режима питания, употребление в пищу продуктов с нитратами, консервантами, химическими красителями.
- Курс лечения специфическими лекарственными средствами.
- Физическое перенапряжение. У малышей перегрузку может вызвать длительный плач, истерика.
Точный диагноз должен ставить врач, родителям следует помнить, что самолечение недопустимо, так как чревато серьезными осложнениями и риском пропустить начало заболевания.
О других причинах появления красной мочи читайте в этой статье.

[1], [2], [3]
Читайте также:

