Как сделать ходунки для пожилых людей своими руками из пластиковых труб
Обновлено: 12.05.2024
Если человек восстанавливается после травмы и заново учится ходить, либо из-за возраста ходит все хуже и хуже – ему понадобятся «подпорки». От того, правильно ли они будут выбраны, зависит, сможет ли он передвигаться, – то есть очень многое.
Ситуацию, при которой бабушка или дедушка (или человек любого возраста), испытывающий затруднения при ходьбе, передвигается не с тем приспособлением, которое ему хорошо подходит, а с тем, которое есть, надо менять. Не всегда неудобство связано с безденежьем: иногда не хватает информации о том, что можно приобрести что-то более удобное.
Вычисляем проблему
Первым делом, советует эксперт благотворительного фонда «Старость в радость» по вопросам ухода за пациентами с дефицитом самообслуживания Елена Андрева, нужно понять, в чем заключается проблема человека. В чем именно должно ему помочь то или иное приспособление?
Временно оно будет использоваться (например, для нестарого человека после перелома ноги) или постоянно (например, для очень пожилого дедушки, который постепенно сдаётся перед немощью)? Будет ли человек ходить с этой «подпоркой» только дома (если уже не выходит) или только на улице (если дома он ещё чувствует себя уверенно)? Для разных обстоятельств одному и тому же человеку нужны разные «девайсы».
Анализировать ситуацию нужно не умозрительно, а вместе с тем человеком, для которого мы выбираем дополнительную опору.
Тросточка
Классическая «клюка», тросточка с рукоятью, призвана компенсировать слабость одной ноги. Палочка будет в руке с той стороны, где ослаблена нога, чтобы перенести на руку и палку часть нагрузки.
– При этом возникает немаленькая нагрузка на кисть руки, – говорит Елена Андрев.
– Сначала нужно внимательно посмотреть, достаточно ли сильна у человека рука с этой стороны, хорошо ли работает плечо. Иначе можно не компенсировать, а усугубить проблему.
Если нужно компенсировать серьезную слабость ноги, в том числе после травмы, разумно обзавестись тростью с подлокотником. Он фиксирует кисть и даёт лучший упор и стабильность. Тросточка без подлокотника – для тех, кто ходит в целом нормально, а дополнительный упор с одной стороны использует для большей уверенности.
Важно: тросточка, в том числе две тросточки, в том числе две тросточки с подлокотниками, тросточки с четырьмя опорами и так далее – не компенсируют проблемы с равновесием.
Если кружится голова или ощущается общая слабость, нужна стабильная опора под обе руки. Если слабостью страдает не одна нога, а обе, подстраховать себя нужно уже не двумя тросточками, а как минимум ходунками.
Кстати, тросточка с четырьмя опорами – удобна многим людям, но в основном для дома, а не для дальних прогулок по улице. На неё удобно опереться, а равновесие она в разумных пределах держит сама. А палки для скандинавской ходьбы – вообще не приспособление для опоры, они нужны только для того, чтобы человек не забывал при ходьбе правильно двигать руками.
Ходунки
Выбирая ходунки, нужно вспомнить, что мы решили, когда обсуждали с пожилым человеком особенности его проблем с хождением и планы по использованию опоры. Если мы выбираем ходунки для передвижения по квартире, надо узнать, есть ли в ней пороги (при их наличии ходунки-роллаторы (о них ниже) не подойдут).
Самая базовая модель ходунков на четырёх опорах окажется для многих наиболее удобной: хотя их надо переставлять, и в это время нагрузка будет полностью на ногах, они лёгкие, их несложно разбирать и собирать, например чтобы положить в багажник во время поездки. Их можно взять с собой в туалет, и они послужат поручнем, чтобы сесть и встать с унитаза. Некоторые пожилые люди используют ходунки только для ночных походов в туалет.
Существуют «двухуровневые» ходунки: их ножки с задней стороны имеют «изгиб-ступеньку» с ещё одной накладкой под ладонь, то есть опоры расположены на разной высоте. Они могут быть удобны тем, кому тяжело вставать с кровати.
Стоит помнить и о том, что есть обычные модели (рассчитанные на людей до 100 кг) и усиленные, которые будут надёжной опорой т для людей, чей вес колеблется возле отметки в 120 кг.
Ходунки-роллаторы
По словам Елены Андрев, многие пожилые люди боятся использовать ходунки с четырьмя колёсиками – роллаторы: мол, опора на колёсах уедет, и я упаду. Однако именно эта модель – для тех, кто хочет выходить на улицу, свободно перемещаться по квартире без порогов и сохранять самостоятельность. Колеса у них довольно крупные, с ними можно ходить по асфальту.
– Ходунки никуда сами собой не уедут, – говорит Елена Андрев. – Там есть тормоза. В моей практике всем пожилым людям они нравятся: колеса крутятся на 360 градусов, если вы идёте по улице и хотите присесть – их можно развернуть и использовать как сиденье с поручнями. Часто на роллатор устанавливают сетку-сумку, чтобы человек мог ходить в магазин.
Существуют модели роллаторов с тремя колесами (одно впереди и два сзади). Елена Андрев предупреждает, что при большей маневренности они менее устойчивы.
С хорошими ходунками пожилой человек вполне может всходить и спускаться по хорошему пандусу. Однако хороших пандусов в России не так много, и эксперт предупреждает: взбираться по лестнице, ведя ходунки по пандусу в виде рельсов-полозьев, опасно, а попасть в рельсы трехколёсными ходунками очевидно невозможно. Подниматься и спускаться с ходунками можно по пандусам с малым уклоном, а положенные на обычную лестницу рельсы имеют опасный уклон – вплоть до 45 градусов.
Ходунки на двух колесах
Ходунки-роллаторы не следует путать с ходунками на двух колёсах. Ходунки с двумя колесами – это четырехконечная рама, у которой впереди колеса, а две задние ножки остаются стационарными. Чтобы сделать шаг, нужно слегка приподнять задние ножки и прокатить ходунки вперед. Двухколесные модели в основном рассчитаны на использование в помещении.
– Не видела пока случая, когда ходунки с двумя колёсами были бы самой удобной моделью, – делится сомнениями Елена Андрев. – Чтобы передние колёса ехали, надо слегка наклонить ходунки вперёд и в это время не опираться, а толкать их. Во-первых, это риск потерять равновесие, во-вторых, кто вообще в этой ситуации кого везёт? Вдобавок колесики у них всегда такие маленькие, что каждая шероховатость на полу отдаётся очень сильно.
Ходунки с подмышечной опорой
Существуют менее распространённые модификации ходунков – например, с опорой под локти или с возвышающимися подмышечными опорами. Последний вариант должен помочь людям после травм ног и туловища, а также заболеваний, связанных с нервной системой, начать снова передвигаться.
У подмышечной опоры свои недостатки: нагрузка будет приходиться на место, где легко нарушается кровообращение и повреждаются сосуды, находятся многие лимфоузлы. Этот вариант подходит разве что на короткий срок для реабилитации после травмы для не очень пожилого человека: постепенно он будет переносить нагрузку на кисти рук, а затем и ходить без опоры.
Шагающие ходунки
Шагающие ходунки для инвалидов имитируют ходьбу человека: пожилой пациент попеременно поднимает и опускает левую и правую сторону ходунка. По картинке их не отличить от самых обычных ходунков, но их торец и боковые части не зафиксированы под углом 90 градусов. Там подвижные сочленения, и можно переставлять левую сторону ходунков, пока вы опираетесь на правую ногу, а затем наоборот.
– Для молодого человека после травмы, может быть, это и хороший вариант. Пожилые люди обычно не осваивают эту модель и пользуются шагающими ходунками, как не шагающими: переставляют перед собой сразу всю конструкцию, – говорит Елена Андрев. – Такие ходунки требуют от пользователя хорошей координации движений, а пожилые люди боятся потерять равновесие.
Костыли – на помойку
Классические деревянные костыли, с которыми человек может повиснуть на подмышках, по мнению Елены Андрев, использовать категорически не стоит, а пожилым людям – абсолютно запрещено. В подмышках – интимная сфера, лимфатические узлы. Нередко бабушки и дедушки садятся в инвалидную коляску, потому что их подмышки не выдерживают нагрузки с костылями, хотя могли бы еще ходить с ходунками.
– Костыли – это «прощай, плечо». Они должны остаться на фотографиях послевоенных времен, – говорит Елена Андрев. – Разве что для молодого человека после травмы они могут быть допустимы, но и то стоит быть современнее. С костылями ходить после распространения роллаторов – это примерно как пролежни марганцовкой прижигать.
Творческий подход
Если вы перепробовали все модели ходунков и тросточек, а пользователю легче не стало, можно применить творческий подход. Например, заказать трехколесный беговел индивидуальной сборки.
На практике, правда, русская изобретательность описывается поговоркой «голь на выдумки хитра», и бабушки и дедушки используют вместо ходунков то табурет, согнувшись в три погибели, то даже сервировочный столик на колесах (если лечь на него грудью и идти на коленях).
Наконец, если и изобретательность не помогает, а ходить человеку все-таки хочется, существуют модели ходунков с сиденьем, как для младенцев, только учащихся ходить. Правда, это габаритные и дорогие устройства, в основном применяемые в стационарах на начальном этапе реабилитации после травм и операций.
А вершиной технологий в направлении поддержки при ходьбе можно назвать роботизированный экзоскелет «Экзоатлет». В нем по замыслу сможет ходить даже человек с полностью отказавшими ногами – но недаром пользователя такого экзоскелета называют «пилотом»: это требует тренировок. В 2016 году «Экзоатлет» начали продавать, реабилитацию с его использованием проводят несколько клиник (они перечислены на сайте проекта). Однако это уже другая история, про восстановление после травм, а старость — не травма, а новое состояние.

Эксперты о рисках, способах лечения и о том, как минимизировать осложнения в процессе реабилитации.
С высоты своего роста
«Потянулась за баночкой на верхней полке», «наклонился за палкой», «вылезала из ванной» — в преклонном возрасте эти простые бытовые ситуации могут закончиться травмами, наихудшая из которых – перелом шейки бедра.
Надо сказать, что перелом шейки бедра случается и в 40, и в 50 лет, и у мужчин, и у женщин. Однако, по данным из открытых источников, около 90% травмированных с переломом шейки бедра — люди в возрасте от 60 лет и — чаще всего — женщины. Особая проблемность травмы связана с тем, что в пожилом возрасте кости срастаются значительно хуже.
Кости у пожилых хрупкие, поэтому большинство переломов шейки бедра у пожилых людей случаются в результате падения с высоты собственного роста при ходьбе, беге, неаккуратном передвижении по лестнице, льду и т.д.
При этом, обращают внимание эксперты, не так опасен сам перелом, как осложнения, которые он может вызвать. Как уже говорилось, довольно часто эта травма у пожилых сопровождается обострением разных заболеваний, которые могут надолго «уложить» в постель и даже привести к летальному исходу.
С бабушкиной сестрой несчастье случилось накануне наступления нового 2017 года, 31 декабря -она споткнулась и упала дома. Рентген в травмпункте показал перелом шейки бедра. От операции пришлось отказаться: тяжелая гипертония и возраста 84 года. Несмотря на уход профессионального врача (ее племянницы), травма буквально сломила прежде волевую женщину — она впала в депрессию, сильно ослабла, перестала есть и всего через полгода умерла.
Шейка или вертел?
Верхний конец длинной бедренной кости имеет сложное строение. Закругление на конце – головка кости, более узкая часть, соединяющая головку с телом кости – это шейка, а с двух сторон этой шейки есть костные выступы – вертелы (особенно заметен наружный), к ним прикрепляются мышцы. Шейка – самая хрупкая часть бедренной кости.
«Перелом шейки — это один из переломов верхней части бедра у пожилых, но не самый часто встречающийся, — говорит Дмитрий Хряпин, травматолог-ортопед травматологического отделения ГКБ имени В.В. Вересаева. — Самый частый перелом у людей старшего возраста — чрезвертельный перелом бедра: таких пациентов за прошлый год в нашем отделении было 250 человек. С переломами шейки бедра за 2016 год в отделение поступило 185 человек. Большинство людей все эти переломы называет переломами шейки бедра, хотя разница между ними очень большая: чрезвертельный перелом заживает лучше – кость всегда срастается — и с операцией, и без, а вот шейка — не всегда».
Нужно оперировать!
Гериатры настаивают, что пожилой человек с переломом шейки бедра должен быть прооперирован. «В цивилизованном мире оперируется почти 100 процентов пожилых людей, получивших перелом шейки бедра, — говорит Андрей Ильницкий, заведующий кафедрой терапии, гериатрии и антивозрастной медицины Института повышения квалификации Федерального медико-биологического агентства. — Риски, конечно, существуют, как и при любой другой операции. Но риск от непроведения операции и от осложнений, связанных с ограничением подвижности, несоизмеримо выше».
По данным Дмитрия Хряпина, около 2/3 травмированных успешно оперируются.
«Из поступивших в отделение людей старшего возраста с обоими видами перелома было прооперировано примерно 70-80 процентов, — говорит практикующий травматолог. — Операции были разные — это и остеосинтез, когда кости соединяются винтами, и эндопротезирование. На них в прошлом году у нас было около двухсот квот и все они были выбраны». Он пояснил, что операции остеосинтеза у оставшихся пациентов финансировались из других источников, а для эндопротезирования в плановом порядке по квотам больных направляли в другие стационары.
Бабушка упала: наши действия
Если бабушка упала, жалуется на боль, но ходить может, хоть и с трудом, насторожить близких должны жалобы на опоясывающую боль вокруг тазобедренного сустава, сильную боль в паху, острую или, наоборот, тупую боль в суставе при ходьбе. На перелом шейки бедра могут указывать и такие симптомы, как увеличение боли при движении и постукивании по пятке поврежденной конечности, небольшое выворачивание травмированной ноги в наружную сторону, которое заметно по стопе, невозможность удерживать ногу навесу в выпрямленном состоянии (при способности сгибать и разгибать ногу), укорочение ноги на несколько сантиметров.
Беда случилась. Пожилой человек в болевом шоке, потом подавлен, растерян, испуган тем, что теперь сляжет навсегда. Что делать?
Прежде всего, его надо морально поддержать, ободрить. В XXI веке перелом шейки бедра – не приговор. Директор Научно-исследовательского медицинского центра «Геронтология» Кирилл Прощаев советует: «Пожилому человеку надо сказать, что медицина поменялась практически за одно поколение, и сейчас люди с переломами шейки бедра оперируются и операция может вернуть им подвижность и прежний образ жизни».
Сразу после травмы – до приезда врачей — нужно оказать первую медицинскую помощь: поместить на ровную поверхность, ногу зафиксировать с помощью шины так, чтобы одновременно были захвачены и тазобедренный, и коленный сустав. ВНИМАНИЕ: врачи запрещают пытаться привести травмированную ногу в нормальное положение.
Важно как можно быстрее доставить травмированного пожилых людей в больницу, поскольку, чем быстрее будет оказана необходимая врачебная помощь, тем эффективнее будет лечение. Например, при переломе сильно падает гемоглобин, в кровь попадают тромбы или жировая ткань, отчего в первые сутки-двое могут возникнуть осложнения.
Решать с медиками вопрос об операции. Обычно операцию стараются провести в первые две недели после получения травмы. К сожалению, в районных и областных центрах вопрос решается и дольше – надо стараться сделать все возможное, чтобы ускорить день операции.
При отсутствии рисков, что пожилой просто-напросто умрет на операционном столе от сердечной или почечной недостаточности, резкого падения и скачка давления и пр. — необходимо хирургическое вмешательство – скрепление сустава или костей винтами (остеосинтез) или установке протеза сустава (эндопротезирование).
«Вопрос со сроком операции решается в каждом случае индивидуально, но стараемся оперировать в ближайшие дни, — поясняет Дмитрий Хряпин. – Как я уже говорил. операции проводятся бесплатно, для москвичей по квотам».
Что будет после операции
Лечение перелома шейки бедра – дело долгое, имеет смысл заранее представить, что и как нужно будет планировать:
После операции пациента направляют на некоторое время в реанимационное отделение.
В течение недели ему вводятся антибиотики и препараты, разжижающих кровь.
Между ног устанавливают подушку, чтобы удерживать ноги на расстоянии друг от друга.
Практически сразу после операции пациенту рекомендуют двигаться: присаживаться в постели, делать дыхательную гимнастику, выполнять несложные упражнения для мышц.
Через 3-7 дней после операции при помощи костылей пациенту помогают подняться на ноги и начать передвигаться при содействии специалиста.
На 10-12 сутки после операции снимают швы и выписывают домой.
Реабилитация – важно не лениться
После выписки пожилой человек и его родственники должные продолжить реабилитационные процедуры согласно рекомендациям лечащего врача. Человек должен заново учиться ходить и вернуть свою жизнь в привычное русло. Можно восстанавливаться дома под присмотром и уходом родственников и сиделок, а можно в пансионате для пожилых людей.
В любом случае пожилой человек, убеждены эксперты, должен стать активным участником реабилитации.
Бывает, что пожилые люди с подобными переломами ленятся делать предписанные им упражнения для распрямления ног и др. Мотивировать и организовать их удается не всегда. В этом случае помогут специалисты. «Помимо активных движений можно использовать пассивные, когда специалист по реабилитации или лицо, выполняющее его функции, берет конечности пожилого человека в свои руки и выполняет ими необходимые движения», — говорит Ильницкий.
Как уменьшить осложнения
В домашних условиях в течение 6-8 месяцев после операции пожилому необходимо придерживаться нескольких правил, уменьшающих риск возникновения различных осложнений:
- не допускать полного сгибания (или более прямого угла) в тазобедренном суставе.
- во время сидения подкладывать на стул подушку, чтобы колени располагались ниже уровня бёдер;
- не перекрещивать ноги — ни сидя, ни лежа;
- не наклоняться вперёд — всегда вставать с прямой ровной спиной;
- садиться на стул, слегка расставляя ноги,
- держаться за перила, поднимаясь или спускаясь по лестнице;
- пользоваться обувью с нескользкой подошвой и на невысоком каблуке.
Посещая любого врача нужно информировать его о наличии эндопротеза. При появлении болей в месте операции или повышении температуры тела необходимо сразу обратиться к вашему хирургу.
Не стоит забывать, что эндопротез – механизм и ему свойственно изнашивание. Он может быть сделан из металла, пластика, керамики. В зависимости от материала и нагрузки, протез может служить до 15 лет. Как продлить срок его «службы»? Желательно не прибавлять в весе и стараться не поднимать тяжестей.
Кроме того, лучше не заниматься активными видами спорта (теннисом, лыжным спортом и т.п), а вот плавание и ходьба пожилому человеку с эндопротезом не повредят.
Оперировать нельзя, лечить
В ГКБ им.В.Вересаева, как отмечает Дмитрий Хряпин, эндопротезирование шейки бедра противопоказано больным, ведущим неактивный образ жизни и страдающих старческим слабоумием. «Остеосинтез при чрезвертельных переломах выполняем практически всем, — говорит травматолог. — Тут противопоказанием являются острые инфаркты или инсульты, наступившие одновременно с переломом».
Лечение без операции заключается в уходе за больным — профилактике пролежней, пневмоний и пр., а также его активизации — сначала в кровати, а спустя какое-то время — при помощи ходунков.
Основные трудности при лечении таких переломов – сращивание костей идет очень долго (шесть-восемь месяцев), очень длительный постельный режим приводит к пролежням, варикозным заболеваниям и другим осложнениям, из-за чего врачи стараются его максимально сократить.
В послеоперационном периоде и при невозможности операции наиболее эффективный уход могут обеспечить специалисты пансионатов для пожилых людей и сиделки с медицинским образованием.
Обращайтесь к помощникам в реабилитации
Уход силами родственников почти всегда проигрывает профессиональному, считают эксперты.
Дома пожилые люди после выписки из больницы нередко просто лежат месяц или два, так как родственники не могут с ними заниматься. От этого у пожилых начинается атрофия мышц, которая провоцирует целую цепочку проблем: может виснуть стопа ноги, люди подволакивают ногу, возрастает нагрузка на колено, а так как нога не зафиксирована, начинаются проблемы с коленными суставами.
Когда пожилой совсем не встает с постели, не занимается, начинается контрактура – окостенение суставов, поджатые ноги, которые ничем уже не распрямишь.
Если же у родных есть время ухаживать, то не обладая специальными знаниями и навыками, они часто понимают свою задачу лишь в кормлении и гигиенических процедурах. «Но пожилому человеку прежде всего нужна не сиделка, а неутомимый помощник в активизации, владеющий хотя бы ее простейшими методиками – физическими упражнениями, интеллектуальными тренингами, способами вспомогательного и заместительного передвижения и так далее, — говорит Кирилл Прощаев. – Надо определиться, будет ли выполнять роль такого специалиста кто-то из родственников или нанятый специалист. И если решено, что это будет родственник, предъявлять к нему те же требования, что и к нанятому специалисту: он не должен показывать свои негативные эмоции, усталость, не должен чрезмерно сострадать, причитать, охать и ахать и всегда перед пожилым человеком он должен быть опрятным, бодрым и энергичным. При этом ухаживающий родственник должен иметь право на отпуск, на выходные дни — и семья должна предусмотреть эти моменты — ведь у него повышен риск эмоционального выгорания».
Снова пойти после операции — реально
Скорость реабилитации, говорит Сергей Садовский, исполнительный директор сети пансионатов для пожилых людей «Забота и Уход», зависит от предшествующего травме состояния пожилого — был ли он самостоятелен.
«Обычно, если до травмы человек себя полностью обеспечивал, то лежать для него – ненормально и он сам постарается быстрее встать. Но даже уже ходячих пожилых может сильно «тормозить» страх, что то же самое произойдет и со второй ногой, и они начинают подсознательно жалеть и здоровую ногу и избегать активности».
Как рассказал эксперт, в начале лета в один из пансионатов сети привезли из больницы на реабилитацию бабушку после операции на шейке бедра. «Через неделю она пошла, а в целом у нас она пролежала меньше месяца и уехала домой на своих ногах, — говорит Садовский. — И это один пример из множества, когда в частных пансионатах и домах престарелых пациенты показывают более позитивную динамику выздоровления», — говорит Садовский.
По его словам, пребывание этой бабушки вместе со всеми расходными материалами обошлось родственникам в 55 тыс. руб. Это вдвое дешевле пребывания на каком-либо курорте. «Мы начинаем с комплекса физических упражнений, затем помогаем пожилому человеку садиться, а через неделю уже ставим на ходунки, причем одновременно с этим с пожилым человеком работает психолог, — поясняет Садовский. — Восстановление может занять от двух недель до 4 месяцев. Ранняя реабилитация в определенном смысле залог того, что пожилой человек быстрей вернется к обычной жизни, и ее срок при этом значительно сокращается, в чем заключается преимущество профессионального ухода в частных пансионатах».
Чтобы бабушка не упала духом, ставим небольшие цели
Иногда реабилитация и лечение идут не так скоро, как хотелось бы пожилому и он падает духом. В этом случае Кирилл Прощаев рекомендует ставить пожилому не конечную цель – ходить так же, как до перелома, а четко обозначать, проговаривать с ним промежуточные цели и достигать их.
«Не забывайте хвалить за достижение и мотивировать двигаться дальше: например, на этой неделе мы сумели пройти по комнате или палате, давай на следующей выйдем в коридор или другую комнату, из окон которой виден закат», — объясняет эксперт.
Другой не менее важный вопрос: что делать, если по каким-то причинам пожилому не сделали операцию или он сам отказался от операции и у него развивается апатия и потерян смысл жизни и вера в себя.
Как говорит Андрей Ильницкий, человек, который не может ходить сам, может передвигаться с помощью заместительных средств, например, коляски. «Многие люди двигались и двигаются именно так – от известных политиков, например, президента США Рузвельта, до паралимпийцев и простых людей, которые есть в каждом городе, — резюмирует эксперт. – Главное обеспечить пожилому человеку на коляске выход/выезд и на прогулку, и в магазин, и на экскурсии, и на огород и так далее».
Снижаем риск нового падения: безопасный дом, палочка, привычный маршрут
В процессе реабилитации важно обезопасить пожилого человека от нового падения. Считается, что человек, перенесший перелом, уже имеет риск повторных падений. Эксперты рекомендуют пользоваться палочкой и ни в коем случае этого не стыдиться, вспоминая о моде на этот аксессуар в XIX веке.
«Самое главное, создать в доме, где живет перенесший травму и операцию пожилой человек безопасные условия, устранить рисковые моменты, – обращает внимание Андрей Ильницкий. –Это, например, ковры с загнутыми углами, плохое освещение в коридоре или кладовой, мебель на колесиках без фиксаторов, которая может поехать в любой момент, пороги между помещениями и так далее, и сделать вспомогательные приспособления – поручни в ванной и туалете».
Он также советует родственникам несколько раз пройти вместе с пожилым человеком привычными маршрутами в магазин, в парк и так далее, чтобы он убедился, что может пройти прежний путь. Но рядом с ним, на первых порах, пока человек не адаптировался после перелома и операции, — его помощник, который не даст ему упасть.

Photo: Christine Sandu / Unsplash

Photo: Christine Sandu / Unsplash
Почему многие пациенты с деменцией срывают с себя подгузники, иногда буквально рвут их на части на себе?
«Подгузник - это не такая уж удобная вещь, и они к нему не привыкли, - объясняет врач Ольга Выговская, член правления Ассоциации хосписной помощи Новосибирска. - Они привыкли ходить, как все, - в трусах. И поэтому нужно подбирать именно те средства для ухода, которые удобны этому пациенту, про которые пациент помнит, что ему было в них хорошо. Это могут быть сетчатые трусы или абсорбирующие урологические прокладки, но с трусами. Для него это понятный предмет. А подгузник – это и незнакомо, а еще это интересно, значит, надо потрогать, изучить».
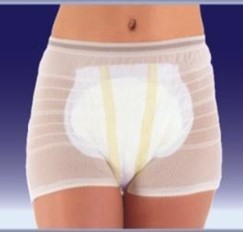
Сетчатые трусы-фиксаторы с прокладкой / Seni
Сетчатые трусы и урологические прокладки (не путать с гигиеническими!) подойдут людям с легкой степенью недержания. Если ваш родственник - лежачий больной с тяжелой степенью недержания, - прокладками не обойтись. О том, какие вообще типы впитывающего белья бывают, и как выбрать нужный - читайте в материале по ссылке.
Медсестра, специалист по уходу, преподаватель Учебного центра Дополнительного профессионального образования «Европейского центра долгосрочной опеки» Елена Коняева советует попробовать использовать вместо обычного, привычного нам подгузника, впитывающие трусы . Они выглядят и надеваются, как обычное белье, поэтому, как правило, вызывают меньше тревоги у больных деменцией.
Не только подгузник: какие еще виды впитывающего белья бывают и кому они подойдут Тип абсорбирующего изделия зависит от мобильности человека, его состояния и степени недержания
Елена Коняева также рекомендует прислушаться к советам специалистов в области работы с дементными пациентами и использовать небольшие хитрости: «Один из советов — сложить впитывающие изделия в платяной шкаф и каждый раз для смены доставать их именно оттуда, а не из упаковки. Смысл в том, что, несмотря на наличие психических расстройств, у человека сохраняется ассоциативное мышление (то есть возникновение в памяти определенных связанных друг с другом образов — «ложка — еда», «стакан — вода», «шкаф — одежда»). По наблюдениям специалистов, такой прием помогает активировать у подопечного ассоциацию с переодеванием в обычную одежду, которую достали из шкафа: в результате он воспринимает процедуру надевания подгузника как безопасную для себя. Несмотря на простоту рекомендации, ее выполнение действительно оказывает положительный эффект на больного, снижая уровень его тревожности и облегчая таким образом физическую и эмоциональную нагрузку на ухаживающего».
Стоит заметить, что основная ошибка, которую совершают близкие люди при вызывающем поведении своего родственника с деменцией, - это попытка его «перевоспитать», поругать за то, что он срывает с себя впитывающее белье, силой добиться адекватного, с их точки зрения, поведения. В результате человек, оставшись один, все равно продолжит разрывать на себе белье: он не в том состоянии, чтобы понять, что оно ему нужно.
Ольга Выговская объясняет, почему ругать и переубеждать человека с деменцией - бесполезная тактика: «Запомните: с дементным пациентом бессмысленно бороться, доказывать, исправлять, спорить, напоминать. Нужно просто принять ту действительность, в которой он живет».
«Основной принцип, на котором базируется работа с дементным больным: нужно принимать его без критики, без осуждения. Не пытаться достичь осознания, понимания или изменить поведение человека. А действовать с ним, как с ребенком».
«Это, конечно, нелегко. Потому что родственники не могут понять, как их взрослая мама может находиться в таком состоянии, когда с ней нужно вести себя как с маленьким ребенком».
Еще один способ предотвратить ситуацию, когда человек с деменцией срывает с себя подгузник - купить специальный комбинезон для дементных больных : молнии и застежки на нем расположены так, что больной не сможет самостоятельно снять комбинезон (как правило, на спине и по шаговому шву). Под такой комбинезон можно надевать и классический подгузник. Не имея доступа к подгузнику, человек постепенно привыкает к этому и забывает о нем. К тому же комбинезон дает возможность менять подопечному подгузник и проводить гигиенические процедуры, не снимая целиком одежду.
Использование специальных комбинезонов или впитывающих трусов не отменяет необходимости регулярно осматривать вашего подопечного: нет ли причин физического характера «недолюбливать» ношение подгузников - правильно ли подобран размер, не жмет ли человеку впитывающее белье, не протекает ли, нет ли у человека опрелостей и т.д.
Подробно о том, как учитывать особенности разных пациентов при выборе впитывающего белья, рассказала в видеоролике медсестра Кристина Осотова, специалист по уходу АНО «Мастерская заботы».
Как выстроить общение с человеком, у которого диагностирована деменция или болезнь Альцгеймера? Рассказывает врач Ольга Выговская в материале «Не мешайте человеку жить прошлым». Если у вас нет времени на длинные тексты, вы можете скачать и прочитать краткую памятку фонда «Вера» «Особенности общения с людьми с деменцией».
Пройдите тест "Что вы знаете о подгузниках для взрослых?" , чтобы проверить свои знания об уходе и понять, все ли вы делаете правильно.
Как мыть человека, если он передвигается, но не может забраться в ванную. Как мыть человека, который не встает с постели. Что делать, если нет возможности купить дорогие приспособления.
Время чтения: 5 мин.
Людям, которые из-за болезни ограничены в движениях, бывает трудно принять ванну или душ. Но забота о чистоте тела необходима каждому из нас. Даже когда человек лежит в постели и совсем не встает, он по-прежнему нуждается в гигиенических процедурах. Возможно, даже больше, чем здоровый человек, ведь из-за неподвижности возникает риск опасных осложнений.
Кроме того, ощущение погружения тела в воду просто приятно. Это расслабляет и поднимает настроение, возвращает ощущение комфорта и радости, которое часто забирает болезнь.
Процесс мытья подопечного вызывает у тех, кто за ним ухаживает, массу опасений. Вполне обоснованных, ведь без специальных приспособлений помыть тяжелобольного человека в домашних условиях действительно сложно, а иногда и небезопасно.
В этой статье мы расскажем о приспособлениях, которые помогут помыть вашего близкого в ванне, в душе или прямо в постели.
Если человек может двигаться и самостоятельно сидеть
Даже если тяжелобольной человек в силах встать с кровати и самостоятельно дойти до ванной, помыться ему не так-то просто. А без посторонней помощи — зачастую небезопасно. Некоторые «опасные моменты» можно предусмотреть заранее и позаботиться о том , чтобы они не возникли.
Проблема:
Несмотря на то, что в типовых квартирах ванные , как правило, расположены недалеко от жилых комнат, путь до ванной комнаты может быть утомительным для тяжелобольного человека. Он измотает его настолько, что на само мытье уже не останется сил.
Решение:
Если ваш близкий может самостоятельно ходить или стоять, ему будет намного удобнее это делать, держась за поручни.
Выбирая поручни, надо предусмотреть несколько моментов:
- Крепите поручни обязательно с помощью саморезов;
- Проверяйте прочность поручней: попытайтесь не просто оторвать их от стены, а нажмите на них и обопритесь всем весом, как это делает человек, который боится упасть;
- Не крепите поручни с присосками к кафельной плитке. Плитка часто бывает ненадежной и может отвалиться вместе с поручнем.
Расположите поручни таким образом, чтобы за них можно было держаться при входе в ванную и перемещаясь в ней, залезая и вылезая из ванны.




Есть поручни, которые крепятся непосредственно на ванну. Однако надо учитывать, что их крепление рассчитано только для тех ванн, боковая часть которых выложен а плиткой или имеет укрепленный борт. Если ванна — обычная, чугунная, поручни не будут держаться.
Если человек передвигается на ходунках, проверьте, проходят ли они в дверной проем ванной комнаты. Если нет, расположите поручни так, чтобы человек смог войти в ванную комнату без ходунков.
Проблема:
Ваш близкий в силах дойти до ванной и самостоятельно стоять, но поднять ногу достаточно высоко, чтобы перешагнуть борт ванны, для него — невыполнимая задача.
Решение:
Вам помогут ступеньки с поручнем. Они бывают разных модификаций: от одной ступеньки до небольшой лесенки. Стоимость такого приспособления — 2 000-6 000 рублей, в зависимости от модификации и производителя.

Проблема:
Процесс мытья может быть длительным, поэтому ослабленному человеку лучше делать это сидя. Позволяет ли ваша ванная поставить туда сидение или табурет, и сможет ли ваш близкий сидеть без опоры на спину?
Решение:
В зависимости от того, хочет ли ваш подопечный сидеть в ванне или лежать, можно подобрать различные вспомогательные средства:
1. Сидения для ванной или табурет
Сидения для ванной — отличный выход, если ваш подопечный может сидеть без поддержки, самостоятельно подниматься и перешагивать через борт ванны. Бывают даже модели сидений со спинкой. Но есть и ограничения. Такие приспособления можно использовать, только если у ванны есть свободные борта! Иначе они не будут держаться и соскользнут. Часто борт заложен плиткой, и тогда сидение невозможно установить, не сбивая плитку.
Приспособления для туалета, которые облегчают уход за тяжелобольными людьми Обзор приспособлений для тех, кто может ходить самостоятельно или с поддержкой, и для тех, кто не может вставать с постели
Самое простое сидение обойдется в 1 000-2 000 рублей. Стоимость более технологичных моделей составит 3 000-8 000 рублей.


2. Поворотные сидения для ванны
Удобное и безопасное решение для мытья человека, ограниченного в движениях. На такое сидение ваш подопечный может удобно сесть, облокотиться на спинку и подлокотники. Затем кресло надо повернуть, перенести ноги подопечного через бортик (ему даже не придется это делать самостоятельно) и подвинуть кресло глубже в ванну.
Стоимость таких сидений - от 8 000 до 30 000 рублей. При покупке следует обратить внимание, на какой вес подопечного рассчитано изделие. Модели, предназначенные для тучных людей, всегда дороже.


3. Широкий стул для ванны
Еще одно удобное приспособление, оно подойдет, если ваш подопечный может сам сесть и подвинуться. Стул имеет спинку и один поручень. Стул можно отрегулировать по высоте. Обойдется такая вещь примерно в 7 000 рублей.

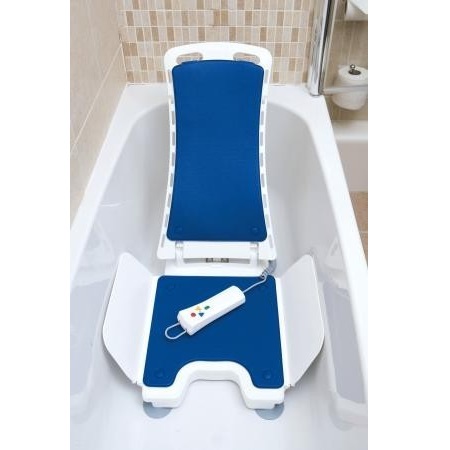
4. Подъемное устройство для ванны
Все-таки самое приятное — это лечь в ванну и расслабиться. Но если тяжелобольного человека непросто усадить на дно ванны, то поднять его — задача ещё более сложная.
Именно поэтому тяжелобольных людей моют в специальных креслах, в положении сидя. Подъемник решает эту проблему. Это устройство устанавливается и крепко фиксируется в ванне. Подъемник оснащен полностью герметичным, бесшумным электродвигателем. Человек садится на сидение, а после с помощью пульта управления его опускают на дно ванны. Когда процедура завершена, сидение поднимается также с помощью пульта.
Это, пожалуй, самое удобное решение для мытья тяжелобольного человека. Но и самое дорогое. Такие подъемные устройства стоят от 25 000 до 100 000 рублей.
Если человек лежит в постели и не может встать
Помыть тяжелобольного человека можно и в постели. Но без специальных приспособлений не обойтись.
Можно использовать надувную ванну. Обычно в комплекте к ней идет подушка, компрессор, шланг слива воды, душевая лейка со шлангом для подключения к смесителю.
Такая ванна стоит около 7 000 рублей
Другой вариант: ванна-простыня на каркасе. Она сделана из водонепроницаемого материала, имеет специальную опору и ремни для поддержки головы, чтобы не допустить ее погружения в воду. Вода спускается через гибкий пластмассовый шланг.
Каркасная ванна стоит от 10 000 рублей.



Что делать, если нет возможности купить дорогие приспособления?
Если человек лежит, то полноценного мытья в постели не получится, и все же элементарную гигиену соблюдать можно и нужно.
Вы можете протирать тело человека теплой водой с добавлением профессиональных средств для мытья. Обзор таких средств посмотрите в этом ролике .
Если человек может сидеть, купите детский надувной бассейн (он обойдется в 500-700 рублей).
Поставьте в бассейн стул со спинкой (обычный или санитарный). Чтобы ножки стула не повредили дно бассейна, подложите под них поролон или мягкую ткань.
Посадите вашего подопечного на стул и мойте, поливая из ковшика. После воду из бассейна слейте в ведро, а потом в унитаз.
Если ваш близкий находится под опекой патронажной службы, пригласите патронажных братьев и сестер, чтобы они помогли вам помыть его. Обычно такие службы используют каркасную мягкую ванну и моют пациента прямо в комнате.
Какой бы способ мытья вашего подопечного вы ни выбрали, пожалуйста, соблюдайте правила безопасности:
- Не оставляйте вашего близкого одного, лежащим или сидящим на стуле в ванне. Это опасно. Приготовьте все, что вам понадобится для мытья заранее.
- Если вы моете подопечного в ванне, не пытайтесь вытащить его оттуда, пока он мокрый. Он может выскользнуть и получить травму. Вытрите все тело подопечного насухо, оденьте его, вытрите насухо пол в ванной комнате и только тогда поднимайте.
- Если ваш близкий стесняется мыться при вас, не снимайте с него белье. Помойте все части тела, кроме интимных зон. Позвольте ему помыть их самому.
- Если это невозможно, постарайтесь уговорить вашего близкого помыться. Объясните, что отсутствие интимной гигиены может иметь очень неприятные последствия.
Не только подгузник: какие еще виды впитывающего белья бывают и кому они подойдут Тип абсорбирующего изделия зависит от мобильности человека, его состояния и степени недержания
Процесс мытья тяжелобольного человека многим кажется трудным и нервным. Часто ухаживающий суетится , волнуется, сможет ли он сделать все быстро, не переохладит или не перегреет ли подопечного, сможет ли пересадить его в одиночку в ванну и потом поднять оттуда.
Пожалуйста, постарайтесь сохранять спокойствие, делайте все неспеша, давайте возможность подопечному делать то, что в его силах. Помните, что мытье — это не стихийное бедствие, а естественный процесс для здоровья и удовольствия.
О том, как мыть голову тяжелобольному, маломобильному человеку, читайте в статье или смотрите видео.
Последствия COVID-19 бывают не менее опасны, чем само течение заболевания. Многие из тех, кто перенес болезнь, уже столкнулись с проблемами с различными органами и системами. Поэтому после выздоровления крайне важна реабилитация, причем наиболее эффективна она в течение первых 3-6 месяцев после болезни.
Об этом мы поговорили с Максимом Андреевичем Барышевым, заведующим отделением медицинской реабилитации и физиотерапии государственного учреждения «Республиканский клинический медицинский центр» Управления делами Президента Республики Беларусь.
Также специалисты центра подготовили простые комплексы упражнений дыхательной гимнастики, которые можно выполнять самостоятельно в домашних условиях и во время болезни, и после выздоровления.

Максим Барышев,
заведующий отделением медицинской реабилитации и физиотерапии
ГУ «Республиканский клинический медицинский центр» Управления делами Президента Республики Беларусь
Зачем нужна реабилитация
Потребность в медицинской реабилитации у пациентов с пневмонией, вызванной COVID-19, обусловлена тяжестью течения этого заболевания: нарушением функции дыхания, кровообращения, психологическими проблемами, снижением физической активности и возможности самостоятельно ухаживать за собой.
Особенно это касается пациентов, находившихся на ИВЛ и длительной иммобилизации с постельным режимом.
Последствиями такого состояния являются:
- снижение функции легких;
- мышечная слабость;
- нарушение функции глотания;
- нарушение коммуникации;
- зачастую психологические проблемы.

Основные задачи реабилитации:
- снижение симптомов одышки;
- уменьшение тяжести функциональных нарушений;
- профилактика осложнений, вызванных инфекцией COVID-19;
- расширение двигательной активности;
- улучшение эмоционального состояния.
После выписки из стационара или при лечении в домашних условиях у пациентов часто есть ощущение нехватки воздуха. Постепенное увеличение повседневной активности и постоянные занятия лечебной физкультурой ведут к ослаблению этих симптомов.
Задачи лечебной физкультуры:
- достижение регресса дыхательной недостаточности;
- предотвращение необратимых изменений в легких;
- улучшение вентиляционной функции.
В активной фазе заболевания легочная ткань становится очень ранимой, ей легко нанести дополнительную травматизацию — баротравму легкого. В этот период занятия ЛФК должны проводиться менее интенсивно, нельзя надувать шарики, делать форсированные дыхательные упражнения.
Комплекс упражнений, рекомендованный для выполнения на стадии активного заболевания COVID-19
Комплекс реабилитационных упражнений, рекомендованный для выполнения после перенесенного заболевания COVID-19
Другие способы и виды реабилитации
Помимо технологий лечебной физкультуры, существуют другие направления медицинской реабилитации.
- Психотерапия. Зачастую пациенты после болезни морально истощены, измождены, могут находиться в депрессии, их могут преследовать панические атаки, чувство нехватки воздуха. В таком случае приходится обращаться к профильному специалисту (психологу или психотерапевту).
- Массаж позволяет укрепить дыхательные мышцы, нормализовать приток крови, лимфы и улучшить дренажную функцию легких.
- Диета. Пациентам после пневмонии рекомендован специальный рацион питания.
- Диета должна быть с повышенным содержанием белков (100-110 г в сутки), богатая витаминами С и Д3 (400-800 МЕ в день), с нормальным количеством жиров и сложных углеводов.
- Для поддержания здоровой микрофлоры кишечника важно употреблять продукты, богатые клетчаткой.
- Стоит ограничить потребление поваренной соли (до 6-8 г/день).
- Следует обратить особое внимание на питьевой режим. Если нет противопоказаний, необходимо выпивать в среднем около 2 литров воды в сутки.
- Аппаратная физиотерапия оказывает противовоспалительное действие, снижает риск возникновения фиброза и ускоряет рассасывание имеющихся очагов поражения в легких.

- Ингаляции муколитиков улучшают дренажную функцию бронхов, облегчают отхождение мокроты.
- Спелеотерапия положительно влияет на функцию дыхания, сердечно-сосудистую и нервную системы путем создания своеобразного микроклимата соляных пещер.

Реабилитация — крайне важный этап лечения на пути к возвращению здоровья после коронавирусной инфекции.
Читайте также:

