Цемент химический состав биологическая роль изменения при патологии
Обновлено: 19.04.2024
Цемент зуба рассматривают как вариант грубоволокнистой костной ткани. В его состав входят около 70 % неорганических, 20% органических веществ и 10% приходится на воду. Из неорганических соединений преобладают гидроксиапатиты, а также соли фосфата и карбоната кальция, органические вещества представлены главным образом коллагеном, а также гликозамингликанами, липидами. В костной ткани содержится большое количество цитрата, его уровень превышает таковой в печени более, чем в двести раз.
Различают клеточный цемент, расположенный в верхушечной части корня и в области его бифуркации, и бесклеточный, покрывающий остальную часть корня. Клеточный цемент содержит цементоциты, в которых выявляются достаточно большое количество РНК, гликогена и ферментов. Это свидетельствует об интенсивных обменных процессах по сравнению с другими минерализованными тканями зуба. Бесклеточный цемент не имеет цементоцитов и состоит из коллагеновых волокон и аморфного склеивающего вещества. Цемент тесно связан с дентином.
В течение жизни постоянно происходит отложение цемента. При некоторых заболеваниях, например, пародонтите и периодонтите, а также при повышении нагрузки на зуб происходит интенсивное отложение цемента, при этом формируется гиперцементоз (анкилоз зуба).
Поскольку наиболее часто нами упоминается коллаген, белок, имеющий довольно оригинальную структуру мы считаем уместным более подробно остановиться на его строении. Из всех белков, обнаруженных у высших позвоночных, коллаген наиболее распространенный: количество его в организме составляет около одной трети всего уровня белков. Сухожилия построены из параллельных пучков молекул коллагена. В отличие от -кератинов коллаген растягивается с трудом. В настоящее время известны 19 типов коллагена, различающиеся по первичной структуре пептидных цепей, функциям и локализации в организме. Наиболее распространен 1 тип (кожа, кости, сухожилия, связки, роговица, дентин, пульпа, периодонт); 2-ой тип этого белка находится в хряще, стекловидном теле, передней части роговицы; 3-ий тип - в почках, печени, лимфатических узлах, аорте и других сосудах; 4-ый - локализуется в базальных мембранах. Отличие костного коллагена от других его видов в соединительной ткани заключается в том, что в первом имеются остатки фосфорной кислоты и дикарбоновых кислот. Характерной чертой коллагена является также то, что одну треть всех его аминокислотных остатков составляет глицин, а одну четвертую часть и более - пролин, гидроксипролин и гидроксилизин. Исключительно высокое содержание в коллагене таких аминокислот, которые нарушают -спиральную структуру, дает основание предполагать, что коллаген не образует классическую альфа-спираль. В коллагене каждые три полипептидных цепи скручены и образуют тройную спираль (Рис. 4), при этом под влиянием регулярно располагающихся остатков пролина и оксипролина цепь принимает форму как бы ломаной спирали; это обусловливается жесткостью R-групп пролина, а также тем обстоятельством, что пептидные связи, в образовании которых участвуют пролин и оксипролин, не могут образовать водородных связей. NH-группы пептидных связей, в образовании которых участвуют остатки глицина, образуют межцепочечные водородные связи, которые также способствуют сохранению прочности структуры коллагена и делают ее устойчивой к растягиванию. Каждая полипептидная цепь коллагена имеет молекулярную массу 120000 и содержит около 1000 аминокислотных остатков. Полная трехспиральная единица называется тропоколлагеном. Тропоколлагеновые единицы уложены в волокнах коллагена в сухожилиях ступенчатым образом, чем и объясняется характерное для фибрилл коллагена расстояние между повторяющимися единицами (в зависимости от степени гидратации 600-700 А).

Рис. 4. Схема строения молекулы коллагена.
Прочность коллагеновых волокон (нить сечением около 1 мм выдержавает нагрузку более 10 кг) во многом достигается за счет дополнительных ковалентных «сшивок» между молекулами тропоколллагена. Установлено, что в образовании «сшивок» участвуют главным образом, остатки лизина и гидроксилизина.
Биосинтез данного протеина, осуществляемый в остео-, хондро- и фибробластах, протекает весьма сложно. Сначала его цепи синтезируются на полисомах в виде предшественников, образуя проколлаген. Затем пептидные цепочки посттрансляционно гидроксилируются и гликозилируются. Гидроксилирование проколлагена осуществляется с участием фермента протоколлаген-гидроксилазы, который в качестве кофермента использует витамин С (аскорбиновую кислоту). Негидроксилированный белок плохо секретируется из клеток, а если секретируется, то сразу же атакуется коллагеназой. Следовательно при гиповитаминозах С и Р содержание коллагена в тканях уменьшается, что в конечном итоге приводит к остепорозу.
Выделяют два пути распада коллагена - специфический и неспецифический. В первом случае коллаген разрушается коллагеназой на два фрагмента, которые в дальнейшем гидролизуются лизосомальными протеазами. Во втором - протеин денатурируется продуктами свободнорадикального окисления липидов, а затем подвергается действию протеаз. Продукты специфического распада коллагена стимулируют образование новых остео-, хондро-, фибробластов, то есть обусловливают регенерацию на клеточном уровне.
В костной ткани, разновидностью которой является цемент, содержится до 1% белков, регулирующих остеогенез. К ним относятся морфогены, митогены, факторы хемотаксиса и хемоаттракции.
Морфогены – это гликопротеиды, выделяющиеся из разрушающейся костной ткани и действующие на полипотентные клетки, вызывая в нужном направлении их дифференцировку. Важнейший из них – морфогенетический белок кости, состоящий из четырех субъединиц с общей молекулярной массой 75,5 кДа. Остеогенез под влиянием этого белка протекает по энхондальному типу, т.е. сначала образуется хрящ, а из него затем кость. Следует отметить, что этот протеин получен в чистом виде (США, 1983) и применяется при плохой регенерации кости. Выделен, но мало изучен фактор Тильманна (Мr=500-1000 Да), который быстро вызывает интрамембранозный остеогенез (без образования хряща), но в малом объеме. Так развивается кость нижней челюсти. Из дентина также получен морфогенетический фактор (белок), стимулирующий рост дентина. В эмали морфогенов не обнаружено.
Митогены – чаще всего гликофосфопротеиды – действуют на преддифференцированные клетки, сохранившие способность к делению, увеличивают их митотическую активность. В основе биохимического механизма действия лежит инициация репликации ДНК. Из кости выделено несколько таких факторов (костно-экстрагируемый фактор роста, фактор роста скелета). В дентине и эмали митогенов пока не обнаружено.
Факторы хемотаксиса и хемоаттракции – это гликопротеиды, определяющие движение и прикрепление новообразованных структур под действием морфо- и митогенов. Наиболее известны из них: фибронектин, остеонектин и остекальцин. За счет первого осуществляется взаимодействие между клетками и субстратами, этот белок способствует прикреплению ткани десны к челюсти. Остеонектин (кислый белок, богатый цистеином), являясь продуктом остеобластов, определяет миграцию преостеобластов и фиксацию апатитов на коллагене, то есть при его помощи происходит связывание минерального компонента с коллагеном. Остеокальцин – белок, маркирующий участки кости, которые должны подвергаться резорбции (распаду). Этот протеин содержит -карбоксиглутаминовую кислоту и является витамин-К-зависимым, он вырабатывается в старом участке кости, к которому прикрепляется остеокласт и происходит разрушение этого участка. Остеокальцин принадлежит к группе, так называемых, гла-белков, являющихся инициаторами минерализации и создающими ядра кристаллизации. В эмали аналогичные функции выполняют амелогенины.
Морфогены, митогены, факторы хемотаксиса и хемоаттракции выполняют важную биологическую функцию, объединяя процесс деструкции и новообразования ткани. Разрушаясь, клетки выделяют их в среду, где воздействуя на разные стадии дифференцировки, эти факторы вызывают образование новых тканей.
Обнаружены соединения, действие которых противоположно влиянию морфо- и митогенов, называющиеся кейлонами. Они прочно связываются с морфо-, митогенами и препятствуют регенерации кости. В связи с этим возникает важная проблема разработки приемов регуляции синтеза морфо-, митогенов, факторов хемотаксиса. Известно, что синтез морфогенов кости активируется активными формами витамина D – кальцитриолами и тирокальцитонином, а подавляется глюкокортикостероидами (ГКС) и половыми гормонами. Следовательно, применение ГКС уменьшает регенерационные возможности кости и способствует развитию остеопороза. Осложнения течения консолидации переломов возможно в тех случаях, когда уже больному проводили курс лечения ГКС или анаболическими стероидами. Кроме того, длительное использование последних может спровоцировать перелом, так как масса мышц будет сопровождаться уменьшением прочности скелета. Также необходимо отметить, что скорость и полнота замещения дефекта при костной пластике определяется количеством морфогенов в подсаженной ткани. Поэтому, чем старше возраст донора, тем меньше вероятность успешного замещения дефекта. Кость, взятая у молодых доноров, будет замещаться плохо, если им проводили лечение ГКС и анаболическими гормонами.
Цемент зуба (cementum) – это высокоминерализованная ткань, напоминающая по своей структуре грубоволокнистую кость, которая тонким слоем покрывает корень зуба (вплоть до его шейки). Но в отличие от костной ткани – цемент корня не подвержен постоянной перестройке, он не имеет сосудов, а его трофика осуществляется посредством обычной диффузии питательных веществ, растворенных в основном аморфном веществе в составе периодонта.
Основная функция цемента заключается в формировании связочного аппарата зуба (периодонтального прикрепления), которое удерживает зуб в альвеоле, а также способствует перераспределению жевательного давления с зуба – на альвеолярную кость. Напомним, что периодонтальные волокна начинают расти одновременно – как со стороны корневого цемента, так и со стороны компактной пластинки альвеолы. Далее при помощи незрелого коллагена (проколлагена) в центре периодонтальной щели – концы этих волокон связываются вместе, формируются пучки волокон.
Цемент корня зуба: схема и фото
Слой цемента присутствует только на зубах человека, а также зубах других млекопитающих. В области шейки зуба толщина цемента меньше – от 20 до 50 мкм, в то время как в области верхушки корня – от 100 до 150 мкм. Думаю вам знакомо, что «вторичный дентин» на протяжении всей жизни продуцируется одонтобластами, и вот точно также в течение жизни происходит и постоянное образование цемента на поверхности корня. И поэтому, если вы доживете до пенсионного возраста, то цемент ваших зубов скорее всего успеет – как минимум утроить свою толщину (рис.3).
Цемент корня зуба: строение
Цемент по химическому составу и прочности близок к грубоволокнистой костной ткани. Неорганические компоненты в составе цемента составляют примерно 65% – в основном это фосфат кальция (в виде кристаллов гидроксиапатита или аморфных кальций-фосфатов) и карбонат кальция. Органические компоненты составляют около 23%, и они практически полностью представлены коллагеном; плюс около 12% воды.
Цемент подразделяют на 2 формы – на первичный (бесклеточный) и вторичный (клеточный). Слой первичного цемента выстилает дентин всей поверхности корня зуба, и в свою очередь уже поверх него будет располагаться слой вторичного цемента. Однако, этот так называемый вторичный «клеточный цемент» будет покрывать уже не всю поверхность корня, а только его апикальную треть + у многокорневых зубов еще и область бифуркации/ трифуркации корней (рис.4).
Слои цемента (электронная микроскопия) –
Клеточный и бесклеточный цемент (гистология) –
1) Первичный (бесклеточный) цемент –
Первичный цемент покрывает весь корень зуба. Он не содержит клеток, и состоит только из обызвествленного межклеточного вещества, в состав которого входят коллагеновые волокна и основное аморфное «склеивающее» вещество. Коллагеновые волокна этого слоя цемента отличаются равномерной минерализацией, и часть из них имеет продольное направление – по отношению к поверхности корня, а часть – перпендикулярное (радиальное) направление. Последние называют «шарпеевскими волокнами», и они имеют очень важное значение для фиксации зуба в альвеоле.
2) Вторичный (клеточный) цемент –
Вторичный цемент образуется после прорезывания зуба, и он покрывает уже не всю поверхность корня, а только апикальную его треть + область фуркаций многокорневых зубов. Он может располагаться либо поверх первичного цемента, либо напрямую прилежать к дентину корня. Вторичный цемент состоит преимущественно из клеток (цементоцитов и цементобластов), а также из межклеточного вещества, которое в свою очередь состоит – из основного аморфного вещества и хаотично направленных коллагеновых волокон.
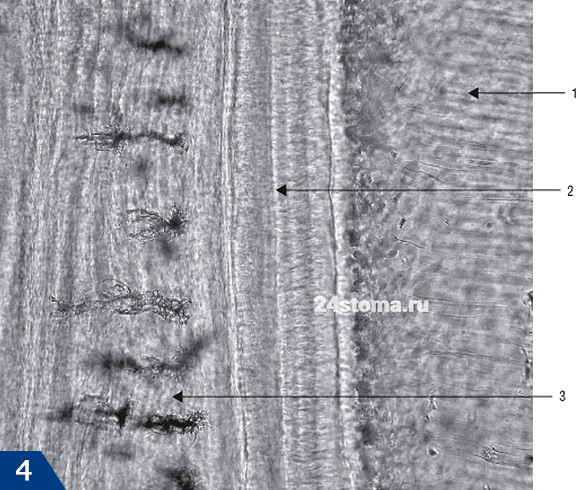
- Цементоциты (рис.5-6) – лежат на поверхности цемента в особых лакунах (полостях) и по своему строению они очень похожи на цементоциты костной ткани. Цементоциты имеют длинные отростки, и там где клеточный цемент напрямую прилежит к поверхности дентина – отростки цементоцитов могут напрямую контактировать с дентинными трубочками. При образовании новых слоев цемента – цементоциты внутренних слоев постепенно гибнут, образуя в цементе пустые лакуны.
- Цементобласты – эти клетки являются «строителями цемента», т.е. обеспечивают отложение все новых его слоев. Отложение цемента цементобластами происходит в течение всей жизни человека, и поэтому толщина цемента в области верхушек корней – увеличивается к концу жизни в несколько раз.
Цементоциты в вторичном цементе (гистология) –
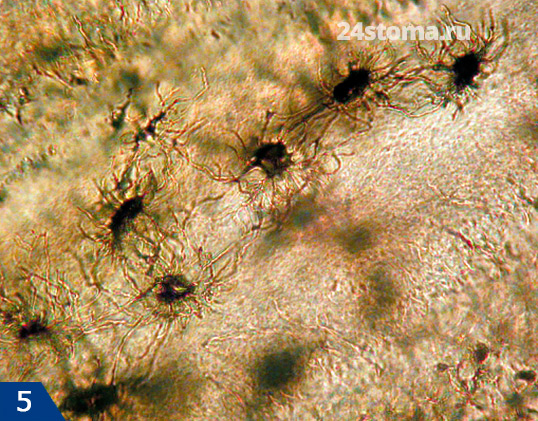
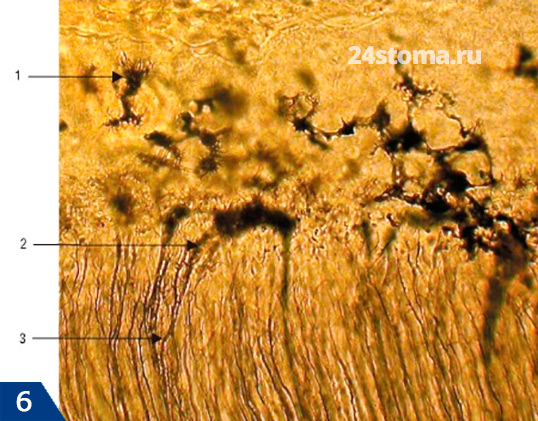
Рис.6 (обозначения), где 1 – цементоцит, 2 – дентинные трубочки, 3 – контакты отростков цементоцитов с дентинными трубочками.
3) Коллагеновые волокна –
Самой важной частью коллагеновых волокон цемента являются так называемые «шарпеевские волокна». Они являются терминальными участками волокон периодонтального прикрепления зуба со стороны цемента. На рис.7 вы можете увидеть гистологический препарат, на котором видно, что радиальные коллагеновые волокна периодонтальной щели и цемента корня зуба – являются «единым целым».
Соединение периодонта и цемента корня зуба –
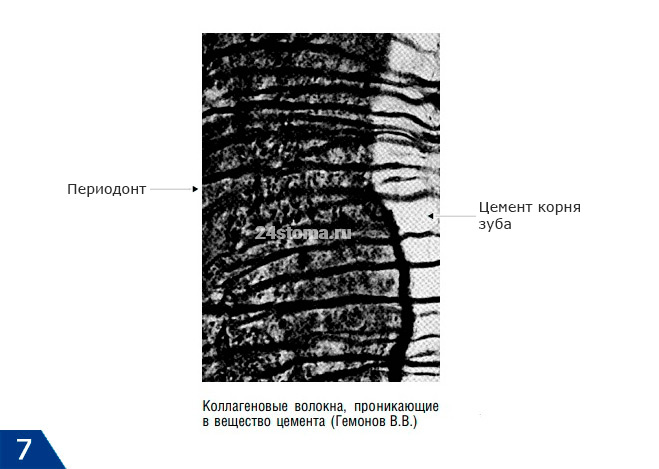
Раньше считалось, что радиальные волокна периодонта (которые с одной стороны фиксируются к компактной пластинке альвеолы, а с другой – к цементу корня) – являются единым целым. Но современные исследования свидетельствуют, что это не совсем верно. Терминальные участки зубо-альвеолярных волокон периодонта начинают формироваться обособленно друг от друга: одна часть – со стороны цемента корня зуба, а другая часть – со стороны костной пластинки альвеолы.
Резюме :
| Бесклеточный (первичный) | Клеточный (вторичный) | |
| локализация | – прилежит к дентину, – покрывает корень. | – покрывает бесклеточный цемент в области апикальной трети корня и области фуркации многокорневых зубов. |
| строение | – коллагеновые волокна (продольное и радиальное расположение), – аморфное вещество, – линии роста расположены близко друг к другу. | – цементоциты в лакунах (их отростки анастомозируют друг с другом), – коллагеновые волокна (хаотичное направление), – аморфное вещество, – линии роста расположены сравнительно далеко друг от друга. |
Цемент зуба: гистология
Ниже на видео 1 вы можете увидеть гистологию тканей зуба в потрясающем разрешении. На видео 2 лучшая лекция по гистологии цемента, которую вы можете услышать. Видео на английском языке, но при желании можно включить субтитры, и далее в настройках выбрать перевод с английского на русский.
Топография цемента в области шейки зуба –
Существует 3 варианта соединения цемента и эмали зуба. Оно может быть либо «стык в стык», либо цемент может немного заходить на эмаль, либо может присутствовать полоска обнаженного дентина (рис.8). Исследования показали, что эмаль и цемент граничат «стык в стык» – только в 30% случаев. При этом 60% зубов имеют наслоение цемента на край зубной эмали (рис.9), а полоска обнаженного дентина встречается в 10% случаев.
Варианты эмалево-цементной границы (схема и гистология) –
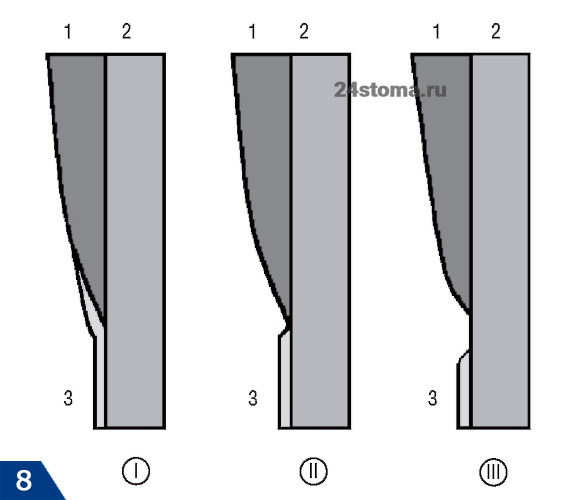

Рис.8, где 1 – эмаль, 2 – дентин, 3 – цемент, и варианты соединения эмали и цемента (I – цемент частично заходит на зубную эмаль; II – цемент стыкуется с эмалью, III – цемент не доходит до эмали зуба).
Функции цемента корня зуба –
1) Защитная функция –
содержание в цементе неорганических компонентов достигает 70%, что делает его прочным к механическим нагрузкам. Следовательно, одной из его функций будет защита дентина корня от повреждающего воздействия.
2) Участие в образовании периодонта –
формирование волокон периодонта происходит одновременно как со стороны цемента корня зуба, так и со стороны костной пластинки альвеолы. По мнению ряда авторов – в дальнейшем эти коллагеновые волокна сплетаются друг с другом посредством незрелого коллагена (проколлагена), превращая их в единое целое. Глубина погружения волокон периодонта в цемент корня зуба составляет от 3 до 5 μ.т.
3) Фиксирующая (удерживающая) –
цемент корня зуба вместе с компактной пластинкой альвеолы и волокнами периодонта – обеспечивает фиксацию зуба в альвеоле.
4) Компенсаторная функция –
при уменьшении длины зуба в результате физиологического стирания эмали – происходит усиленная выработка цемента в области верхушки корня зуба. В результате зуб как бы выталкивается из альвеолы в полость рта, и таким образом увеличивается размер клинической коронки зуба. Особенно это становится заметным у пациентов пожилого возраста.
5) Участие в репаративных процессах –
например, при устранении причины резорбции корня может произойти его частичное восстановление. Либо при наличии трещины корня зуба может произойти образование цемента между фрагментами, что может привести к устранению дефекта.
Причины дополнительного образования цемента –
При пародонтите и хроническом периодонтите, при стирании эмали на окклюзионных поверхностях, при повышении нагрузки на зуб, а также при отсутствии зуба-антагониста – происходит интенсивное отложение цемента в области апикальной трети корня (при этом формируется гиперцементоз, рис.3). Также к этому могут приводить и травмы корня зуба, а также ортодонтическое лечение.
Кроме того выделяют еще такое образование как «цементикль». Это не что иное, как состоящее из цемента образование округлой формы, расположенное в периодонте. Они возникают вследствие минерализации микрососудов в области островков эпителиальных клеток Маляссе.
Развитие цемента (цементогенез) –
Образование цемента происходит в два этапа. На 1 этапе происходит синтез органического матрикса (цементоида или первичного цемента). На 2 этапе происходит минерализация цементоида – с образованием вторичного цемента. Давайте рассмотрим, как все это происходит.
Сначала клетки зубного сосочка (в результате индуцирующего влияния эпителиального влагалища) – дифференцируются в одонтобласты корня, которые и образовывают дентин корня. Далее цементобласты зубного мешочка начинают продуцировать органический матрикс цемента (цементоид), а также коллагеновые волокна и основное аморфное вещество. В результате цементоид откладывается на поверхности дентина корня – в виде высокоминерализованного бесструктурного слоя «Хоупвелла-Смитта» (этот слой способствует прочному прикреплению цемента к дентину корня).
Далее первым образуется первичный цемент, не содержащий клеток. Он медленно откладывается по мере прорезывания зуба, покрывая 2/3 поверхности корня (ближе к коронковой части зуба). Далее происходит минерализация цементоида, которая связана с отложением фосфатов и карбоната кальция. Этот процесс идет волнами, и далее в апикальной трети корня и зоне фуркации – образуется клеточный, т.е. вторичный цемент. Надеемся, что наша статья оказалась Вам полезной!
Источники:
1. Высшее профессиональное образование автора в стоматологии,
2. The European Academy of Paediatric Dentistry (EU),
3. «Анатомия зубов человека» (Гайворонский, Петрова).
4. «Терапевтическая стоматология» (Политун, Смоляр),
5. «Гистология органов ротовой полости» (Глинкина В.В.).

В рамках данной статьи автор рассматривает общее понятие цемента корня зуба. Также приводится подробное строение цемента корня и его основные функции. Рассматриваются гистологические препараты.
Ключевые слова: цемент зуба, стоматология, гистологические препараты, строение зуба.
Within the framework of this article, the author considers the general concept of tooth root cement. The detailed structure of the root cement and its main functions are also given. Histological preparations are considered.
Keywords: tooth cement, dentistry, histological preparations, tooth structure.
Зубной цемент представляет собой высокоминерализованную ткань, по структуре напоминающую грубоволокнистую кость, которая покрывает тонкий слой от корня зуба (до его шейки). Но в отличие от костной ткани цемент корня не подвергается постоянной перестройке, в нем нет кровеносных сосудов, а его трофика осуществляется за счет обычной диффузии питательных веществ, растворенных в основном аморфном веществе структуры пародонта. [1]
Основная функция цемента — формирование связочного аппарата зуба (пародонтального прикрепления), который удерживает зуб в лунке, а также помогает перераспределять жевательное давление от зуба к альвеолярной кости. Напомним, волокна пародонта начинают развиваться одновременно — как со стороны корневого цемента, так и со стороны компактной пластинки альвеол. Кроме того, с помощью незрелого коллагена (проколлагена) в центре периодонтальной щели концы этих волокон связываются вместе и образуются пучки волокон. [2, c. 43]

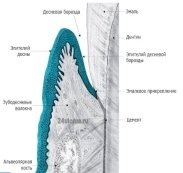
Рис. 1. Строение цемента зуба
Цементный слой присутствует только в зубах человека, а также в зубах других млекопитающих. В области шейки зуба толщина цемента меньше — от 20 до 50 мкм, а в области верхушки корня — от 100 до 150 мкм. Думаю, вы знакомы с тем фактом, что «вторичный дентин» вырабатывается одонтобластами на протяжении всей жизни, и точно так же на протяжении всей жизни происходит постоянное накопление цемента на поверхности корня. Итак, если вы доживете до пенсионного возраста, то цемент в ваших зубах, вероятно, успеет — как минимум втрое больше их толщины (рис. 1).
По химическому составу и прочности цемент близок к грубоволокнистой костной ткани. Неорганические компоненты в составе цемента составляют около 65 % — в основном фосфат кальция (в виде кристаллов гидроксиапатита или аморфных фосфатов кальция) и карбонат кальция. Органические компоненты составляют около 23 % и почти полностью состоят из коллагена; плюс около 12 % воды. [4, c. 31]
Цемент делится на 2 формы — первичный (бесклеточный) и вторичный (клеточный). Слой первичного цемента покрывает дентин всей поверхности корня зуба, а слой вторичного цемента, в свою очередь, будет располагаться сверху. Однако этот так называемый вторичный «клеточный цемент» больше не будет покрывать всю поверхность корня, а только его апикальную треть + в многокорневых зубах также зону бифуркации / трифуркации корней (рис. 2).
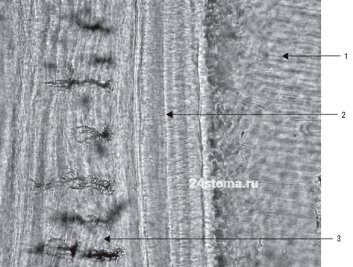
Рис. 2. Слои цемента (электронная микроскопия)
1) Первичный цемент (бесклеточный) — Первичный цемент покрывает весь корень зуба. Он не содержит клеток и состоит только из кальцинированного межклеточного вещества, в состав которого входят коллагеновые волокна и основное аморфное «клеевое» вещество. Коллагеновые волокна этого цементного слоя отличаются равномерной минерализацией, причем некоторые из них имеют продольное направление по отношению к поверхности корня, а некоторые — перпендикулярное (радиальное) направление. Их называют «волокнами Шарпея», и они очень важны для фиксации зуба в лунке. [5, c. 11]
2) Вторичный цемент (клеточный) — Вторичный цемент образуется после прорезывания зуба, и он покрывает не всю поверхность корня, а только его апикальную треть + область расщепления многокорневых зубов. Его можно разместить либо на первичном цементе, либо непосредственно рядом с корневым дентином. Вторичный цемент состоит в основном из клеток, а также из межклеточного вещества, которое, в свою очередь, состоит из основного аморфного вещества и хаотично направленных коллагеновых волокон.
Цементоциты (рис.3) — лежат на поверхности цемента в специальных лакунах (полостях) и по своей структуре очень похожи на цементоциты костной ткани. Цементоциты имеют длинные отростки, и там, где клеточный цемент непосредственно прилипает к поверхности дентина, отростки цементоцитов могут непосредственно контактировать с дентиновыми трубками. Когда образуются новые слои цемента, цементные ячейки внутренних слоев постепенно отмирают, образуя пустые промежутки в цементе.
Цементобласты — эти клетки являются «строителями цемента», т. е. они обеспечивают отложение новых его слоев. Отложение цемента взрывами цемента происходит на протяжении всей жизни человека, и поэтому толщина цемента в области верхушек корней увеличивается в несколько раз к концу жизни [3, c. 65]

Рис. 3. Цементоциты в вторичном цементе (гистология): 1 — цементоцит, 2 — дентинные трубочки, 3 — контакты отростков цементоцитов с дентинными трубочками
3) Коллагеновые волокна — наиболее важной частью коллагеновых волокон цемента являются так называемые «волокна Шарпеева». Они представляют собой концевые участки волокон периодонтального крепления зуба со стороны цемента. На рис. 4 вы можете увидеть гистологический препарат, который показывает, что радиальные коллагеновые волокна периодонтальной трещины и цемент корня зуба являются «одним целым».
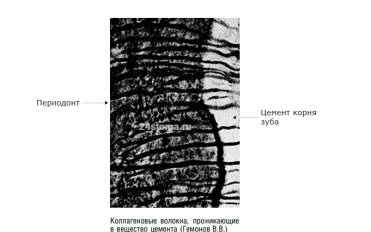
Рис. 4. Соединение периодонта и цемента корня зуба
Ранее считалось, что радиальные волокна периодонта (которые прикреплены к компактной пластинке альвеол с одной стороны, и к корневому цементу с другой) представляют собой единое целое. Но современные исследования показывают, что это не совсем так. Концевые участки периодонтальных зубо-альвеолярных волокон начинают формироваться отдельно друг от друга: одна часть — со стороны цемента корня зуба, а другая часть — со стороны костной пластинки альвеол. [2, c. 10]
И когда обе части волокон достигают середины периодонтальной расщелины — они соединяются с помощью незрелых коллагеновых волокон (проколлагеновых волокон) в единую сеть. Сплетение незрелых коллагеновых волокон в центре периодонтальной расщелины называется «сплетением Зихера»
Топография цемента в области шейки зуба — Существует 3 варианта соединения цемента и зубной эмали. Это может быть либо «стык к стыку», либо цемент может слегка проникнуть в эмаль, либо может быть полоска обнаженного дентина (рис.5). Исследования показали, что эмаль и цемент граничат «стык в стык» — только в 30 % случаев. В то же время 60 % зубов имеют слой цемента по краю зубной эмали (рис.6), а полоска обнаженного дентина встречается в 10 % случаев.
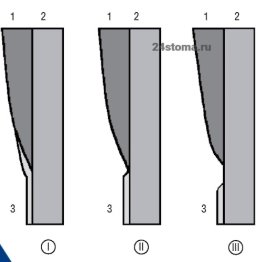
Рис. 5. Варианты эмалево-цементной границы (схема): 1 — эмаль, 2 — дентин, 3 — цемент, и варианты соединения эмали и цемента (I — цемент частично заходит на зубную эмаль; II — цемент стыкуется с эмалью, III — цемент не доходит до эмали зуба)

Рис. 6. Варианты эмалево-цементной границы (гистология)
Функции цемента корня зуба:
1) Защитная функция — содержание неорганических компонентов в цементе достигает 70 %, что делает его долговечным к механическим нагрузкам. Поэтому одной из его функций будет защита корневого дентина от повреждающего воздействия. [4, c. 89]
2) Участие в формировании периодонта — образование периодонтальных волокон происходит одновременно как со стороны цемента корня зуба, так и со стороны костной пластинки альвеол. По мнению ряда авторов, в дальнейшем эти коллагеновые волокна переплетаются друг с другом через незрелый коллаген (проколлаген), превращая их в единое целое. Глубина погружения периодонтальных волокон в цемент корня зуба составляет от 3 до 5 мктл.
3) Фиксация (удержание) — цемент корня зуба вместе с компактной пластиной альвеол и периодонтальными волокнами — обеспечивает фиксацию зуба в альвеолах.
4) Компенсаторная функция — когда длина зуба уменьшается в результате физиологического стирания эмали, наблюдается повышенная выработка цемента в области кончика корня зуба. В результате зуб выталкивается из альвеол в полость рта, и таким образом увеличивается размер клинической коронки зуба. Это особенно заметно у пожилых пациентов.
5) Участие в репаративных процессах — например, при устранении причины резорбции корня может произойти его частичное восстановление. Или, если в корне зуба есть трещина, может произойти образование цемента между отломками, что может привести к устранению дефекта.
Причины дополнительного образования цемента — при периодонтите и хроническом периодонтите, при стирании эмали на окклюзионных поверхностях, при увеличении нагрузки на зуб, а также при отсутствии зуба-антагониста-наблюдается интенсивное отложение цемента в апикальной трети корня. Также к этому могут привести травмы корня зуба, а также ортодонтическое лечение. [3, c. 58]
Кроме того, существует также такое образование, как «цементит». Это не что иное, как округлое образование, состоящее из цемента, расположенного в периодонте. Они возникают из-за минерализации микрососудов в области островков эпителиальных клеток Малассе.
Развитие цемента (цементогенез) — Образование цемента происходит в два этапа. На 1-м этапе происходит синтез органической матрицы (цементоида или первичного цемента). На 2-й стадии происходит минерализация цементоида с образованием вторичного цемента. Давайте посмотрим, как все это происходит.
Во-первых, клетки зубного сосочка (в результате индуцирующего эффекта эпителиального влагалища) дифференцируются в корневые одонтобласты, которые образуют корневой дентин. Далее цементобласты зубного мешка начинают вырабатывать органическую цементную матрицу (цементоид), а также коллагеновые волокна и основное аморфное вещество. В результате цементоид осаждается на поверхности корневого дентина — в виде высокоминерализованного бесструктурного слоя Хоупвелла-Смита (этот слой способствует прочному прикреплению цемента к корневому дентину) [5, c. 99].
Далее образуется первый первичный цемент, который не содержит клеток. Он медленно откладывается по мере прорезывания зуба, покрывая 2/3 поверхности корня (ближе к коронковой части зуба). Далее происходит минерализация цементоида, которая связана с отложением фосфатов и карбоната кальция. Этот процесс протекает волнообразно, а затем в апикальной трети корня и зоне фуркации образуется ячеистый, т. е. вторичный цемент.
- The European Academy of Paediatric Dentistry (EU)
- Гайворонский И.В, Петрова Т. Б. «Анатомия зубов человека». Учебное пособие. СПб.: ЭЛБИ-СПб, 2005. — 56 с.
- A. M. Политун, Н. И. Смоляр. «Терапевтическая стоматология». Пер. с нем. -Львов: ГалДент, 1999. — 409 с.
- Глинкина В. В. «Гистология органов ротовой полости». 2-е изд., перераб. и доп. — Самара: Офорт, 2011. — 186 с.
Основные термины (генерируются автоматически): вторичный цемент, первичный цемент, волокно, корневой дентин, поверхность корня, цемент, цемент корня зуба, зуб, зубная эмаль, основное аморфное вещество.
Цемент зуба. Строение цемента зуба. Пульпа зуба.
Цемент тонким слоем покрывает корень зуба и соединяется с эмалью вблизи шейки зуба. Имеются разные варианты расположения эмалево-цементного соединения. Цемент может располагаться точно у окончания эмали, наслаиваться на нее или не доходить до эмали. В последнем случае остается узкая полоска незащищенного дентина. Такие области очень чувствительны к термическим, химическим и механическим раздражителям. Расположение цементо-эмалевой границы может отличаться в разных зубах одного индивидуума и даже на различных поверхностях одного зуба.
Гистологически различают два типа цемента: клеточный (вторичный) цемент и бесклеточный (первичный). Клеточный цемент по составу и строению напоминает грубоволокнистую кость, содержит цементоциты. Обычно он расположен в верхушечной части корня и в области бифуркации корней. Бесклеточный цемент покрывает оставшуюся часть корня. Он не содержит цементоцитов и состоит из коллагеновых волокон и аморфного склеивающего вещества.
В течение жизни постоянно происходит отложение цемента. При некоторых заболеваниях, например периодонтите, а также при повышении нагрузки на зуб отмечается интенсивное отложение цемента, при этом формируется гиперцементоз.
При резорбции корня цемент способен к регенерации, новый цемент может замещать погибшие ткани корня и вызывать восстановление функции. Эта же ситуация может возникать и в случае фрактуры корня.
Пульпа зуба
Пульпа представляет собой мягкую ткань зуба, которая заполняет полость коронки и корневые каналы. Очертания коронковой пульпы до некоторой степени повторяют рельеф коронки зуба. Так, на жевательной поверхности коронки соответственно расположению жевательных бугров пульпа образует выступы, которые носят название рогов пульпы. Через верхушечные отверстия каналов корня пульпа сообщается с периапикальной областью.
Пульпа развивается из мезенхимального зубного сосочка параллельно с формированием коронки и корня зуба. Дифференцировка тканей пульпы завершается к моменту полного прорезывания зуба.
Сформированная пульпа состоит из рыхлой соединительной ткани своеобразного строения, богатой клетками и межклеточным веществом, а также сосудами и нервами. Своеобразие ее заключается в том, что наряду с клеточными элементами в пульпе имеется большое количество студенистого межклеточного вещества, придающего ей довольно плотную консистенцию. В этом гомогенном студенистом веществе заложены клетки и волокнистые структуры пульпы. Последние представлены коллагеновыми и ретикулярными волокнами. Эластические волокна в ткани пульпы не обнаружены. Коллагеновые волокна пульпы имеют обычное строение. В коронковой пульпе они располагаются рыхло в виде отдельных волокон, не образуя пучков, что характерно для обычной соединительной ткани.
Пульпа, заполняющая корневые каналы зуба, существенно отличается по своей структуре от коронковой пульпы. В ней большее количество и более плотное расположение коллагеновых волокон, которые собираются в пучки. По структуре корневая пульпа несколько напоминает ткань периодонта, с которым она сообщается через верхушечное отверстие корня.
Клеточные элементы пульпы весьма разнообразны в разных ее отделах. В самом наружном отделе, который прилегает к дентину, располагается в один или несколько слоев слой вытянутых клеток с темной, базо-фильной цитоплазмой — одонтобласты. Отростки этих клеток в виде так называемых волокон Томса проникают в дентинные каяальцы.
Промежуточный, или субодонтобластический, слой состоит из большого количества звездчатых клеток. Длинные и тонкие отростки этих клеток многократно ветвятся и переплетаются между собой.
В центральных отделах пульпы содержатся отростчатые клетки типа фибробластов. Они имеют звездчатую или веретенообразную форму, но лежат здесь более рыхло, чем клетки субодонтобластического слоя.
Кроме фибробластов, в центральных отделах пульпы имеется небольшое количество макрофагов, играющих важную защитную роль при воспалительных процессах.
Кровоснабжение пульпы. Пульпа зуба имеет чрезвычайно обильное кровоснабжение. Артерия проникает в пульпу через апикальное отверстие корня в сопровождении 1—2 вен. Помимо основных артериальных стволов, попадающих в пульпу через верхушку корня, сюда проникают сосуды через боковые ответвления корневого канала. Между ветвями артерий, проникающих в пульпу из разных корневых каналов, имеются анастомозы.
Иннервация пульпы. Нервные волокна проникают в пульпу через апикальное отверстие вместе с кровеносными сосудами, образуя сосудисто-нервный пучок. Обычно нервное волокно сначала делится на несколько относительно крупных ветвей, каждая из которых затем распадается на ряд тонких терминальных веточек, проникающих в слой одонтобластов. Одни из них заканчиваются на телах одонтобластов, другие проникают в предентин.
Цемент зуба - обызвествленная ткань зуба, сходная с костной, но, в отличие от нее, лишенная сосудов и не подверженная постоянной перестройке. Цемент покрывает корни и шейку зуба. По данным большинства исследователей, он в 60-70% частично заходит на эмаль (так называемый коронковый цемент), в 10% не доходит до нее (рис. На-в).
Согласно сведениям, полученным в последние годы, непосредственный контакт эмали с цементом встречается значительно чаще, чем считали ранее, а область, наблюдаемая в 10% зубов на светооптическом уровне в виде зазора между цементом и эмалью, в действительности покрыта очень тонким слоем цемента.
Толщина слоя цемента минимальна в области шейки зуба (20-50 мкм) и максимальна у верхушки корня (100-1500 мкм и более, толще в молярах).
Вследствие продолжающегося в течение всей жизни непрерывного ритмического отложения цемента на поверхности корня зуба толщина его слоя утраивается с 20 до 60-70 лет. Прочность полностью обызвествленного цемента несколько ниже, чем расположенного под ним дентина. Он является наименее минерализованной из твердых тканей зуба, но все же содержит больше неорганических веществ (около 60%, преимущественно гидроксиапатита), чем костная ткань (порядка 50%).
Функции цемента зубов:
1) входит в состав поддерживающего аппарата зуба, обеспечивая прикрепление к зубу волокон периодонтальной связки;
2) защищает дентин корня от повреждающих воздействий;
3) выполняет репаративные функции при образовании так называемых резорбционных лакун и при переломе корня зуба;
4) откладываясь в области краев новообразованных волокон регенерирующей периодонтальной связки после ее повреждения, способствует восстановлению ее прикрепления к корню зуба;
5) откладываясь в области верхушки корня, обеспечивает сохранение общей длины зуба, компенсирующее стирание эмали в результате ее изнашивания (пассивное прорезывание).
Строение цемента зубов
Цемент состоит из клеток (присутствуют не везде) и обызвествленного межклеточного вещества (матрикса), включающего коллагеновые волокна и основное вещество. Его питание осуществляется диффузно со стороны периодонтальной связки. Цемент подразделяется на бесклеточный (первичный) и клеточный (вторичный).
Бесклеточный (первичный) цемент образуется первым в ходе развития и покрывает поверхность корней зуба в виде слоя незначительной (30-230 мкм) толщины минимальной в области цементо-эмалевой границы и максимальной у верхушки зуба. Он является единственным слоем цемента, покрывающим шейку зуба, а в некоторых зубах (например, нижних передних резцах) он почти целиком покрывает и корень. Бесклеточный цемент не содержит клеток и состоит из обызвествленного межклеточного вещества, включающего плотно расположенные коллагеновые волокна и основное вещество. На его поверхности располагается слой необызвествленного органического материала прецемент (цементоид) толщиной 0,25-5,0 мкм, который содержит коллагеновые фибриллы. В нем выявляется исчерченность, направленная перпендикулярно поверхности корня (образована вплетающимися в цемент волокнами периодонтальной связки), а также слоистость, параллельная поверхности корня зуба (вследствие периодичности отложения самого цемента). Линии роста в бесклеточном цементе располагаются близко друг к другу, а его граница с дентином выражена нечетко.
Клеточный (вторичный) цемент покрывает апикальную треть корня и область бифуркации корней многокорневых зубов. Он располагается поверх бесклеточного цемента, однако иногда (в отсутствие последнего) непосредственно прилежит к дентину. Граница между ними (в отличие от таковой с бесклеточным цементом) выражена отчетливо. Толщина слоя клеточного цемента варьирует в широких пределах (100-1500 мкм) и наиболее значительна в молярах.
Клеточный (вторичный) цемент состоит из клеток (цементоцитов и цементобластов) и обызвествленного межклеточного вещества.
Цементоциты лежат в особых полостях внутри цемента лакунах и построению сходны с остеоцитами. Между их плазмолеммой и обызвествленной стенкой лакуны находится перицементоцитарное пространство, заполненное органическим материалом. Цементоциты представляют собой уплощенные клетки с умеренно развитыми органеллами и относительно крупным ядром.
Их многочисленные (до 30) ветвящиеся отростки диаметром около 1 мкм достигают в длину 12-15 мкм и связывают соседние клетки благодаря наличию многочисленных щелевых контактов (нексусами) и плотных соединений. Отростки ориентированы преимущественно в сторону периодонтальной связки (источника питания). Канальцы, связывающие лакуны и содержащие отростки цементоцитов, образуют непрерывную систему, которая протягивается от внутренней до наружной поверхностей слоя цемента.
Цементобласты клетки, участвующие в образовании цемента и располагающиеся на его поверхности в периферических участках периодонтальной связки вокруг корня зуба. Описание этих клеток приведено выше.
При формировании бесклеточного цемента цементобласты отодвигаются кнаружи от выработанного ими межклеточного вещества, а при образовании клеточного цемента замуровываются в нем. В последнем случае, погружаясь в цемент, эти клетки постепенно превращаются в цементоциты, уменьшаясь в объеме и утрачивая значительную часть органелл.
Межклеточное вещество клеточного цемента включает волокна и основное вещество. Волокна цемента образованы коллагеном I типа и подразделяются на "собственные", или "внутренние", т. е. образованные клетками цемента и идущие преимущественно параллельно поверхности корня зуба, и "внешние", к которым относят волокна периодонтальной связки шарпеевские волокна (ориентированы перпендикулярно поверхности корня).
Соотношение между волокнами обоих типов варьирует в широких пределах в различных участках цемента. В цементе человека и животных, подобно костной ткани, обнаруживается ряд неколлагеновых белков (сиалопротеин и остеопонтин), протеогликаны (верзикан, декорин, бигликан и люмикан), гликозаминогликаны (в бесклеточном цементе отсутствуют).
Межклеточное вещество цемента зуба человека содержит особый белок САР, который обусловливают адгезию периодонтальных фибробластов, цементный фактор роста (англ. Cementum-Derived Growth Factor CGF), обладающий выраженной митогенной активностью. Помимо этого, цемент, как и костная ткань, содержит высокие концентрации факторов роста таких, как ИФР-1, ИФР-П, ТФР-(31 и ТРФР, которые выделяются в значительных количествах, в особенности, после повреждения и способствуют регенерации этой ткани.
Читайте также:

